Het effect van verschillende afleverstrategieën op de mate van dubbele bekostiging bij patiënten die thuismedicatie doorgebruiken tijdens opname in het ziekenhuis
- Rubriek: Korte bijdrage
- Identificatie: 2024;9:a1777
Kernpunten
- Het risico op dubbele bekostiging bij Doorgebruik Thuismedicatie (DGTM) is minimaal en hoeft de implementatie van DGTM niet te beperken.
- Het afleveren van (thuis)medicatie vanuit ziekenhuisbudget (over)compenseert het risico op dubbele bekostiging bij DGTM.
- Het declareren van de prestatie ‘informatievoorziening bij nieuw verstrekte medicatie’ door het ziekenhuis leidt tot een meer kostenneutrale werkwijze, met name bij patiënten zonder thuismedicatie en/of bij korte opnameduur.
- Er is een grote spreiding in kosten. Meer data en data van andere ziekenhuizen zijn nodig om tot een robuust model voor DGTM te komen, dat budgetneutrale implementatie in meerdere ziekenhuizen mogelijk maakt.
Abstract
The effect of different drug (re)supply strategies on the extent of double funding in patients who use their own medication during hospitalization
Background
When hospitalised patients use their own medication (provided by the community pharmacy) in the hospital, patient empowerment and medication safety increase, while medication waste and staff costs decrease. However, the use of Patient’s Own Medication (POM) could lead to double funding as both the community pharmacy and the hospital receive reimbursement for these medications. The extent of double funding might be affected by strategic decisions on the number of drugs (re)supplied by the hospital during hospitalisation.
Objective
To quantify the effect of different (re)supply strategies on the extent of double funding in patients who use their own medication during hospitalisation.
Design
Retrospective multicentre database study with model simulation.
Methods
Two hundred consecutive adult patients admitted in 2022 to the gastroenterology and hepatology, cardiology (Jeroen Bosch Ziekenhuis [JBZ]) or orthopedics departments (JBZ and Sint Maartenskliniek) were included. Five drug dispensing strategies were formulated and assessed for the extent of double funding.
Results
Median cost of POM was low (€ 1.28; range € 0-295.48), irrespective of the strategy. The effect of different (re)supply strategies on the extent of double funding varied widely between the strategies, departments, and hospitals. Moreover, all hospital-funded strategies overcompensated for the cost of POM, especially when hospital stays were short and/or when no/few POM were used.
Conclusion
The extent of double funding with POM is low and does not seem to limit the implementation of POM. Most drug supply strategies resulted in overcompensation by the hospital. As there was a large variation between departments/hospitals, more data is needed to develop a robust and cost-neutral hospital-tailored drug (re)supply strategy applicable to multiple hospitals planning to implement POM.
Inleiding
Een mens brengt relatief weinig tijd door in het ziekenhuis. Toch wordt bij een ziekenhuisopname de thuismedicatie van patiënten omgezet naar medicatie uit het assortiment van het ziekenhuis. Deze medicatie kan een Het effect van verschillende afleverstrategieën op de mate van dubbele bekostiging bij patiënten die thuismedicatie doorgebruiken tijdens opname in het ziekenhuis ander merk, uiterlijk en/of werkzame stof hebben. Bij ontslag vindt het omgekeerde proces plaats. Het omzetten van medicatie kan bijdragen aan medicatiefouten, verminderde therapietrouw en/of spillage en kost zorgprofessionals tijd [1]. Een mogelijke oplossing is Doorgebruik Thuismedicatie (DGTM). Patiënten gebruiken hun thuismedicatie bij DGTM ook in het ziekenhuis. Raakt de thuismedicatie gedurende de opname ‘op’, dan levert het ziekenhuis precies dezelfde medicatie. Medicatie die in het ziekenhuis wordt gestart, kan bij ontslag mee naar huis worden genomen en daar worden ‘doorgebruikt’, als dit van toepassing is.
Uiteraard moet DGTM veilig zijn en voldoen aan wet- en regelgeving, ook op het gebied van bekostiging. In Nederland wordt thuismedicatie doorgaans bekostigd vanuit het kader farmaceutische zorg (geneesmiddelenvergoedingssysteem of GVS). Ziekenhuismedicatie, ofwel alle medicatie die wordt gebruikt tijdens een ziekenhuisopname, wordt bekostigd via het ziekenhuis(budget) (kader geneeskundige zorg via DOT-bekostiging). In theorie leidt DGTM tot dubbele bekostiging. Immers, thuismedicatie is al door de openbare apotheek gedeclareerd, terwijl ook het ziekenhuis geld ontvangt voor deze medicatie die tijdens opname wordt gebruikt. Herbevoorrading of verstrekking van nieuwe medicatie vanuit het ziekenhuis(budget) kan hiervoor compenseren. Levering van (te) veel medicatie vanuit het ziekenhuis kan leiden tot overcompensatie.
Op dit moment is onvoldoende bekend in hoeverre er in de praktijk sprake is van dubbele bekostiging bij DGTM. Uit een eerdere steekproef (n = 10, afdeling Maag-, Darm- en Leverziekten [MDL] Jeroen Bosch Ziekenhuis [JBZ]) bleek dat er nauwelijks sprake was van dubbele bekostiging, die bovendien kon worden geminimaliseerd met beperkt afleveren vanuit het ziekenhuis- (budget) [2]. De Nederlandse Zorgautoriteit erkent het belang van DGTM en heeft verzocht de steekproef uit te breiden naar andere groepen patiënten en ziekenhuizen [3].
Daarom wordt in dit onderzoek het effect van verschillende hoeveelheden afgeleverde medicatie vanuit het ziekenhuis(budget), ofwel verschillende ‘afleverstrategieën’, op de mate van dubbele bekostiging bij DGTM vergeleken voor verschillende patiëntengroepen in twee ziekenhuizen. Hierbij wordt aanvullend het effect van de prestatie ‘informatievoorziening bij nieuw verstrekte medicatie’ op de uitkomstmaat onderzocht.
Methoden
Studieopzet en setting
Dit onderzoek is een beschrijvend retrospectief multicenter databaseonderzoek naar het effect van verschillende afleverstrategieën op de mate van dubbele bekostiging bij DGTM. Het onderzoek is uitgevoerd bij de verpleegafdelingen cardiologie, orthopedie en MDL in het JBZ en de afdeling orthopedie van de Sint Maartenskliniek (SMK) in de periode van januari-september (JBZ) en oktober-december (SMK) 2022.
Patiëntenselectie
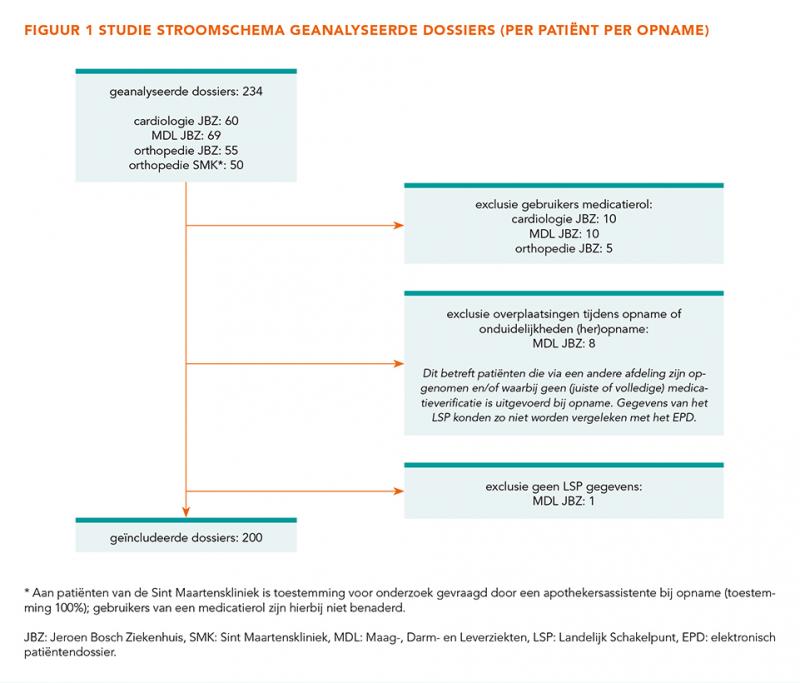
Voor dit onderzoek zijn 200 volwassen patiënten geïncludeerd (≥ 18 jaar). Voor het JBZ (n = 150) is CTcue gebruikt: per afdeling is een steekproef genomen van 50 willekeurige gegenereerde opeenvolgende pseudo-ID’s met criteria ‘levend’, ‘toestemming voor onderzoek’ en ‘bezwaar gebruik medisch dossier’. Bij de SMK (n = 50) zijn opeenvolgende patiënten op een aantal willekeurige dagen (okt-dec) benaderd door een apothekersassistente voor de studie.
Patiënten zijn geëxcludeerd bij gebruik van een medicatierol, bij dagopname en bij overplaatsing, palliatief traject en/of overlijden tijdens opname.
Afleverstrategieën
Er zijn vijf verschillende afleverstrategieën en enkele uitzonderingen hierop geformuleerd door de onderzoeksgroep (JV, JD, BB) (tabel 1).
Uitkomstmaten
Primaire uitkomst is de mate van dubbele bekostiging (€) uitgedrukt als het verschil tussen:
a) kosten van thuismedicatie die bij DGTM zou zijn gebruikt in het ziekenhuis en
b) kosten van medicatie die het ziekenhuis zou betalen bij DGTM (nieuwe medicatie en herbevoorrading).
Kosten zijn gesimuleerd per patiënt per opname. Een verschil van 0 euro is het break-even point. Een positieve uitkomst wijst op dubbele bekostiging, een negatieve uitkomst op overcompensatie vanuit ziekenhuisbudget. Het effect van opnameduur, afdeling, leeftijd, geslacht en hoeveelheid thuismedicatie op de mate van dubbele bekostiging is aanvullend geanalyseerd. Ten slotte is het effect van de prestatie ‘informatievoorziening bij nieuw verstrekte medicatie’, gedeclareerd door het ziekenhuis, op de dubbele bekostiging onderzocht. Hierbij is gerekend met € 6,50 per ‘eerste uitgifte’, een actueel laag-regulier tarief voor een ‘uitgifte met begeleidingsgesprek’.
Kosten van medicatie
De goedkoopste (generieke) fabrikant op www.medicijnkosten.nl is aangehouden, tenzij duidelijk één specifiek merk is vermeld in het Landelijk Schakelpunt (LSP)/elektronisch patiëntendossier (EPD). Medicatie die niet (standaard) vanuit het GVS wordt vergoed en medicatie waarbij het gebruik variabel of niet te herleiden is, zijn niet opgenomen in de analyse. Dit betreft overgehevelde middelen, geïmporteerde geneesmiddelen, compassionate use programma’s, zelfzorgmiddelen, niet-orale anticonceptiva, insuline, oor- en oogdruppels en dermatica.
Steekproefgrootte
Er is geen berekening van de steekproefgrootte uitgevoerd; een gelegenheidssteekproef van 200 patiënten is gebruikt voor inzicht in (spreiding van) de kosten.
Statistiek
Er is gebruik gemaakt van descriptieve statistiek. Normaal verdeelde waarden zijn weergegeven als gemiddelden (SD). Niet-normaal verdeelde waarden als mediaan (range min-max). Het gemiddelde is bij niet normaal verdeelde variabelen wel genoemd voor extra inzicht in de financiële impact. Een subanalyse is uitgevoerd voor de variabelen afdeling, opnameduur, leeftijd, geslacht en hoeveelheid thuismedicatie. Alleen variabelen die volgens de onderzoeksgroep relevante uitkomsten voor de praktijk laten zien, zijn gepresenteerd.
Ethische overwegingen
Voor de uitvoering van dit onderzoek is een niet-WMO-verklaring afgegeven door de Medische Ethische ToetsingsCommissie Brabant.
Resultaten
Er zijn 234 dossiers geanalyseerd en 200 dossiers geïncludeerd (figuur 1).
Patiëntkarakteristieken
De 200 geïncludeerde patiënten (gemiddeld 66 jaar [SD: 15,3]) hadden een mediane opnameduur van 6 dagen (range 2-39) en 4 (mediaan) verschillende geneesmiddelen als thuismedicatie (range 0-16). Doorgaans werden er 3 (mediaan) nieuwe middelen gestart per opname (range 0-8). Bij 33 opnames (16%) waren één of meerdere herbevoorradingen nodig (range 0-5).
Geneesmiddelenkosten en risico op dubbele bekostiging
Mediane kosten van alle medicatie per opname waren € 59,10 (range € 0,32 - € 1.116,42) met een gemiddelde van € 104,18. Mediane kosten van ingenomen of toegediende thuismedicatie zijn € 1,28 (range € 0 - € 295,48) met een gemiddelde van € 6,65 per opname.
Verschil tussen afleverstrategieën
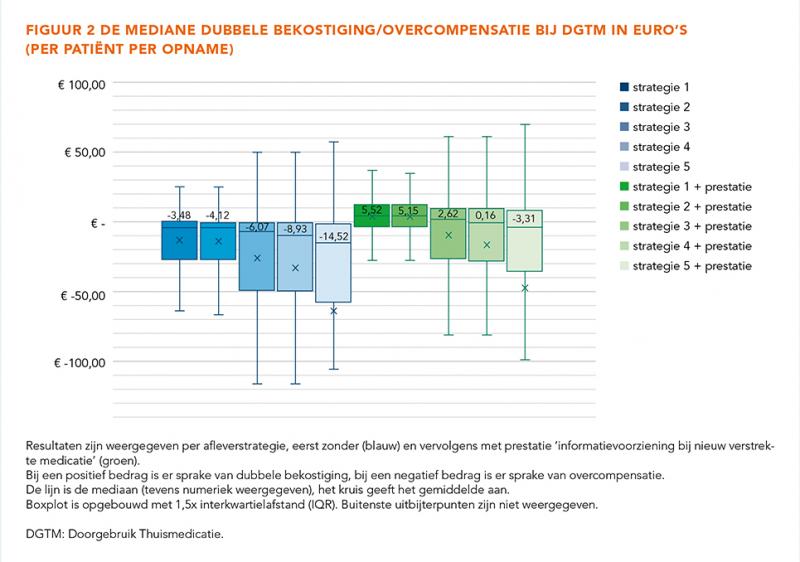
Bij afleverstrategieën 1 en 2 waren verschillen en spreiding het kleinst (figuur 2). Bij langere afleverperiodes (strategie 4 en 5) namen zowel mate van dubbele bekostiging als spreiding toe. Er was bij alle strategieën sprake van overcompensatie vanuit het ziekenhuisbudget. Toepassing van de prestatie ‘informatievoorziening bij nieuw verstrekte medicatie’ leidt tot een kleiner maar positief kostenverschil bij strategie 1 en 2.
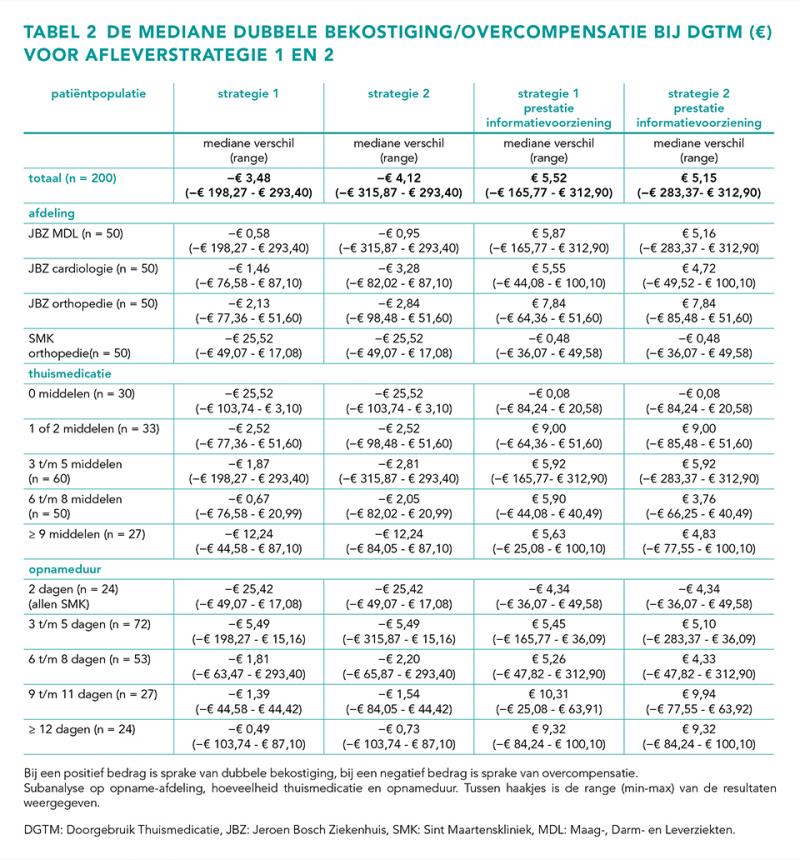
Voor strategie 1 en 2 is een subanalyse gedaan om te kijken of de mate van dubbele bekostiging afhankelijk is van de afdeling, thuismedicatie of opnameduur (tabel 2). Afdelingen laten grote verschillen in mediane kosten en spreiding zien. Naarmate de opnameduur en hoeveelheid thuismedicatie toenamen, nam overcompensatie af. Voor leeftijd en geslacht werden geen trends of verschillen gezien.
Beschouwing
Ongeacht de gekozen afleverstrategie leidt DGTM nauwelijks tot dubbele bekostiging. In tegendeel; er is veelal sprake van overcompensatie vanuit het ziekenhuisbudget. Afleverstrategieën met een korte periode van (her) bevoorrading lijken het meest kostenneutraal.
Voor zover bekend is dit, naast bovengenoemde steekproef (n = 10) uit het JBZ, de eerste studie naar het risico op dubbele bekostiging bij DGTM. Sterk punt is het feit dat de studie is uitgevoerd met werkelijke data van verschillende afdelingen en ziekenhuizen. Mogelijke limitaties zijn de aannames dat er sprake is van therapietrouw en van complete en correcte dossiervoering (LSP en EPD). Ook is aangenomen dat alle patiënten alle thuismedicatie mee zouden hebben genomen naar het ziekenhuis. Prospectieve validatie van deze aannames dient te worden uitgevoerd, maar was geen onderdeel van deze studie.
De resultaten kennen een grote spreiding en zijn niet normaal verdeeld, waarbij grote verschillen waren tussen de afdelingen en/of ziekenhuizen. Mogelijke verklaringen voor de verschillen tussen de orthopedie-afdelingen zijn significant kortere opnames (SMK) en/of relatief meer nieuwe medicatie, zoals (relatief dure) laag-molecuulgewicht heparines (LMWH’s) (SMK).
Resultaten van dit onderzoek kunnen niet zonder meer worden geëxtrapoleerd. Een uitbreiding van dit onderzoek naar meer afdelingen en ziekenhuizen is nodig om tot een maximaal kostenneutraal en breed toepasbaar rekenmodel te kunnen komen.
Conclusie
Het risico op dubbele bekostiging bij DGTM is laag en hoeft implementatie van DGTM niet te beperken. Echter, (her)bevoorrading vanuit het ziekenhuis kan leiden tot overcompensatie vanuit het ziekenhuisbudget. Omdat er sprake is van een grote variatie tussen afdelingen en ziekenhuizen is meer data nodig om te komen tot een breed toepasbare en kostenneutrale werkwijze rondom (her)bevoorrading bij DGTM.
Verantwoording
Geen belangenverstrengeling gemeld.
Literatuur
1. van Herpen-Meeuwissen LJM., van den Bemt BJF., Derijks HJ, et al. Economic impact of Patient's Own Medication use during hospitalisation: a multicentre pre-post implementation study. Int J Clin Pharm. 2019 Dec;41:1658-1665.
2. van Abeelen D., Derijks J. Analyse leveringen DGTM. Den Bosch, 2019.
3. Nederlandse Zorgautoriteit. Brief over doorgebruik van thuismedicatie in het ziekenhuis (DGTM) en tariefregulering NZa (kenmerk 0347670/535757). Utrecht, 14 oktober 2019.
https://puc.overheid.nl/nza/doc/PUC_291466_22/1/
Referentie
Citeer als: Verdijk JC, van den Bemt BJF, Melis EJ, van Onzenoort HAW, van Seyen M, Derijks HJ. Het effect van verschillende afleverstrategieën op de mate van dubbele bekostiging bij patiënten die thuismedicatie doorgebruiken tijdens opname in het ziekenhuis. Nederlands Platform voor Farmaceutisch Onderzoek. 2024;9:a1777.
DOI
https://www.knmp.nl/resolveuid/caccef7413d34f5f9219d2a7f9d59a2cOpen access


Reactie toevoegen