Het effect van een zorgprotocol op het percentage patiënten met supratherapeutische clozapinespiegels tijdens ziekenhuisopname
- Rubriek: Korte bijdrage
- Identificatie: 2019;4:a1704
Kernpunten
- Het CLOZER-zorgprotocol leidt niet tot een afname van het aantal patiënten met een hoge clozapinespiegel (> 0,80 mg/L) of een spiegel die > 50% toeneemt ten opzichte van voor ziekenhuisopname.
- Bij infecties en/of een hoog CRP zijn vroege en adequate maatregelen noodzakelijk om toxiciteit van clozapine te voorkomen.
- Het CLOZER-zorgprotocol verbetert de betrokkenheid van de ziekenhuisapotheker bij patiënten die clozapine gebruiken.
Abstract
The effect of a therapeutic guideline on the percentage of patiënts with supratherapeutic clozapine blood levels during hospital admission
BACKGROUND
Hospitalized patients on clozapine are at risk for dysregulation of their clozapine blood concentration due to smoking cessation, (pre-existing) infections and the use of drugs which influence the metabolism of clozapine. In July 2017 a therapeutic guideline was implemented in the Haga Teaching Hospital and Haaglanden Medical Centre to monitor patients during hospital admission to prevent clozapine toxicity.
OBJECTIVE
Primary objective was to study the effect of the guideline by comparing the percentage of hospitalized patients with one or more serum clozapine levels > 0,80 mg/L and/or > 50% increase of their serum clozapine level during admission, before and after implementation of the guideline.
DESIGN
We conducted a non-interventional retrospective study.
METHODS
In a period of ten months before and after the implementation of the guideline, data from all hospitalized patients ≥ 18 years using clozapine for schizophrenia were collected from electronic patient files.
RESULTS
In 90% of all patients an intervention was necessary according to the guideline. There was no significant difference between the percentage of patients with supratherapeutic clozapine levels before and after the implementation of the guideline (P = 0,695). The involvement of the hospital pharmacist improved significantly after implementation of the therapeutic guideline (number of interventions; P < 0,001). The hospital pharmacist recommended the involvement/consultation of the psychiatrist in 39% of the admissions after implementation of the guideline.
CONCLUSION
The therapeutic guideline did not reduce the number of patients with supratherapeutic clozapine levels. However, the involvement of the hospital pharmacist resulted in earlier involvement of the psychiatrist. According to the guideline an intervention was necessary in most patients (90%). All patients with supratherapeutic clozapine levels (n = 28) had an infection and/or an elevated CRP which suggests early dose reductions are required.
Inleiding
Clozapine is het enige wetenschappelijk onderbouwde, effectieve antipsychoticum bij schizofrenie, wanneer twee andere middelen eerder hebben gefaald in effectiviteit bij de patiënt [1]. Clozapine is primair een antagonist van de receptoren van serotonine (5HT2a) en dopamine, maar bindt vele andere receptoren [2]. Clozapine wordt gemetaboliseerd door het enzym cytochroom P450 1A2 (CYP1A2) in desmethylclozapine. CYP1A2 kan beïnvloed worden door diverse factoren. Zo induceren polycyclische aromatische koolwaterstoffen in sigarettenrook CYP1A2. Uit onderzoek is gebleken dat de benodigde clozapinedosis bij rokers circa 50% hoger is [3]. Ciprofloxacine en fluvoxamine zijn remmers van CYP1A2 en kunnen een stijging van clozapinespiegels veroorzaken van respectievelijk 50 tot wel 500% [4-6]. Hoewel het werkingsmechanisme nog niet is opgehelderd, lijken infectieuze processen een remmend effect te hebben op CYP1A2. Diverse casuïstische mededelingen beschrijven (ernstige) toxiciteit van clozapine bij patiënten met een infectie. Er lijkt daarbij een relatie te zijn met een verhoogd C-reactief eiwit (CRP) [5,7-13]. Onder andere vanwege bovengenoemde factoren, is therapeutic drug monitoring (TDM) zinvol [14-16]. De therapeutische breedte die aangehouden wordt in de ziekenhuizen waar de auteurs werkzaam zijn is 0,35-0,80 mg/L.
Patiënten die clozapine gebruiken, lopen tijdens een ziekenhuisopname het risico om te ‘ontregelen’ doordat ze minder kunnen roken, door (reeds bestaande) infecties en/of het gebruik van geneesmiddelen die het metabolisme van clozapine beïnvloeden [17-19]. Voor zover bekend is er geen richtlijn voor het monitoren van patiënten die clozapine gebruiken tijdens een ziekenhuisopname.
Een van de belangrijkste redenen van het implementeren van het CLOZER-protocol, was de veronderstelling van de ziekenhuisapothekers dat bij sommige patiënten toxiciteit van clozapine voorkomen had kunnen worden. Daar kwam bij dat de psychiaters in onze ziekenhuizen ervoeren dat ze niet altijd in consult werden gevraagd bij deze patiënten met vaak complexe problematiek.
In juli 2017 is het clozapinezorgprotocol (CLOZER-protocol; figuur 1) geïmplementeerd in twee ziekenhuizen in de regio Den Haag: het Haaglanden Medisch Centrum (HMC) en het HagaZiekenhuis. Met behulp van het protocol worden patiënten die clozapine gebruiken voor schizofrenie snel geïdentificeerd en worden passende maatregelen genomen om toxiciteit te voorkomen. Het protocol is tot stand gekomen in samenwerking met de psychiaters van beide ziekenhuizen en is gebaseerd op de aanbevelingen van de Clozapine Plus Werkgroep. Deze aanbevelingen worden ondersteund door de Nederlandse Vereniging voor Psychiatrie [15-16].
Dit onderzoek beschrijft het effect van het CLOZER-protocol door het percentage patiënten met een clozapinespiegel > 0,80 mg/L of een stijging van de clozapinespiegel > 50% te vergelijken voor en na de implementatie van het CLOZER-protocol.
Methoden
Het onderzoek is uitgevoerd in het HMC en het HagaZiekenhuis. Er werd dossieronderzoek verricht in een periode voorafgaand aan – augustus 2016 tot en met mei 2017 – en een periode na – juli 2017 tot en met mei 2018 – implementatie van het CLOZER-protocol. Alle patiënten ouder dan 18 jaar die clozapine gebruikten voor schizofrenie of een schizoaffectieve stoornis en opgenomen werden in het HMC of HagaZiekenhuis, werden geïncludeerd.
De primaire uitkomst was het percentage patiënten waarbij tijdens de ziekenhuisopname een clozapinespiegel boven de 0,80 mg/L werd gemeten of waarbij een stijging van 50% van de clozapinespiegel ten opzichte van een spiegel (van maximaal 90 dagen) voor de opname werd waargenomen. Als secundaire uitkomsten is gekeken naar het percentage patiënten met bijwerkingen van clozapine, het percentage patiënten waarbij de ziekenhuisapotheker interventies pleegde en het percentage patiënten waarbij de psychiater in consult werd gevraagd. Bijwerkingen werden met behulp van de Naranjo-score ingeschat.
Met behulp van een poweranalyse (80%, P = 0,05) is bepaald dat voor een reductie van het primaire eindpunt van 75% in totaal 65 opnames voor en 65 opnames na implementatie van het zorgprotocol nodig waren.
Het primaire eindpunt werd berekend door het aantal patiënten die het primaire eindpunt behaalde te delen door het totaal aantal patiënten per groep. Met behulp van een chi-kwadraattoets met 95%-betrouwbaarheidsinterval werd onderzocht of de proporties tussen de groepen significant verschilden. De secundaire eindpunten waarbij proporties tussen de groepen zijn vergeleken, zijn op dezelfde manier berekend. De onafhankelijke Student’s t-toets werd gebruikt om gemiddelden – zoals leeftijd, gewicht, clozapinedosis – te vergelijken. Het aantal opnamedagen en het aantal gemeten clozapinespiegels tijdens de opname, zijn met behulp van de Mann-Whitneytoets vergeleken.
Alle beschreven analyses zijn uitgevoerd voor de ziekenhuizen apart en gezamenlijk, en met of zonder meenemen van meerdere opnames per patiënt om een mogelijk ‘leereffect’ uit te sluiten.
Resultaten
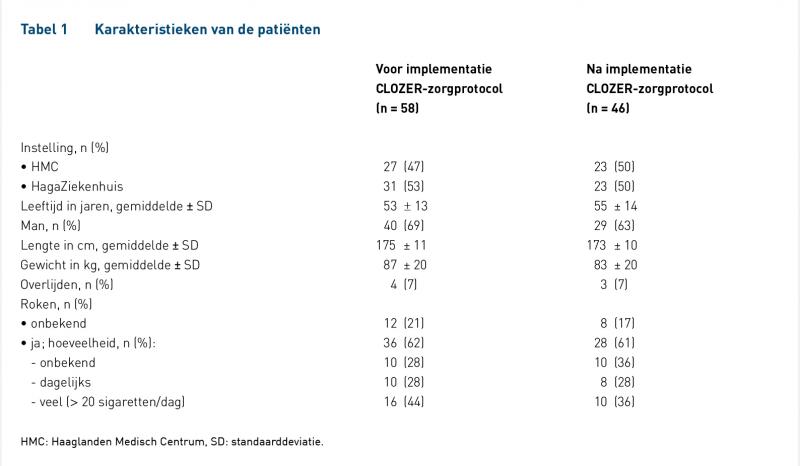
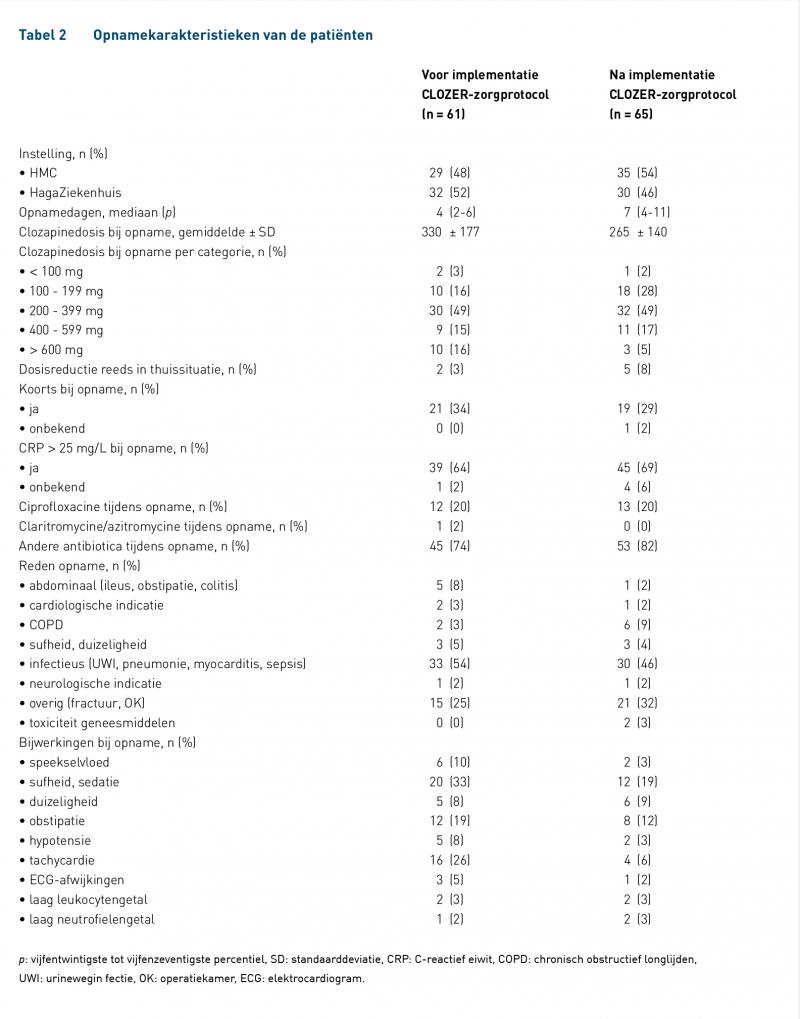
In totaal zijn er 104 patiënten geïncludeerd, het totale aantal opnames betrof 126. Tabel 1 geeft de karakteristieken van de patiënten weer. Tabel 2 beschrijft de karakteristieken van de opnames. In de tabellen zijn alle opnames van beide ziekenhuizen weergegeven, omdat de resultaten uit aparte analyses geen ander resultaat opleverden.
De voornaamste reden van opname was een infectie of sepsis: 54% (voor implementatie) en 46% (na implementatie). Het CRP was bij meer dan 60% van alle patiënten verhoogd. Ciprofloxacine werd bij 20% van de patiënten voorgeschreven in beide groepen. Voor zover bekend rookten meer dan 60% van de patiënten, rond de 40% hiervan rookte meer dan 20 sigaretten per dag.
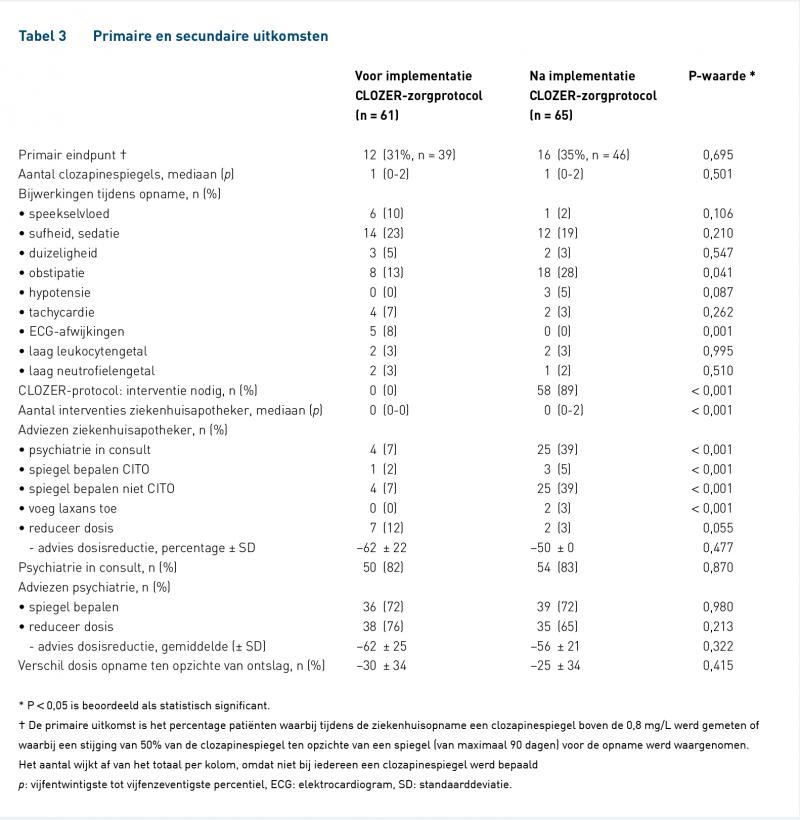
Bij 28 opnames (van 26 patiënten) was de clozapinespiegel > 0,80 mg/L of was de clozapinespiegel > 50% gestegen. Er was geen significant verschil tussen de proporties patiënten die het primaire eindpunt behaalden voor en na implementatie van het protocol (P = 0,695; tabel 3). Op secundaire eindpunten als bijwerkingen, het aantal gemeten clozapinespiegels en wel of geen consult door de psychiater werd eveneens geen significant verschil gevonden. De meest gerapporteerde bijwerkingen waren sufheid, sedatie, duizeligheid en obstipatie: samen 41% voor en 50% na implementatie. De betrokkenheid van de ziekenhuisapotheker verbeterde significant na implementatie van het CLOZER-protocol (aantal interventies; P < 0,001). Bij 90% van alle opnames was er een reden – rokende patiënt, verhoogd CRP en/of gebruik van ciprofloxacine – voor interventie. Na implementatie van het CLOZER-protocol adviseerde de ziekenhuisapotheker bij 39% van de opnames om de psychiaterie in consult te vragen. Bij 44% van de opnames adviseerde de ziekenhuisapotheker een clozapinespiegel te bepalen. Bij 16 van de 28 opnames die het primaire eindpunt behaalden was de spiegel reeds bij opname al verhoogd – gedefinieerd als spiegel verhoogd binnen 24 uur na opname. Bij één patiënt van de 28 opnames die het primaire eindpunt behaalden, was de clozapinedosis reeds gereduceerd door de ambulante psychiater.
Beschouwing
Uit dit onderzoek is gebleken dat er bij 90% van de opgenomen clozapinepatiënten volgens het CLOZER-protocol aanleiding is voor een interventie. In onze ziekenhuizen blijkt er reeds voldoende aandacht te zijn voor patiënten met schizofrenie die clozapine gebruiken. Er was dan ook geen significant verschil tussen het percentage patiënten met supratherapeutische spiegels tijdens een ziekenhuisopname voor en na implementatie van het CLOZER-protocol (P = 0,695). Het is belangrijk te vermelden dat 57% van de patiënten die het primaire eindpunt behaalden al een hoge clozapinespiegel of een stijging > 50% hadden binnen 24 uur na opname (n = 28). Bij deze patiënten was het te laat om de interventies zoals beschreven in het CLOZER-protocol uit te voeren om toxiciteit van clozapine te voorkomen. Bij slechts één van de 28 opnames was de clozapinedosis reeds in de thuissituatie verlaagd. Het feit dat alle patiënten die het primaire eindpunt behaalden tekenen hadden van een infectie en/of een verhoogd CRP, pleit voor een vroege dosisaanpassing of TDM in de eerstelijnszorg.
Het CLOZER-protocol heeft wel de betrokkenheid van de ziekenhuisapotheker bij de clozapinepatiënten sterk vergroot en zorgde voor extra alertheid bij de behandelend arts. Er was geen significant verschil in de betrokkenheid van de psychiater voor en na implementatie van het CLOZER-protocol, maar mogelijk wel hoe snel ze in consult werden gevraagd. Bij 39% van de opnames na implementatie was de psychiater nog niet in consult gevraagd en moest de ziekenhuisapotheker contact opnemen met de behandelend arts. Bij het interpreteren van de resultaten moet men zich bewust zijn van het feit dat het aantal opnamedagen van de patiënten na implementatie significant langer is (mediaan 4 ten opzichte van 7; P = 0,001). Een langere opnameduur suggereert ziekere patiënten met een mogelijk hoger risico op ‘ontregeling’ van de clozapinespiegel.
Aangezien dit onderzoek retrospectief is uitgevoerd zijn er enkele tekortkomingen. Alle beschreven data zijn met behulp van dossieronderzoek verworven en hierbij waren we afhankelijk van de compleetheid van het dossier. Bijwerkingen werden subjectief ingeschat met behulp van de Naranjo-score. Als laatste werd bij niet alle patiënten een spiegel bepaald, mogelijk werden hoge spiegels of een stijging van de spiegel van > 50% niet opgemerkt.
Conclusie
Bij 90% van de opgenomen clozapinepatiënten is er een aanleiding om de patiënt te monitoren. In het HMC en HagaZiekenhuis is reeds voldoende aandacht voor patiënten die clozapine gebruiken als behandeling bij schizofrenie. Het geïmplementeerde zorgprotocol heeft niet geleid tot minder patiënten met een te hoge spiegel (> 0,80 mg/L) of verhoging van de spiegel met 50%. Het CLOZER-protocol heeft wel de betrokkenheid van de ziekenhuisapotheker bij de patiënten vergroot en patiënten worden mogelijk eerder gezien door de psychiater dan voor implementatie van het CLOZER-protocol.
Verantwoording
Geen belangenverstrengeling gemeld.
Gebaseerd op het registratieonderzoek van M.I. Koole.
Literatuur
- Freedman R. Schizophrenia. N Engl J Med 2003; 349: 1738-1749.
- Stahl SM. Stahl’s Essential Psychopharmacology: Neuroscientific Basis and Practical Applications. New York: Cambridge University Press; 2008. p. 409.
- Tsuda Y, Saruwatari J, Yasui-Furukori N. Meta-analysis: the effect of smoking op the deposition of two commonly used antipsychotic agents, olanzapine and clozapine. BMJ Open 2014; 4:e004216.
- Raaska K. Neuvonen PJ. Ciprofloxacin increases serum clozapine and N-desmethylclozapine: a study in patients with schizophrenia. Eur J Clin Pharmacol 2000; 56(8): 585-589.
- Espnes KA, Heimdal KO, Spigset O. A Puzzling Case of Increased Serum Clozapine Levels in a Patient With Inflammation and Infection. Ther Drug Monit 2012; 34: 489–492.
- Szegedi A, Anghelscu I, Wiesner J, et al. Addition of low-dose fluvoxamine to low-dose clozapine monotherapy in schizophrenia: drug monitoring and tolerability data from a prospective clinical trial. Pharmacopsychiatry 1999;32:148–53.
- Haack MJ, Bak MLFJ, Beurskens R, Maes M, Stolk LML, Delespaul PAEG. Toxic rise of clozapine plasma concentrations in relation to inflammation. European Neuropsychopharmacology 2003; 13: 381-385.
- Leon de J, Diaz FJ. Serious respiratory infections can increase clozapine levels and contribute to side effects: a case report. Progress in Neuro-Psychopharmacology & Biological Psychiatry 2003; 27: 1059–1063.
- Jecel J, Michel TM, Gutknecht L. Schmidt D, Pfuhlmann B, Jabs BE. Toxic clozapine serum levels during acute urinary tract infection: a case report. Eur J Clin Pharmacol 2005; 60: 909–910.
- Leung JG, Nelson S, Takala CR, Gören JL. Infection and Inflammation Leading to Clozapine Toxicity and Intensive Care: A Case Series. Annals of Pharmacotherapy 2014; 48(6): 801–805.
- Matthews CJ, Hall TL. A clozapine conundrum: clozapine toxicity in an acute medical illness. Australasian Psychiatry 2014; 22(6): 543–545.
- Farha KA, Vliet van A, Knegtering H, Bruggeman R. The Value of Desmethylclozapine and Serum CRP in Clozapine Toxicity: A Case Report. Case Reports in Psychiatry 2012; 1-4.
- Štuhec M. Clozapine-induced elevated C-reactive protein and fever mimic infection. General Hospital Psychiatry 2013; 35: 680.e5–680.e6.
- Couchman L, Morgan PE, Spencer EP, Flanagan RJ. Plasma Clozapine, Norclozapine, and the Clozapine:Norclozapine Ratio in Relation to Prescribed Dose and Other Factors: Data From a Therapeutic Drug Monitoring Service, 1993–2007. Ther Drug Monit 2010; 32: 438–447
- Nederlandse Vereniging voor Psychiatrie. Multidisiplinaire Richtlijn Schizofrenie. www.ggzrichtlijnen.nl (accessed 31-07-2016).
- Clozapine Plus Werkgroep. Richtlijn voor het gebruik van Clozapine; 2013. www.clozapinepluswerkgroep.nl (geraadpleegd 31 Juli 2016).
- Cohen D, Bogers JPAM, Schulte PFJ, Bakker B. Clozapinemonitoring: praktische wenken bij onderhoudsbehandeling. Psyfar 2015; 3: 10-
- Bokem ten EM, Oever van de HLA, Radstake DWS, Arbouw MEL. Clozapine intoxication due to cessation of smoking and infection. The Netherlands Journal of Medicine 2015; 73(7): 345-347.
- Baalen van A. Clozapinegebruik en opname in het ziekenhuis. Psyfar 2016; 1: 35-39.
Referentie
Citeer als: Koole MI, Roelofsen EE, Baptist E, van der Meer R, Wilms EB, Visser LE. Het effect van een zorgprotocol op het percentage patiënten met supratherapeutische clozapinespiegels tijdens ziekenhuisopname. Nederlands Platform voor Farmaceutisch Onderzoek. 2019;4:a1704.
DOI
https://www.knmp.nl/resolveuid/7fddc66aeac54762b4b13785d1343c05Open access


Reactie toevoegen