Effect van beslissingsondersteuning op het verminderen van interacterende medicatiecombinaties op de intensive care
- Rubriek: Korte bijdrage
- Identificatie: 2019;4:a1703
Kernpunten
- De implementatie van een medicatie-interactiemodule (MiM) op de IC heeft niet geleid tot een vermindering van het aantal potentiële geneesmiddelinteracties.
- Vrijwel alle door de MiM getoonde interactiemeldingen zijn overschreven (97%) – ongeacht het niveau van ernst.
- De lage acceptatie van interactiemeldingen door IC-artsen is mogelijk gerelateerd aan onvoldoende afstemming van de meldingen op de IC-setting.
- We hebben echter onvoldoende begrip van en missen consensus over welke interactiemeldingen klinisch relevant zijn voor de IC-setting. Hiervoor is een nadere afstemming nodig tussen IC-artsen en ziekenhuisapothekers met IC-expertise.
Abstract
Effect of a clinical decision support system on reducing drug-drug interactions in the intensive care unit
BACKGROUND
Patients in the intensive care unit (ICU) are at a higher risk of medication-related harm due to potential drug-drug interactions (DDIs). This increased risk is related to the high number of drugs administered. Clinical decision support systems (CDSSs) have the potential to reduce potential DDIs (pDDIs) and improve medication safety.
OBJECTIVE
To evaluate the effect of a CDSS on the incidence of serious pDDIs in the ICU of an academic hospital.
DESIGN and METHODS
This study was conducted at the ICU department of the Amsterdam UMC (location AMC) in the Netherlands. Interrupted time series analysis was used to evaluate the effect of a CDSS. This CDSS generated pDDI alerts during prescribing. Data on medication administrations, pDDIs and pDDI alerts were gathered a year before and a year after implementation of the CDSS from April 2011 till April 2013. The primary outcome was the rate of serious pDDIs per 100 medication administrations. Secondary outcomes were the proportions of overridden pDDI alerts and monitoring actions related to pDDI alerts.
RESULTS
In total 2711 patients having 58.455 drugs administered were included. The rate of serious pDDIs did not significantly change after CDSS implementation (P = 0,098). The mean proportion of overridden pDDI alerts was high: 97% (total: 11.592 alerts). The mean proportion of pDDI alerts followed by a monitoring action varied between alert types (5,8-44,9%).
CONCLUSION
The implementation of a CDSS did not result in a decrease of serious pDDIs at the ICU. Lack of agreement on which pDDIs are clinically relevant for the ICU may explain our findings, since almost all alerts were overridden. Future research should focus on identifying which pDDIs are important in the ICU setting.
Inleiding
Intensive care (IC)-patiënten hebben een verhoogd risico op bijwerkingen gerelateerd aan medicatie-interacties (MIA’s). Dit verhoogde risico is gerelateerd aan onder andere frequent gebruik van meerdere geneesmiddelen, snelle wisselingen in het farmacotherapeutisch beleid en veranderde farmacokinetiek- en dynamiek van geneesmiddelen door bijvoorbeeld orgaanfalen [1-7].
Medicatiebewakingssystemen (MBS) kunnen artsen ondersteunen bij het veilig voorschrijven van geneesmiddelen. Deze systemen genereren meldingen die de artsen waarschuwen voor – potentieel – risicovolle situaties zoals medicatie-interacties [8,9]. De afgelopen jaren is er echter ook steeds meer aandacht voor de negatieve gevolgen van MBS. Deze systemen waarschuwen de voorschrijvende artsen zó vaak, dat de vele meldingen worden genegeerd en overschreven. Dit wordt signaalmoeheid genoemd [10-18]. Een systeem, dat het voorschrijven van geneesmiddelen in ziekenhuizen veiliger zou moeten maken, werkt daardoor suboptimaal [8,10].
In april 2012 is op de IC van het Amsterdam UMC locatie AMC een MBS geïntroduceerd, de zogenaamde medicatie-interactiemodule (MiM).
Het doel van dit onderzoek was om het effect van MiM op het aantal potentiele medicatie-interacties (pMIA’s) te evalueren. Daarnaast is gekeken naar de acceptatie van de interactiemeldingen door IC-artsen en monitoringsacties naar aanleiding van deze meldingen.
Methoden
Onderzoeksopzet
Patiënten opgenomen op de IC van het Amsterdam UMC locatie AMC in de periode 12 april 2011 t/m 12 april 2013, met een opnameduur ≥ 24 uur en toediening van tenminste één geneesmiddel, zijn geïncludeerd.
In deze periode waren 44 IC-bedden operationeel en werd er gebruikt gemaakt van het Patiënt Data Management Systeem (PDMS) Metavision van iMDsoft. Dit PDMS was uitgerust met een elektronisch voorschrijfsysteem, maar tot april 2012 zonder geautomatiseerde beslissingsondersteuning voor medicatie.
Interventie
Op 12 april 2012 werd MiM geïmplementeerd, een MBS dat als een add on-module compatibel is met Metavision [6,19]. De MIA-meldingen in de MiM waren gebaseerd op de informatie van de G-Standaard. De G-Standaard maakt onderscheid in zes niveaus van ernst voor pMIA’s: van A (potentieel milde klinische gevolgen) tot F (potentieel lethaal). Bij de implementatie van MiM is gekozen om alleen meldingen met ernstniveau D (ernstig), E (levensbedreigend) of F te tonen. De IC-artsen konden de meldingen accepteren (interacterende order annuleren) of overschrijven (interacterende order alsnog voorschrijven). Bij het overschrijven kon de arts optioneel motivatieteksten invoegen. Elke melding was voorzien van informatie over het type interactie, advies voor afhandeling en ernstniveau.
Dataverzameling
Om de implementatie van MiM te kunnen evalueren zijn diverse gegevens uit MiM en Metavision geëxtraheerd (appendix A; beschikbaar als PDF onderaan dit artikel, sectie Downloads). Dit waren gegevens over medicatietoedieningen, laboratoriumbepalingen, ECG-aanvragen en interactiemeldingen. Demografische gegevens en informatie over de ernst van ziekte zijn verzameld vanuit de Nederlandse Intensive Care Evaluatie-database [20].
Uitkomstmaten
De primaire uitkomstmaat was het aantal D, E en F pMIA’s per 100 medicatietoedieningen. De secundaire uitkomstmaten waren:
• proportie overschreven D, E, en F pMIA-meldingen;
• proportie monitoringacties naar aanleiding van (vitamine K-antagonist-, QTc- en nefrotoxische) pMIA-meldingen;
• aantal en type motivatieteksten bij de overschreven pMIA-meldingen.
Een pMIA is gedefinieerd als het toedienen van een combinatie van twee potentieel interacterende geneesmiddelen wat tot een daadwerkelijke interactie zou kunnen leiden [6]. pMIA’s en overschreven meldingen zijn ingedeeld naar type en ernst conform de G-Standaard. De indeling van monitoringacties is uitgevoerd conform Uijtendaal et al. [6].
Data-analyse
Voor het beschrijven van de onderzoekspopulatie voor en na de implementatie van MIM, is gebruik gemaakt van passende beschrijvende statistiek: de Mann-Whitneytoets of chi-kwadraattoets. Voor het bepalen van een normale of niet-normale verdeling is gebruik gemaakt van de Kolmogorov-Smirnovtoets. Om het effect van MiM op het aantal D-, E- en F-niveau pMIA’s (DEF-pMIA’s) per 100 medicatietoedieningen te evalueren, voerden we een interrupted time series (ITS)-analyse uit [21]. De periode voor en na de start van de MiM-implementatie in april 2012 is daarbij onderzocht. We toetsten het verschil in trend op statistische significantie met een gegeneraliseerd lineair model met negatieve binomiale linkfunctie. De onafhankelijke variabelen tijd (continu), interventie (0/1) en periode na de interventie (0,14 t/m 27) werden hiervoor in het ITS-model meegenomen. Daarbij zijn de volgende demografische variabelen in het model opgenomen om te corrigeren voor verschillen in de patiëntensamenstelling op de IC (case-mix): leeftijd, acute physiology and chronic health evaluation 4 (APACHE IV)-score, opnameduur, aantal unieke geneesmiddelen (op basis van Anatomisch Therapeutisch Chemisch-code) en aantal unieke medicatietoedieningen (op basis van Generieke Product Kode).
Om 20% reductie in DEF-pMIA’s per 100 medicatietoedieningen aan te kunnen tonen, uitgaande van een incidentie van 0,11 DEF-pMIA’s per 100 medicatietoedieningen (periode voor de implementatie van MiM), waren er 928 patiënten nodig. Deze moesten evenredig verdeeld zijn over de periode voor en na de implementatie van MiM (α = 0,05, β = 0,8, op basis van een negatieve binomiale verdeling) [19].De analyses zijn uitgevoerd met R of IBM SPSS Statistics v24 [22,23].
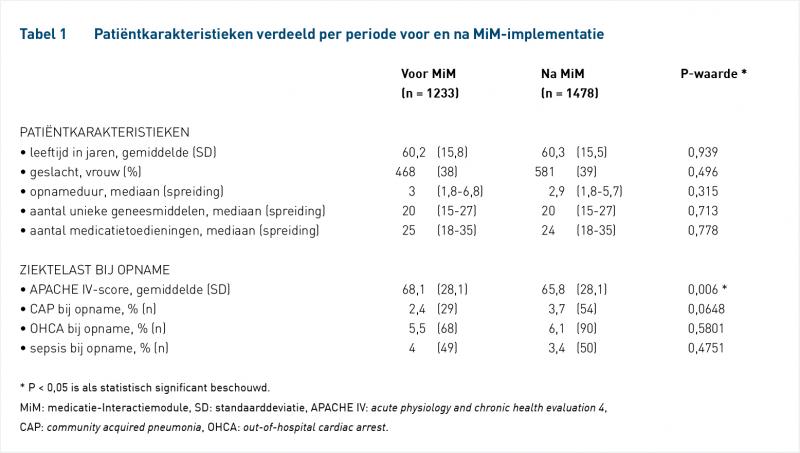
Resultaten
In totaal zijn er 2711 patiënten geïncludeerd en meegenomen in de analyses (tabel 1). Patiënten in de periode na MiM-implementatie hadden een significant lagere APACHE IV-score op basis van de data van de eerste 24 uur van IC-opname (P = 0,006). De overige patiëntkarakteristieken verschilden niet.
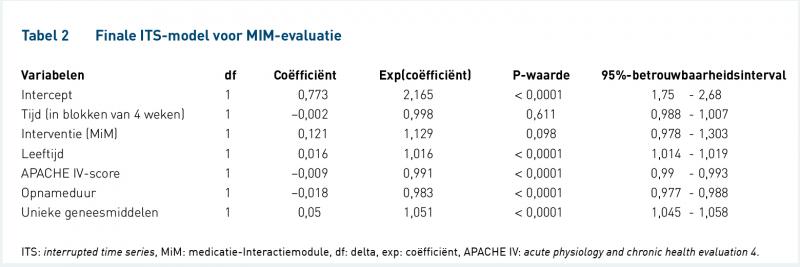
ITS-analyse effect van MiM
Het finale model laat geen significante trendverandering zien door de implementatie van MiM in het aantal DEF-pMIA’s per 100 medicatietoedieningen (P = 0,098; tabel 2).
Overschreven MIA-meldingen
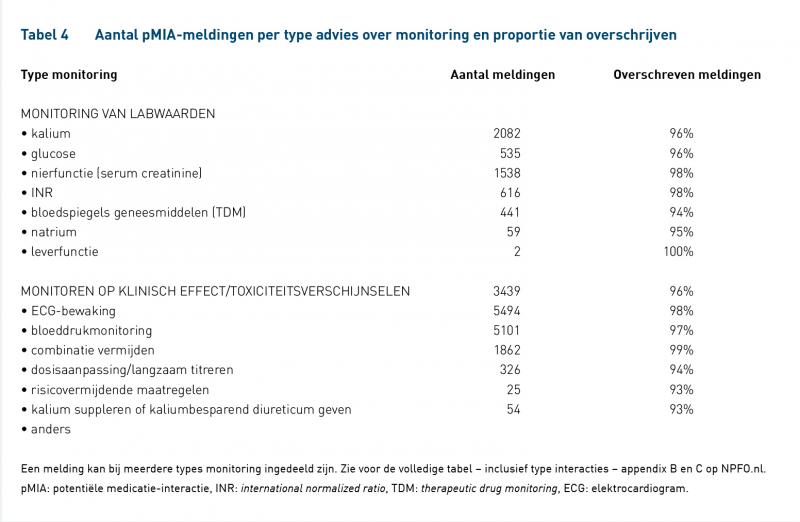
In totaal heeft MiM 11.970 pMIA meldingen gegenereerd met ernstniveau D, E of F, waarvan in totaal 97% is overschreven door IC-artsen (tabel 3). Vooral de meldingen die zeer frequent voorkwamen zijn vaak overschreven.
Interacties waarbij het advies is geneesmiddelbloedspiegels te monitoren (94%), risicovermijdende maatregelen te nemen (94%) of kalium te suppleren of een kaliumbesparend diureticum te geven (93%), hebben het laagste overschrijvingspercentage (tabel 4 en appendices B en C; beschikbaar als PDF's onderaan dit artikel, sectie Downloads).
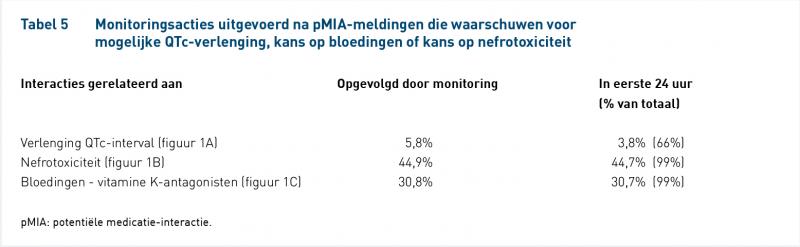
Monitoringsacties naar aanleiding van drie typen pMIA-meldingen
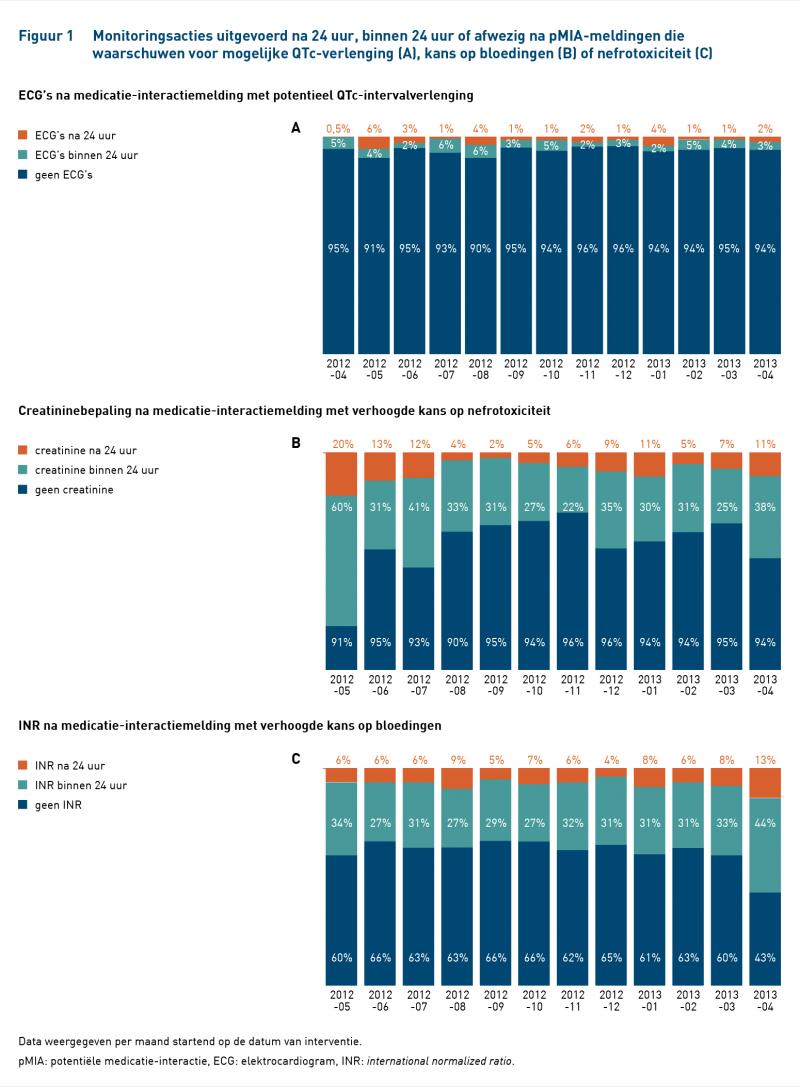
De monitoringsacties naar aanleiding van pMIA-meldingen zijn – als deze daadwerkelijk zijn opgevolgd – grotendeels opgevolgd in de eerste 24 uur na een pMIA-melding (tabel 5.)
Motivatieteksten
Slechts bij 257 pMIA-meldingen (0,02% van totaal aantal DEF-meldingen) hebben de artsen een aanvullende motivatietekst ingevoerd. Uit 65,7% daarvan kon een bewuste keuze voor het overschrijven van een melding afgeleid worden (bijvoorbeeld ‘ECG beoordeeld’ of ‘kalium is adequaat’). Bij 14,8% was geen duidelijke redenatie af te leiden (‘i.o.m. met arts’ of ‘overlegd’) en 19,4% bevatten teksten waaruit irritatie blijkt (‘jajajajaja’ of ‘xxxx’).
Beschouwing en conclusie
De implementatie van MiM op de IC van de locatie van het AMC heeft niet geleid tot een reductie van het aantal DEF-pMIA’s per 100 medicatietoedieningen (P = 0,098). Het uitblijven van effect is mogelijk te verklaren doordat vrijwel alle getoonde MIA-meldingen zijn overschreven (97%). Dit is vergelijkbaar met eerdere studies binnen en buiten de IC-setting [8,13-17].
Het grote aantal overschreven MIA-meldingen zou te maken kunnen hebben met onvoldoende afstemming van de getoonde meldingen op de IC-setting [9,24,25]. Zo wordt op de IC intensief bewaakt, vaak meerdere malen per dag als routine labwaarden gemonitord en liggen de patiënten standaard aan de hartbewaking. pMIA-meldingen die adviseren om deze routine monitoring uit te voeren lijken dus weinig zinvol op de IC. Dit beeld wordt bevestigd door onze resultaten. Daarentegen lijken meldingen waarbij TDM wordt geadviseerd, wat geen routine monitoring is, iets minder vaak te worden overschreven. Verder bleek het overschrijfpercentage van de meldingen niet te verschillen tussen de ernstniveaus van de interactie. Mogelijk is dit te verklaren doordat de huidige pMIA-ernstniveaus meer geënt zijn op de thuissetting en niet op een intensief bewaakte setting.
Het overschrijven van pMIA-meldingen hoeft echter niet te betekenen dat deze meldingen in het geheel niet nuttig waren. Een aanwijzing dat het tot actie aanzet, is terug te zien in de monitoringsacties voor de international normalized ratio (INR) en nierfunctie, die veelal binnen 24 uur na de melding zijn uitgevoerd (figuur 1).
Onze resultaten tonen het belang aan van het evalueren van MBS zoals MiM in de dagelijkse praktijk. Uit onze evaluatie blijkt dat de pMIA-meldingen onvoldoende zijn afgestemd op de IC-setting. Zonder dergelijke afstemming lijkt de beoogde verbetering van medicatieveiligheid niet gehaald te worden. We hebben echter onvoldoende begrip en missen consensus over welke pMIA’s klinisch relevant zijn voor de IC-setting [1,6,7,12,19,26].
Een sterk punt van dit onderzoek is het gebruik van ITS-analyse, welke een krachtig alternatief is voor studies waar randomisatie niet mogelijk is. In ons ITS-model hebben we gecorrigeerd voor onder andere de ernst van de ziekte (APACHE IV-score) die significant verschilde tussen patiënten voor en na de MiM-implementatie. Invloed van confounders waarover we geen data hebben, kan echter niet geheel worden uitgesloten.
Toekomstig onderzoek moet uitwijzen of een MIM speciaal ontwikkeld voor IC-setting tot een effectievere beslissingsondersteuning kan leiden. Dit wordt op dit moment nader onderzocht op 14 Nederlandse IC’s in het kader van de IMproving Pharmacotherapy on intensive care units via computerized cLinIcal decision support and performance Feedback (sIMPLiFy)-studie. In deze multicenterstudie wordt via Delphi-procedures vastgesteld welke MIA’s klinisch relevant zijn voor de IC-setting. Hiervoor zal de expertise van ziekenhuisapothekers met betrekking tot inrichting en implementatie van medicatiebewakingssystemen in het ziekenhuis en expertise van intensivisten worden benut.
Downloads
Verantwoording
Geen belangenverstrengeling gemeld.
Gebaseerd op het registratieonderzoek van M.S. Ongering.
Literatuur
- Kane-Gill S et al. Adverse drug events in intensive care units: Risk factors, impact, and the role of team care. Crit Care Med 2010 Vol. 38, No. 6 (Suppl.).
- Smithburger PL et al. Drug-drug interactions in cardiac and cardiothoracic intensive care units. Drug Saf 2010; 1;33(10):879-88.
- Smithburger PL et al. Drug-drug interactions in the medical intensive care unit: an assessment of frequency, severity and the medications involved. Int J Pharm Pract 2012; 20(6):402-8.
- Reis AM et al. Adverse drug events in an intensive care unit of a university hospital. Eur J Clin Pharmacol. 2011 Jun;67(6):625-32.
- Lima REF, Cassiani SHB. Potential drug interactions in intensive care patients at a teaching hospital. Rev Lat Am Enfermagem 2009; 17(2):222-7.
- Uijtendaal EV et al. Analysis of potential drug-drug interactions in medical intensive care unit patients. Pharmacotherapy. 2014; 34(3):213-9.
- Smithburger PL et al. Grading the severity of drug-drug interactions in the intensive care unit: a comparison between clinician assessment and proprietary database severity rankings. Ann Pharmacotherapy 2010; 44(11):1718-24.
- Wong A, Amato MG, Seger DL, Slight SP, Beeler PE, Dykes PC, Fiskio JM, Silvers ER, Orav EJ, Eguale T, Bates DW. Evaluation of medication-related clinical decision support alert overrides in the intensive care unit. J Crit Care. 2017 Jun;39:156-161.
- Jaspers MWM, Smeulers M, Vermeulen H, Peute LW. Effects of clinical decision-support systems on practitioner performance and patient outcomes: a synthesis of high-quality systematic review findings. J Am Med Inform Assoc. 2011 May 1;18(3):327-34.
- Vd Sijs H, Aarts J, Vulto A, Berg M. Overriding of drug safety alerts in computerized physician order entry. J Am Med Inform Assoc 2006; 13;138-147.
- Lin et al. Monitoring CPOE Override rates in VA’s CPRS, J Am Med Inform Assoc. 2008;15:620-626.
- Eslami S, Abu-Hanna A. Acceptance of drug-drug interaction alerts and alert system design. Br J Clin Pharmacol. 2010 Oct;70(4):619-20.
- Nabovati E et al. Drug-drug interactions in inpatient and outpatient settings in Iran: a systematic review of the literature. Daru. 2014 Jun 25;22:52.
- Eslami S, Abu-Hanna A, de Keizer NF. Evaluation of Outpatient Computerized Physician Order Entry systems - A systematic review. J Am Med Inform Assoc. J Am Med Inform Assoc. 2007 Jul-Aug;14(4):400-6.
- Eslami S, de Keizer NF, Abu-Hanna A. The impact of computerized physician medication order entry in hospitalized patients-A systematic review. Int J Med Inform. Int J Med Inform. 2008 Jun;77(6):365-76.
- Van der Sijs H. (2009). Drug safety alerting in computerized physician order entry. (Proefschrift).
- Phansalkar S, van der Sijs H, Tucker AD, et al. Drug–drug interactions that should be noninterruptive in order to reduce alert fatigue in electronic health records. J Am Med Inform Assoc 2013;20:489–493.
- Simpao AF et al. Optimization of drug-drug interaction alert rules in a pediatric hospital's electronic health record system using a visual analytics dashboard. J Am Med Inform Assoc. 2015 Mar;22(2):361-9.
- Askari M, Eslami S, Louws M, Wierenga PC, Dongelmans DA, Kuiper RA, Abu-Hanna A. Frequency and nature of drug-drug interactions in the intensive care unit. Pharmacoepidemiol Drug Saf. 2013 Apr;22(4):430-7.
- Van de Klundert N, Holman R, Dongelmans DA, de Keizer NF. Data resource profile: the Dutch national intensive care evaluation (NICE) registry of admissions to adult intensive care units. Int J Epidemiol. 2015 Dec;44(6):1850-1850.
- Bernal JL, Cummins S, Gasparrini A; Interrupted time series regression for the evaluation of public health interventions: a tutorial, Int J Epidemiol, 2017 Feb 46(1): 348–355.
- Development Core Team. R: A Language and Environment for Statistical Computing. Vienna, Austria: R Foundation for Statistical Computing; 2009. Beschikbaar via: http://www.R-project.org.
- Foundation for Statistical Computing en IBM SPSS Statistics, versie 24.0.
- Vanham D et al. Drug-drug interactions in the intensive care unit: Do they really matter? Journal of Critical Care 38 (2017) 97–103.
- Van der Sijs H, Lammers L, van den Tweel A, Aarts J, Berg M, Vulto A, van Gelder T. Time-dependent drug-drug interaction alerts in care provider order entry: software may inhibit medication error reductions. J Am Med Inform Assoc. 2009 Nov-Dec;16(6):864-8.
- Askari M, Eslami S, Louws M, Dongelmans DA, Wierenga P, Kuiper RA, Abu-Hanna A. Relevance of drug-drug interaction in the ICU - Perceptions of intensivists and pharmacists. Stud Health Technol Inform. 2012;180:716-20.
Referentie
Citeer als: Ongering MS, Bakker T, Dongelmans DA, de Keizer NF, Abu-Hanna A, Klopotowska JE. Effect van beslissingsondersteuning op het verminderen van interacterende medicatiecombinaties op de intensive care. Nederlands Platform voor Farmaceutisch Onderzoek. 2019;4:a1703.
DOI
https://www.knmp.nl/resolveuid/190542ddad594977ae66cd50801c8b10Open access


Reactie toevoegen