De prevalentie van incorrecte anti-Xa-bloedspiegels bij patiënten met een verminderde nierfunctie die laag-moleculairgewicht-heparines gebruiken
- Rubriek: Oorspronkelijk artikel
- Identificatie: 2017;2:a1643
Abstract
The prevalence of incorrect anti-Xa activity in patients with renal insufficiency who use low-molecular-weight heparins
OBJECTIVE
To determine the prevalence of incorrect anti-Xa activity in patients with renal insufficiency after three days of therapeutic use of nadroparin, as advised in the guideline of the Dutch federation of Nephrology.
DESIGN
Prospective, observational study.
METHODS
The source population consisted of patients aged ≥18 years old with renal insufficiency (eGFR [MDRD] < 60 mL/min/1.73 m2) from the Jeroen Bosch hospital who were treated therapeutically with nadroparin. All patients were followed from the start of nadroparin use (index date) for three days. At day three (t=3) the anti-Xa activity was monitored. Weight, eGFR (MDRD) and nadroparin use during the three days were obtained from the electronic patient file. We also checked if the patients received a dose of nadroparin according to the guideline during the three days of use.
RESULTS
In total 15 patients were included. Nadroparin dose was not adjusted according to the guideline in 13 patients. 4 of these patients (31%) still had a correct anti-Xa activity at t=3 and 9 had an incorrect anti-Xa activity. Only 2 patients received a nadroparin dose according to the guideline but had an incorrect anti-Xa activity at t=3.
CONCLUSION
The results of this study suggest that therapeutic use of nadroparin with and without dose adjustment often leads to incorrect anti-Xa activity in patients with renal insufficiency. Therefore we advise to individualise nadroparin dose according to the first anti-Xa activity which is measured at day three of nadroparin use. To confirm this conclusion, additional research with more patients is needed.
Inleiding
Laag-moleculairgewicht-heparines (LMWH’s) worden veelvuldig toegepast als profylaxe en bij de behandeling van veneuze en arteriële trombo-embolische aandoeningen. In vergelijking met ongefractioneerde heparines (UFH’s) remmen LMWH’s trombine minder goed en hebben zij meer affiniteit voor factor Xa, waardoor zij beter voorspelbare farmacokinetische en farmacodynamische eigenschappen hebben. Klinische studies hebben uitgewezen dat LMWH’s veiliger zijn dan UFH’s en minstens zo effectief. Daarnaast worden LMWH’s vanwege praktische redenen vaker toegepast dan UFH’s: LMWH’s kunnen subcutaan toegediend worden, hoeven vaak maar een of twee keer per dag toegediend te worden en monitoring is niet nodig bij gebruik van standaarddoseringen [1].
Bij het doseren van antistollingsmiddelen wordt gestreefd naar een goede balans tussen het voorkomen van bloedingen en het voorkomen van trombose. Omdat LMWH’s vooral door de nieren worden geklaard, kunnen ze bij patiënten met een nierfunctiestoornis bij onaangepaste doseringen accumuleren in het bloed. De eliminatiehalfwaardetijd kan verlengd zijn, met een verhoogd bloedingsrisico tot gevolg [2-8].
In mei 2012 publiceerde de Nederlandse federatie voor Nefrologie (NfN) de richtlijn Antistolling met laagmoleculairgewicht heparines (LMWH) bij nierinsufficiëntie. Deze richtlijn geeft doseringsadviezen voor therapeutisch gebruik van LMWH’s bij patiënten met een nierfunctiestoornis (eGFR <60 mL/min) om de kans op accumulatie van de LMWH’s en het bloedingsrisico bij deze patiënten te verminderen. Vervolgens wordt geadviseerd om na drie dagen met behulp van de anti-Xa-activiteit het effect van de LMWH te monitoren en de dosis zo nodig aan te passen [9].
Er is echter nauwelijks wetenschappelijk bewijs dat de richtlijn ondersteunt. Het aanwezige bewijs is vooral gebaseerd op internationale studies met andere LMWH’s dan nadroparine, terwijl nadroparine veelvuldig in Nederlandse ziekenhuizen wordt gebruikt [2,4-5,7]. Het is daarom de vraag of de adviezen uit de richtlijn ook gelden voor nadroparinegebruikers. Een andere vraag is: wat zijn de anti-Xa-bloedspiegels in patiënten met een nierfunctiestoornis die nadroparine gebruiken zonder dosisaanpassing conform de richtlijn?
In deze pilotstudie is de prevalentie van incorrecte anti-Xa-bloedspiegels onderzocht bij patiënten met een nierfunctiestoornis, die zijn ingesteld op een therapeutische dosering nadroparine.
Methoden
Dit prospectieve observationele onderzoek werd uitgevoerd in het Jeroen Bosch Ziekenhuis tussen oktober 2013 en mei 2014. Patiënten werden geïncludeerd wanneer ze een therapeutische dosering nadroparine gebruikten, 18 jaar of ouder waren en een nierfunctiestoornis (eGFR [MDRD] <60 mL/min/1,73 m2) hadden. Dialysepatiënten werden geëxcludeerd.
Patiënten werden geïncludeerd op de eerste dag van therapeutisch gebruik van nadroparine (indexdatum), waarna zij drie dagen werden gevolgd. Therapeutisch gebruik van nadroparine werd gedefinieerd als tweemaal daags gebruik. Op de derde dag van nadroparinegebruik (t=3) werd de anti-Xa-bloedspiegel gemeten en werd zo nodig een doseringsadvies gegeven aan de behandeld arts. Na drie dagen zou volgens de richtlijn opnieuw een anti-Xa-bloedspiegel bepaald moeten worden [9-10]. Omdat dit een pilotstudie betrof werden de patiënten na het meten van de eerste anti-Xa-bloedspiegel niet meer gevolgd. Een correcte anti-Xa-bloedspiegel werd gedefinieerd als een bloedspiegel tussen de 0,6-1,0 U/mL, een incorrecte anti-Xa-spiegel als een bloedspiegel < 0,6 of > 1,0 U/mL [9].
Het gewicht en de nierfunctie van de patiënten werden verzameld vanaf maximaal 7 dagen vóór de indexdatum tot maximaal 2 dagen na de indexdatum (t=3). Daarnaast werd ook bekeken of na de eerste gift nadroparine een dosisreductie volgens de NfN-richtlijn plaatsvond (25% bij een eGFR van 30-60 mL/min en 50% bij een eGFR van <30 mL/min [tabel 1]) [9].
De bloedmonsters werden vier uur na toediening van nadroparine afgenomen in BD Vacutainer-buisjes (2,7 mL; 9NC; 0,109 mol/L gebufferd natriumcitraat) [9]. De anti-Xa-bloedspiegel werd gemeten op de stollingsanalyzer STA-R Evolution op het klinisch chemisch laboratorium van het Jeroen Bosch Ziekenhuis in ’s‑Hertogenbosch.
Dit onderzoek is goedgekeurd door de medisch-ethische toetsingscommissie van het Jeroen Bosch Ziekenhuis te ’s‑Hertogenbosch. Omdat dit een observationeel onderzoek is waarbij het monitoren van de anti-Xa-spiegel werd uitgevoerd volgens de landelijke richtlijn, was geen informed consent van de patiënt nodig.
Resultaten
In totaal werden 15 patiënten geïncludeerd, waarvan 8 mannen en 7 vrouwen. De gemiddelde leeftijd was 73,6 (±12) jaar. Het gemiddelde gewicht bedroeg 79,9 (±16) kg. 13 van de 15 patiënten hadden een eGFR (MDRD) tussen de 30-60 mL/min/1,73 m2 en 2 van de 15 patiënten hadden een eGFR (MDRD) <30 mL/min/1,73 m2.
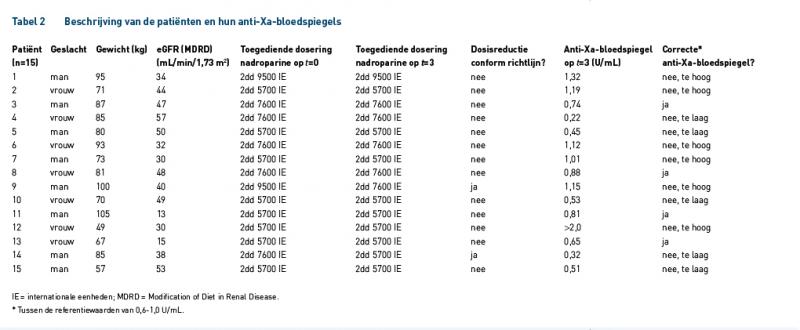
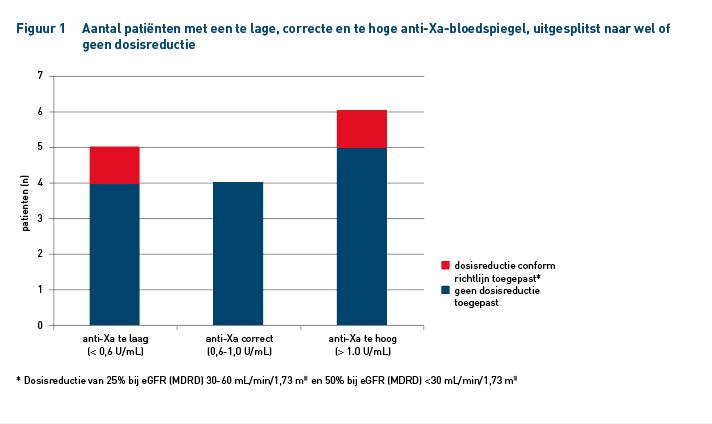
Tabel 2 geeft de resultaten weer van individuele nadroparinegebruikers en de effecten op de anti-Xa-bloedspiegels. Bij 13 van de 15 patiënten vond geen dosisreductie plaats volgens de richtlijn tussen de indexdatum en t=3. Hiervan hadden 4 patiënten (31%) toch een correcte anti-Xa-bloedspiegel op t=3. 9 patiënten (69%) hadden een incorrecte anti-Xa-bloedspiegel: 4 patiënten (31%) een te lage en 5 patiënten (38%) een te hoge bloedspiegel. Bij slechts 2 patiënten werd een dosisreductie van nadroparine conform de richtlijn toegepast. Eén van deze patiënten had een te hoge anti-Xa-bloedspiegel (1,15 U/mL), de ander had een te lage anti-Xa-bloedspiegel (0,32 U/mL) (figuur 1). De prevalentie van incorrecte anti-Xa-bloedspiegels bij patiënten met een verminderde nierfunctie die LMWH gebruiken is dus 73%.
Beschouwing
In deze kleine studie vallen enkele zaken op. In de eerste plaats werd de dosering nadroparine in de meerderheid van de gevallen niet op basis van de nierfunctie aangepast zoals in de richtlijn wordt geadviseerd. Het merendeel van de patiënten krijgt dus een hogere dosis nadroparine dan aanbevolen in de richtlijn. Dat zou theoretisch ongepast voorschrijven zijn. Therapeutische doseringen van LMWH’s bij patiënten met een nierfunctiestoornis kunnen resulteren in stapeling van de LMWH in het bloed, mogelijk resulterend in verhoogde anti-Xa-bloedspiegels en een hoger bloedingsrisico [6,7]. Echter, in onze studie lijkt deze relatie afwezig. Van de 13 overgedoseerde patiënten hebben er grofweg evenveel een te hoge als een correcte of te lage anti-Xa-spiegel. Van de twee patiënten waarbij een dosisreductie voor nadroparine volgens de richtlijn had plaatsgevonden blijkt er één een te hoge en één een te lage anti-Xa-spiegel te hebben.
Er zijn slechts drie studies bekend die het effect van therapeutische doseringen van nadroparine met en zonder dosisreductie op de anti-Xa-bloedspiegel bij patiënten met een nierfunctiestoornis hebben onderzocht. In de eerste studie is een dosisreductie van 25% voor nadroparine conform de lokale richtlijn van het Meander Medisch Centrum te Amersfoort toegepast bij patiënten met een nierfunctiestoornis en vergeleken met patiënten bij wie geen dosisreductie heeft plaatsgevonden. In de groep patiënten waarbij geen dosisreductie plaatsvond werd bij 60% van de patiënten een te hoge anti-Xa-bloedspiegel gevonden. In de groep patiënten waarbij een dosisreductie van 25% plaatsvond, had 51% een correcte anti-Xa- spiegel, 30% een te lage en 19% een te hoge anti-Xa-bloedspiegel [11].
In de tweede en derde studie werd een dosisreductie van 25% en 50% conform de NfN-richtlijn aangehouden bij patiënten met een verminderde nierfunctie. In de tweede studie had 36% een correcte anti-Xa-bloedspiegel, 48% een te lage en 16% een te hoge anti-Xa-bloedspiegel [12]. In de derde studie had 37% een correcte anti-Xa-bloedspiegel, 52% een te lage en 12% een te hoge anti-Xa-bloedspiegel [13].
Overeenkomend met onze studie, zien wij dat in de studies waarbij consequent een dosisreductie werd toegepast, een aanzienlijk deel van de patiënten uiteindelijk geen correcte anti-Xa-spiegel heeft. Zowel te hoge als te lage spiegels worden gezien. Anders dan in eerstgenoemde studie waarbij de anti-Xa-monitoring op dag 4-8 van nadroparinegebruik plaatsvond, vond het meten van de anti-Xa-bloedspiegels in ons onderzoek plaats op dag 3 van nadroparinegebruik. Dit kan mogelijk de hogere prevalentie van te hoge anti-Xa-bloedspiegels ten opzichte van onze resultaten verklaren in de patiëntengroepen waarbij geen dosisreductie plaatsvond (60 en 31% respectievelijk) [6,7].
Een beperking van ons onderzoek is dat bij slechts 15 patiënten de anti-Xa-bloedspiegel is gemeten. De grote variatie in uitslagen, zelfs bij deze relatief kleine populatie, maakt dat de resultaten onzes inziens toch relevant zijn. Een sterk punt van ons onderzoek is de prospectieve, observationele opzet zonder interventie. Hierdoor geeft de studie een indicatie van de normale klinische situatie.
Onze resultaten wijzen erop dat therapeutisch gebruik van nadroparine bij patiënten met een nierfunctiestoornis met en zonder dosisreductie kan leiden tot een incorrecte (te hoge of te lage) anti-Xa-bloedspiegel. Op basis van onze resultaten adviseren wij daarom de dosering van nadroparine te individualiseren op geleide van een eerste anti-Xa-bloedspiegel om het risico op bloedingen en trombo-embolische complicaties te beperken. Aanvullend onderzoek met nadroparine en andere LMWH’s, evenals een grotere patiëntenpopulatie, is nodig om vast te stellen of individualisatie van de LMWH-dosis op basis van anti-Xa-bloedspiegels klinisch relevant is.
Verantwoording
Geen belangenverstrengeling vermeld.
Referentie
Citeer als: Latify Y, Derijks HJ, Hollander D, Péquériaux N, van Marum RJ. De prevalentie van incorrecte anti-Xa-bloedspiegels bij patiënten met een verminderde nierfunctie die laag-moleculairgewicht-heparines gebruiken. Nederlands Platform voor Farmaceutisch Onderzoek. 2017;2:a1643.
DOI
https://www.knmp.nl/resolveuid/3e7159e332cf44e8a49724cc7f6b0777Open access


Reactie toevoegen