De invloed van SGLT-2-remmers op de nierfunctie en cardiovasculaire risico’s
- Rubriek: Oorspronkelijk artikel
- Identificatie: 2018;3:a1657
Kernpunten
- SGLT-2-remmers verbeteren de functie van de bètacel, geven gewichtsverlaging, verlagen het extracellulair volume en de bloeddruk, en daardoor mogelijk het cardiovasculaire risico.
- Van empagliflozine is risicoreductie op sterfte aangetoond bij diabetes mellitus type 2-patiënten met bestaande cardiovasculaire aandoeningen.
- Empagliflozine verlaagt albuminurie door de intraglomerulaire druk in de nier te verminderen.
- Canagliflozine en dapagliflozine zijn in verband gebracht met acuut nierfalen; goede medicatiebewaking kan een rol spelen in het voorkomen hiervan.
Abstract
The influence of SGLT-2 inhibitors on kidney function and cardiovascular risks
BACKGROUND
SGLT-2 inhibitors are a new treatment option in type 2 diabetes mellitus. The EMPA-REG OUTCOME study showed improved outcomes in mortality and cardiovascular disease in patients treated with empagliflozine. A subanalysis on microvascular outcomes showed that empagliflozine protected renal function by lowering the intraglomerular pressure. In June 2016 the FDA issued a warning for acute kidney injury associated with canagliflozine and dapagliflozine use.
OBJECTIVE
To find an explanation for the mechanisms behind renal protection, reduced cardiovascular events and mechanisms that may cause acute kidney failure in SGLT-2 inhibitors.
METHODS
Literature was reviewed to find information about the possible mechanisms for renal protection and renal injury. Human, animal as well as in vitro studies that elucidated possible pharmacological mechanisms behind the effects of SGLT-2 inhibitors on renal function, the cardiovascular system, or the cause of renal injury were considered eligible for this study.
RESULTS
A possible pharmacological explanation for the effect of SGLT-2 inhibitors on renal protection was found in several studies. It was also possible to explain effects of the cardiovascular system and two possible causes of renal injury were found.
CONCLUSION
Based on the mechanism of action of SGLT-2 inhibitors, it was possible to make a recommendation for pharmacists to avoid combination of SGLT-2 inhibitors and drugs that decrease renal function, especially the combination of diuretics and/or nonsteroidal anti-inflammatory drugs with SGLT-2 inhibitors. The combination of SGLT-2 inhibitors with ACE inhibitors may also reduce renal function but is beneficial in patients with (micro)albuminuria.
Inleiding
SGLT-2-remmers vormen een nieuwe behandelmogelijkheid in orale bloedglucoseverlagende middelen. In 2015 verschenen de resultaten van de empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes (EMPA-REG OUTCOME)-studie die aantoonden dat empagliflozine een vermindering gaf in cardiovasculaire mortaliteit bij patiënten met diabetes mellitus type 2 (DM2) en hart- en vaatziekten [1]. Overigens bleek uit een subgroepanalyse dat de primaire uitkomstmaat niet behaald werd bij patiënten onder de 60 jaar, van het blanke ras, met een slechte glykemische controle (HbA1c-waarde ≥ 69 mmol/mol), een body mass index (BMI) ≥ 30 kg/m2 of met een albumine-creatinineratio (ACR) < 33,9 mg/mmol. In 2016 verscheen een tweede analyse van dezelfde studie, waarin de microvasculaire complicaties werden onderzocht [2].
In dit artikel worden de resultaten besproken van eerdergenoemde studie en wordt dieper ingegaan op het werkingsmechanisme van SGLT-2-remmers en hun effecten op de glomerulaire filtratiesnelheid (GFR), albumine en het hartvaatstelsel. Hiervoor werd gezocht in PubMed en Google Scholar naar artikelen afkomstig uit humane, dierexperimentele en in vitro-studies, die duidelijkheid konden geven over het werkingsmechanisme achter de SGLT-2-remmers en hun resultaten op cardiovasculaire functie, nierfunctie en het verband met mortaliteit. Potentiële mechanismen die bijdragen aan mogelijke schadelijke effecten op de nier werden ook onderzocht.
Resultaten
EMPA-REG OUTCOME-studie
In de EMPA-REG OUTCOME-studie werden 7020 personen met DM2 en hart- en vaatziekten, een geschatte glomerulaire filtratiesnelheid (eGFR) > 30 ml/min, een BMI < 45 kg/m2 en een HbA1c-waarde tussen de 53 en 86 mmol/mol opgenomen. De proefpersonen werden 1:1:1 gerandomiseerd in een placebogroep en één van de twee interventiegroepen, respectievelijk empagliflozine 10 mg of 25 mg per dag. Deze groepen werden mediaan 3,1 jaar gevolgd. De primaire uitkomstmaat was een gecombineerd eindpunt van sterfte, een niet-fataal myocardinfarct of een niet-fataal cerebrovasculair accident (CVA). Het primaire eindpunt werd bereikt door 10,5% in de gecombineerde interventiegroepen en 12,1% in de placebogroep (hazard ratio [HR] = 0,86; 95%-betrouwbaarheidsinterval [95%-BI] 0,74-0,99). Er werden minder ziekenhuisopnames gezien voor hartfalen (HR 0,65; 95%-BI 0,50-0,85) en cardiovasculaire oorzaken (CVA uitgezonderd) [1]. Een andere uitkomstmaat – nefropathie – werd als volgt gedefinieerd: sterfte door nierziekte, initiatie van niervervangende therapie, verdubbeling van de serumcreatinineconcentratie en daling van de GFR onder de 45 ml/min en progressie van micro- naar macroalbuminurie (ACR > 33,9 mg albumine/mmol creatinine). Verder werd er gekeken naar een samengesteld eindpunt van nieuwe microalbuminurie (ACR > 3,39 mg/mmol), sterfte door cardiovasculaire oorzaak, nieuwe nefropathie of verslechtering van nefropathie. Van de onderzochte populatie had bij aanvang van de studie 11% macroalbuminurie, 28,7% microalbuminurie, 7,7% een GFR tussen de 30 en 44 ml/min en 17,8% een GFR tussen de 45 en 59 ml/min; 80,7% gebruikte ook een ACE-remmer.
Na een follow-up van 48 maanden ontstond verslechterde nefropathie in 12,7% van de gecombineerde empagliflozinegroepen en in 18,8% van de placebogroep (HR 0,61; 95%-BI 0,53-0,70), verdubbeling van serumcreatinineconcentratie in 1,5% versus 2,6% en niervervangende therapie in 0,3% versus 0,6%. Hiermee toont deze studie aan dat empagliflozine de progressie van nierfunctieverlies vertraagt in mensen met DM2 en hart- en vaatziekten [2].
Invloed van SGLT-2-remming op de nierfunctie
Voor apothekers is het interessant om te weten wat de achterliggende mechanismen van SGLT-2-remming op de nierfunctie kunnen zijn en welke andere effecten van SGLT-2-remming kunnen bijdragen aan een vermindering van het cardiovasculair risico, alhoewel dit formeel alleen is aangetoond voor empagliflozine.
Normale fysiologie
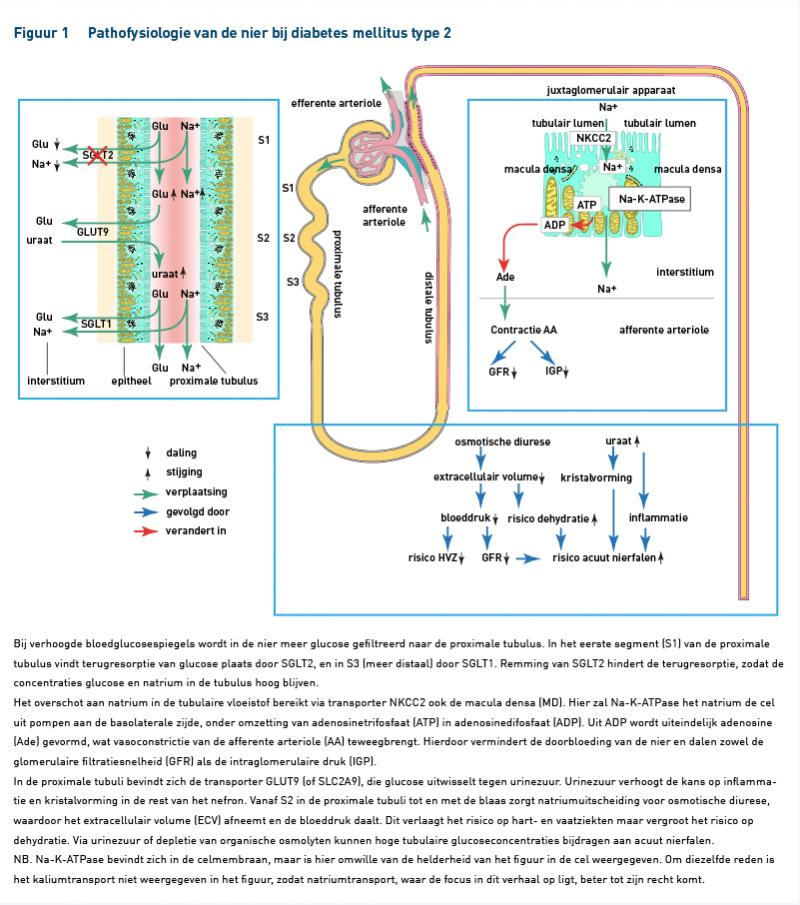
Gemiddeld filtreren de nieren per dag 180 liter plasma. De nieren zijn in staat hun eigen doorbloeding te reguleren – autoregulatie – en doen dit onder andere via tubuloglomerulaire feedback (TGF). In het kort werkt TGF als volgt: als er meer vloeistof wordt gefiltreerd door de nier, dan zal er minder natrium(chloride) worden teruggewonnen in de proximale tubulus. Hierdoor zal de natriumconcentratie in de tubulaire vloeistof stijgen en distaal terechtkomen bij het juxtaglomerulaire apparaat (JGA). Het JGA bevat natriumsensoren. Vermoedelijk zijn dat de lisdiuretica-gevoelige apicale NKCC2-transporters die natrium, kalium en twee chloride-ionen opnemen en de cellen in transporteren. Als gevolg van de verhoging van de intracellulaire natriumconcentratie, zal aan de basolaterale zijde Na-K-ATPase onder verbruik van ATP het natrium weer uit de cel pompen, zodat dit wordt teruggewonnen. Hierdoor zal via een aantal stappen meer ADP en uiteindelijk adenosine worden gevormd. Dit brengt vasoconstrictie van de afferente arteriole (AA) teweeg. Als gevolg van vasoconstrictie van de AA zal de doorbloeding van de nier verminderen en zal de GFR vervolgens dalen.
De lage GFR zal resulteren in minder natrium dat het JGA bereikt, waardoor de AA zich weer zal verwijden en er renine zal worden afgegeven. Hierdoor wordt het renine-angiotensine-aldosteronsysteem (RAAS) geactiveerd en vindt constrictie van de efferente arteriole (EA) plaats. De intraglomerulaire druk (IGP) neemt dan toe en daarmee de GFR [3,4].
(Patho)fysiologie bij DM2
Glucose wordt vrij gefiltreerd door de nier, dit is afhankelijk van de nierfunctie (figuur 1). Bij een hogere glucosespiegel zal bij gelijke GFR meer glucose gefiltreerd worden. Tegelijkertijd zal ook de terugresorptie van glucose toenemen totdat het transportmaximum bereikt wordt; dat is bij een glucosespiegel van ongeveer 11 mmol/l. Bij DM2 is de glucosespiegel verhoogd, waardoor er meer glucose gefiltreerd wordt en meer glucose de proximale tubulus bereikt. De terugresorptie van glucose vindt plaats in het eerste segment (S1) van de proximale tubulus door de SGLT2, en in het S3-segment (wat meer distaal ligt) door de SGLT-1-natrium-glucosecotransporter. SGLT2 heeft een hoge capaciteit en een lage affiniteit voor glucose. Omgekeerd heeft SGLT1 een hoge affiniteit, maar een lage capaciteit voor glucose. Doordat resorptie van glucose samengaat met de resorptie van natrium, zal er bij een overschot aan glucose ook veel natrium worden teruggeresorbeerd. Daardoor komt er weinig natrium aan bij het JGA, met als gevolg een verminderde TGF, dilatatie van de AA, activatie van het RAAS en constrictie van de EA. Hierdoor ontstaat een sterk verhoogde IGP die op termijn beschadigingen geeft aan de nefronen en daardoor ook lekkage van eiwit en inflammatie. Door langdurige (pathologische) verhoging van de IGP ontstaat diabetische nefropathie [3-5]. Dit mechanisme zou de uitkomst kunnen verklaren dat het gebruik van empagliflozine, in de EMPA-REG OUTCOME-studie, leidde tot een vertraging van de progressie van nierfunctieverlies ten opzichte van placebo.
Herstel IGP door SGLT-2- en ACE-remmers
ACE-remmers zijn voorkeursmiddelen bij DM2 en (micro)albuminurie, doordat ze vasodilatatie geven van de EA en daarmee de IGP verlagen. Nu lijkt het zo dat SGLT-2-remmers hieraan een positieve bijdrage kunnen leveren doordat ze de opname van glucose en natrium remmen door remming van de SGLT-2-transporter. Hierdoor zal glucosurie ontstaan en tevens meer natrium beschikbaar komen bij het JGA waar zich de natriumsensoren bevinden. Hierdoor zal de TGF toenemen, hetgeen leidt tot vasoconstrictie van de AA en verlaging van de IGP, en daardoor bescherming van de nefronen tegen een te hoge druk [3-5].
Potentiële mechanismen voor acuut nierfunctieverlies
Op 14 juni 2016 heeft de Food and Drug Administration (FDA) een drug safety warning uitgegeven waarin werd gewaarschuwd voor een mogelijk verhoogde kans op het ontstaan van acuut nierfalen (AKI) bij gebruik van canagliflozine en dapagliflozine [6]. In de EMPA-REG OUTCOME-studie lijkt het risico op AKI juist lager te zijn in de placebogroep, waarmee deze waarschuwing vooralsnog niet voor empagliflozine lijkt te gelden, maar dat is nog de vraag. Hahn et al. noemen als mogelijke oorzaken voor het ontstaan van AKI bij SGLT-2-remming:
• de verhoogde glucose- en natriumuitscheiding;
• de verhoogde glucoseconcentratie in de urine [7].
De combinatie van bovenstaande oorzaken geeft osmotische diurese, wat de kans op volumedepletie verhoogt en zo de kans op AKI. Door de tweede oorzaak neemt de urinezuurspiegel toe in de urine en dat kan leiden tot de vorming van uraatkristallen die inflammatie kunnen geven. Daarnaast geeft urinezuur zelf ook kristalonafhankelijke inflammatie [8]. Door de verhoogde osmolariteit door glucose in de tubulus wordt meer aldosereductase aangemaakt. Bij activatie van aldosereductase wordt sorbitol en uiteindelijk fructose aangemaakt. Fructose wordt door fructokinase omgezet en dit leidt uiteindelijk tot nog meer vorming van urinezuur [9]. Ook fructose uit het dieet kan hierin een rol spelen [10]. Uit in vitro-studies blijkt dat een hoge glucoseconcentratie in de tubulus zorgt voor depletie van myo-inositol uit deze tubuluscellen [11,12]. Als ontsnappingsmechanisme kunnen cellen dan overgaan op andere osmolyten om zichzelf te beschermen tegen het hyperosmolaire milieu in met name het merg. Uit onderzoek van Kitamura et al. blijkt dat inhibitie van de natrium-myo-inositol-transporter (SMIT) met 2-O,C-methylene-myo-inositol (MMI) acuut nierfalen veroorzaakt in ratten, met name in het dikke opstijgende deel van de lis van Henle, omdat de tubuluscellen daar niet beschikken over transporters voor andere osmolyten zoals sorbitol, glycerofosforylcholine (GPC) of betaine (voor betaine beperkt), waardoor ze extra gevoelig zijn voor hoge glucoseconcentraties zoals die kunnen voorkomen bij SGLT-2-remmers [13]. Dus hoge tubulaire glucoseconcentraties kunnen AKI veroorzaken via urinezuur of depletie van organische osmolyten uit de tubuluscellen. Op basis van de mogelijke werkingsmechanismen die AKI kunnen verklaren is het merkwaardig dat alleen voor canagliflozine en dapagliflozine een waarschuwing geldt voor AKI en niet voor empagliflozine. Deze waarschuwing is niet gegeven, omdat in de EMPA-REG OUTCOME studie er juist minder AKI voorkwam dan in de placebogroep. Of dit ligt aan speciale (tot nog toe onbekende) eigenschappen van empagliflozine of aan de onderzochte populatie uit deze studie is (nog) onduidelijk.
Effecten SGLT-2-remming op het hartvaatstelsel
Gewichtsverlies
Bij gebruik van SGLT-2-remmers wordt de terugresorptiecapaciteit voor glucose geremd en ontstaat glucosurie. Door de glucosurie daalt de glucosespiegel en verbetert de functie van de bètacel. De insulinespiegels dalen en het totale glucoseverbruik in het lichaam daalt ook. Hierdoor stijgt de lipolyse en zal het gewicht dalen [4]. Door renaal glucoseverlies gaat per dag bovendien ongeveer 60 tot 80 gram glucose verloren, hetgeen ongeveer 240 tot 320 calorieën vertegenwoordigt. Bij 14 tot 15 dagen gebruik zal dit leiden tot een verlies van 3600 calorieën die ongeveer 450 g lichaamsgewicht vertegenwoordigen. In zes maanden kan dit oplopen tot 2,5 à 3 kg verlies aan lichaamsgewicht. Uit een studie van Ferrannini et al. bleek dat het gewicht na een follow-up van 90 weken constant bleef [5, 14-15]. Het gewichtsverlies lijkt een maximum te bereiken doordat patiënten meer gaan eten als reactie op of ten gevolge van het glucoseverlies. Het lijkt er dus op dat SGLT-2-remmers aanvankelijk een snelle gewichtsreductie geven die zich daarna stabiliseert door een verhoogde inname van voedsel, met name koolhydraten.
Natriurese, effect op extracellulair volume en bloeddruk
Doordat natriumuitscheiding wordt bevorderd en glucosurie zorgt voor osmotische diurese, zal er meer water worden uitgescheiden en zal het extracellulair volume (ECV) dalen. Schefold schat dat het plasmavolume met ongeveer 7% zal dalen, wat het positieve effect op hartfalen kan verklaren [16]. Door natriumuitscheiding zal ook de bloeddruk dalen. Dit blijkt zo’n 5 tot 6 mmHg systool en 1 tot 2 mmHg diastool te zijn binnen 1 à 2 weken. Door daling van het ECV en de bloeddruk en daling van de IGP neemt ook de GFR met 4 tot 5 ml/min af.
Uricosurisch effect
Uit een meta-analyse van Wang et al. bleek dat SGLT-2-remmers een uricosurisch effect hebben: vergeleken met placebo daalde het plasmagehalte urinezuur met 27% [17]. Een verhoogde urinezuurspiegel wordt in verband gebracht met een verhoogd cardiovasculair risico [18]. De verhoogde uitscheiding van urinezuur wordt waarschijnlijk veroorzaakt door de glucosurie die ontstaat, waardoor de GLUT-9-transporter glucose gaat opnemen en dit uitwisselt tegen urinezuur [4,12].
De verlaging van het cardiovasculair risico ten gevolge van SGLT-2-remming kan dus mogelijk verklaard worden door de verlaging van het lichaamsgewicht, het ECV, de bloeddruk en de urinezuurspiegel.
Conclusie
SGLT-2-remmers kunnen cardiovasculaire voordelen hebben: van empagliflozine is aangetoond dat het de mortaliteit verlaagt bij een specifieke patiëntengroep, van de overige SGLT-2-remmers is dit (nog) niet aangetoond. Tevens is voor empagliflozine aangetoond dat het de progressie van nierfunctieverlies vertraagt. Daarentegen is in juni 2016 door de FDA gewaarschuwd voor het ontstaan van acuut nierfalen bij gebruik van de SGLT-2-remmers canagliflozine en dapagliflozine. Omdat op basis van de hier besproken werkingsmechanismen acuut nierfalen in theorie ook zou kunnen optreden bij empagliflozine, lijkt het verstandig om voor empagliflozine dezelfde (hieronder genoemde) voorzorgsmaatregelen te nemen als voor canagliflozine en dapagliflozine. In de concept richtlijn van de Nederlandse Internisten Vereniging over ouderen met DM2 wordt geadviseerd om SGLT-2-remmers niet voor te schrijven aan ouderen met [19]:
• een eGFR < 60 ml/min;
• een duidelijk verhoogd risico op volumedepletie door bijwerkingen van geneesmiddelen (lisdiuretica) of bij andere risicofactoren voor intravasculaire ondervulling;
• bij bekende orthostatische klachten [19].
Daarnaast wordt geadviseerd om de nierfunctie voorafgaand aan de behandeling en daarna ten minste jaarlijks te controleren en bij een verminderde nierfunctie ten minste 2 tot 4 keer per jaar.
Apothekers zouden alert kunnen zijn op situaties waarvan bekend is dat ze acute achteruitgang van de nierfunctie kunnen veroorzaken en gebruikers van SLGT-2-remmers hierover informeren. Het risico op dreigende dehydratie en daarmee gepaard gaande volumedepletie en nierfunctieachteruitgang, is verhoogd bij aanhoudend(e) braken, diarree, koorts en hitte. Het advies om dehydratie te voorkomen gold al in verband met meldingen ten aanzien van SLGT-2-remmers en ketoacidose [20]. Verder is voorzichtigheid geboden bij ouderen, bij nierfunctiestoornissen en bij hoge doses van een SGLT-2-remmer. Ten aanzien van medicatie is voorzichtigheid geboden bij gecombineerd gebruik van SGLT-2-remmers met diuretica, ACE-remmers en/of NSAID’s [21], omdat deze op basis van hun (gecombineerde) werkingsmechanismen, namelijk dilatatie van de EA en constrictie van AA, de nierfunctie kunnen verslechteren en daardoor de kans op AKI verhogen. De combinatie met ACE-remmers zal bij (micro)albuminurie echter veelal gewenst zijn. De waarschuwing voor deze geneesmiddelencombinaties is niet opgenomen in het Farmacotherapeutisch Kompas of de KNMP kennisbank. Het monitoren van de GFR en serumcreatinine bij situaties die het risico op AKI verhogen is belangrijk om dit te voorkomen.
Verantwoording
Geen belangenverstrengeling gemeld.
Literatuur
1. Zinman B, Wanner C, Lachin JM, Fitchett D, Bluhmki E, Hantel S, et al. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med. 2015 Nov 26;373(22):2117–28.
2. Wanner C, Inzucchi SE, Lachin JM, Fitchett D, Eynatten von M, Mattheus M, et al. Empagliflozin and progression of kidney disease in type 2 diabetes. N Engl J Med. 2016 Jun 14;375:323-334.
3. Anders H-J, Davis JM, Thurau K. Nephron protection in diabetic kidney disease. Ingelfinger JR, editor. N Engl J Med. 2016 Nov 24;375(21):2096–8.
4. DeFronzo RA, Norton L, Abdul-Ghani M. Renal, metabolic and cardiovascular considerations of SGLT2 inhibition. Nat Rev Nephrol. 2017 Jan;13(1):11–26.
5. Yamout H, Bakris GL. Diabetic nephropathy: SGLT2 inhibitors might halt progression of diabetic nephropathy. Nat Rev Nephrol. 2016 Oct;12(10):583–4.
6. Drug safety warning canagliflozin and dapagliflozin [internet]. Food and Drug Administration (FDA); 14 juni 2016. Beschikbaar op: http://www.fda.gov/Drugs/DrugSafety/ucm505860.htm [geraadpleegd 16 maart 2018].
7. Hahn K, Ejaz AA, Kanbay M, Lanaspa MA, Johnson RJ. Acute kidney injury from SGLT2 inhibitors: potential mechanisms. Nat Rev Nephrol. 2016 Nov 16;12(12):711–2.
8. Hahn K, Kanbay M, Lanaspa MA, Johnson RJ. Serum uric acid and acute kidney injury: A mini review. J Adv Res. 2017 Sep;8(5):529-536.
9. Bjornstad P, Lanaspa MA, Ishimoto T, Kosugi T. Fructose and uric acid in diabetic nephropathy. Diabetologia. 2015;58(9):1993–2002.
10. Wyatt CM, Reeves WB. The sweetest thing: blocking fructose metabolism to prevent acute kidney injury? Kidney Int. International Society of Nephrology; 2017 May 1;91(5):998–1000.
11. Haneda M, Kikkawa R, Arimura T, Ebata K, Togawa M, Maeda S, et al. Glucose inhibits myo-inositol uptake and reduces myo-inositol content in cultured rat glomerular mesangial cells. Metab Clin Exp. 1990 Jan;39(1):40–5.
12. Moriyama T, Garcia-Perez A, Burg MB. Factors affecting the ratio of different organic osmolytes in renal medullary cells. Am J Physiol. 1990 Nov;259(5 Pt 2):F847–58.
13. Kitamura H, Yamauchi A, Sugiura T, Matsuoka Y, Horio M, Tohyama M, et al. Inhibition of myo-inositol transport causes acute renal failure with selective medullary injury in the rat. Kidney Int. 1998 Jan;53(1):146–53.
14. Ferrannini E, Muscelli E, Frascerra S, Baldi S, Mari A, Heise T, et al. Metabolic response to sodium-glucose cotransporter 2 inhibition in type 2 diabetic patients. J Clin Invest. 2014 Jan 27;124(2):499–508.
15. Ferrannini G, Hach T, Crowe S, Sanghvi A, Hall KD, Ferrannini E. Energy balance after sodium–glucose cotransporter 2 inhibition. Diabetes Care. 2015 Aug 20;38(9):1730–5.
16. Schefold JC, Filippatos G, Hasenfuss G, Anker SD, Haehling von S. Heart failure and kidney dysfunction: epidemiology, mechanisms and management. Nat Rev Nephrol. 2016 Oct;12(10):610–23.
17. Wang Z, Hu X, Liu X, Wang Y. An overview of the effect of sodium glucose cotransporter 2 inhibitor monotherapy on glycemic and other clinical laboratory parameters in type 2 diabetes patients. Therapeutics and Clinical Risk Management. 2016;Volume 12:1113–31.
18. Feig DI, Kang D-H, Johnson RJ. Uric acid and cardiovascular risk. N Engl J Med. 2008 Oct 23;359(17):1811–21.
19. Persoon ACM, Izaks GJ, van Nunen MJM, de Jong JH, Wold JFH. Conceptrichtlijn diabetes bij ouderen. Nederlandse Internisten Vereniging. 2017:95.
20. Clark WF, Sontrop JM, Huang S-H, Moist L, Bouby N, Bankir L. Hydration and chronic kidney disease progression: a critical review of the evidence. Am J Nephrol. 2016 Jun 6;43(4):281–92.
21. Heyman SN, Khamaisi M, Rosen S, Rosenberger C, Abassi Z. Potential hypoxic renal injury in patients with diabetes on SGLT2 inhibitors: caution regarding concomitant use of NSAIDs and iodinated contrast media. Diabetes Care. 2017 Mar 21;40(4):e40–1.
Referentie
Citeer als: Geers H. De invloed van SGLT-2-remmers op de nierfunctie en cardiovasculaire risico’s. Nederlands Platform voor Farmaceutisch Onderzoek. 2018;3:a1657.
DOI
https://www.knmp.nl/resolveuid/c546e9167a874999bbc3d5acda9077e8Open access

Reactie toevoegen