Ciprofloxacine als QTc-verlenger in de G-Standaard: afhandeling van het interactiesignaal in de praktijk
- Rubriek: Oorspronkelijk artikel
- Identificatie: 2016;1:a1633
Kernpunten
- Introductie in de kliniek van het interactiesignaal voor QTc-verlenging bij ciprofloxacine doet het aantal interactiesignalen en het aantal ECG’s aanzienlijk stijgen.
- Artsen stoppen bij 9,4% van de signalen een interagerend geneesmiddel.
- De kans op een ernstige hartritmestoornis bij het gebruik van ciprofloxacine is zeer laag.
- Er zijn meestal risicofactoren aanwezig voor geneesmiddelgeïnduceerde torsade de pointes.
- Een medisch-farmaceutische beslisregel voor QTc-verlengende geneesmiddelen, waarbij meerdere risicofactoren worden meegewogen, kan zinvol zijn.
Abstract
Ciprofloxacin as a QTc prolonging drug in the G-Standaard: processing of the interaction signal in practice
OBJECTIVE
To analyse the effect of the introduction of an interaction signal when ordering ciprofloxacin concomitantly with another QTc prolonging drug on the number of stopped orders and the number of ECGs measured. Ciprofloxacin has been added to the G-Standaard as a QTc prolonging drug with a known risk of torsade de pointes (TdP).
DESIGN
Observational retrospective cohort study.
METHODS
All inpatient orders for ciprofloxacin, concomitantly prescribed with another QTc prolonging drug in the Spaarne Hospital (Haarlem/Hoofddorp) were selected. The study included a period before introduction of ciprofloxacin as QTc prolonging drug (March 29 until June 1, 2015), and a period thereafter (June 1 until November 14, 2015). We compared how often prescribers stopped an order for a QTc prolonging drug and how often ECGs were measured before and after start of the QTc prolonging drug–drug combination.
RESULTS
Ciprofloxacin generated 4.2 QTc interaction signals per day, which was an increase of 22.3% for the total number of QTc interaction signals. In 9.4% of the QTc interaction signals with ciprofloxacin, one or more of the QTc prolonging drugs were stopped. The number of ECGs taken within seven days before and three days after start of the combination with ciprofloxacin increased by respectively 8.7% (P = 0.008) and 7.0% (P = 0.021).
CONCLUSION
The introduction of the QTc interaction signal for ciprofloxacin has a clear effect in the Spaarne hospital.
Inleiding
Een groot aantal geneesmiddelen wordt in verband gebracht met verlenging van het QTc-interval op het elektrocardiogram (ECG). Het QTc-interval is een weergave van de repolarisatieduur, ofwel de hersteltijd van myocardcellen nadat ze elektrisch zijn geprikkeld. In de literatuur wordt het QT-interval veelal gecorrigeerd voor de hartfrequentie met de Bazett-formule: QTc = QT / √RR [1]. Een QTc-interval bij mannen boven de 450 ms en bij vrouwen boven de 470 ms wordt als verlengd beschouwd [2]. Incidenteel kan een verlengd QTc-interval een torsade de pointes (TdP) tot gevolg hebben, een vorm van ventrikeltachycardie die kan leiden tot fataal ventrikelfibrilleren [3]. TdP kan asymptomatisch verlopen, maar kan ook symptomen als syncope, duizeligheid en palpitaties geven [4]. Het is niet gezegd dat de mate van QTc-verlenging evenredig is met het risico op TdP [5]. Een verlengd QTc-interval leidt in het merendeel van de gevallen niet tot TdP [5]. De incidentie van TdP is zeer laag ten opzichte van een verlengd QTc-interval [4]. Onderzoek laat zien dat de incidentie van geneesmiddelgeïnduceerd TdP 0,26 per miljoen persoonsjaren is, hoewel hierbij rekening moet worden gehouden met een belangrijke onderrapportage [6].
Risicofactoren voor een verlengd QTc-interval zijn eerder beschreven in het Pharmaceutisch Weekblad en betreffen onder andere elektrolytstoornissen, hartaandoeningen en het congenitaal lang-QT-syndroom [7]. Bovendien kan een nier- of leverfunctiestoornis via verminderde uitscheiding leiden tot meer blootstelling aan het QTc-verlengende geneesmiddel en daardoor tot een sterker QTc-verlengend effect. Ook een hoge dosis en een hoge infusiesnelheid kunnen zorgen voor een sterker QTc-verlengend effect [1].
Het Center of Education and Research in Therapeutics of the University of Arizona (AzCERT) brengt de middelen in kaart die in verband zijn gebracht met het risico op TdP. Ciprofloxacine is sinds kort verplaatst van de laagste risicoklasse (met een voorwaardelijk risico) naar de hoogste risicoklasse: een bekend risico op TdP [8]. Op basis hiervan heeft het Geneesmiddel Informatie Centrum (GIC) ciprofloxacine, evenals andere geneesmiddelen in deze risicoklasse, in maart 2015 toegevoegd aan de lijst met QTc-verlengende geneesmiddelen in de G-Standaard.
Ten gevolge van deze update wordt in het Spaarne Gasthuis in Haarlem/Hoofddorp een interactiesignaal getoond als ciprofloxacine gelijktijdig wordt voorgeschreven met één of meer andere QTc-verlengende geneesmiddelen in de G-Standaard (interactie 6297). Dit signaal wordt aan zowel de voorschrijver als de apotheker getoond. Er is discussie over hoe er in de praktijk met het risico moet worden omgegaan [7]. Het effect van het tonen van interactiesignalen voor QTc-verlengers aan voorschrijvers is onbekend. Eerder is beschreven dat interactiesignalen die waarschuwen voor QTc-verlenging zelden resulteren in het opnemen van een ECG, terwijl in een derde van de gevallen klinisch relevante QTc-verlenging wordt gevonden [9]. De opname van ciprofloxacine als QTc-verlenger met een bekend risico op TdP in de G-Standaard en het feit dat ciprofloxacine vaak wordt gestart in het ziekenhuis, geeft ons de mogelijkheid te onderzoeken wat het effect is op het aantal aangevraagde ECG’s. Het doel van dit onderzoek is om te beschrijven welk effect de introductie van QTc-interactiesignalen met ciprofloxacine heeft op het stoppen van orders voor QTc-verlengende middelen en op de aantallen afgenomen ECG’s.
Methoden
Deze retrospectieve observationele cohortstudie werd ziekenhuisbreed uitgevoerd in het Spaarne Gasthuis (Haarlem/Hoofddorp) met ongeveer 900 bedden. Alle klinische patiënten die gelijktijdig ciprofloxacine en een ander QTc-verlengend middel kregen voorgeschreven in de periode van 29 maart 2015 tot en met 14 november 2015 werden geselecteerd. Daarbij werd uitgegaan van de geneesmiddelen die in de G-Standaard zijn opgenomen als QTc-verlengend geneesmiddel met een bekend risico op TdP.
Op 1 juni 2015 was de update van de G-Standaard uitgevoerd waarin ciprofloxacine werd opgenomen als QTc-verlengend geneesmiddel. Als gevolg werden ziekenhuisbreed interactiesignalen getoond bij combinatie van ciprofloxacine met een ander QTc-verlengend geneesmiddel met een bekend risico op TdP. De onderzoeksperiode is daarom gesplitst in de periode van 29 maart 2015 tot 1 juni 2015 (voormeting) en de periode van 1 juni 2015 tot en met 14 november 2015 (nameting).
Om te voorkomen dat gegevens worden vertekend door de fusie van het Spaarne Ziekenhuis en Kennemer Gasthuis tot het Spaarne Gasthuis op 22 maart 2015 en door de introductie van het ziekenhuisinformatiesysteem EPIC in de locatie Zuid, is de startdatum van 29 maart 2015 gekozen. Dit resulteert in een kortere periode in de voormeting dan in de nameting. Orders met de frequentie ‘tot nader order stop’ en orders geplaatst op de OK werden geëxcludeerd. In de analyse naar de afgenomen ECG’s werden ook de eenmalige toedieningen geëxcludeerd, evenals orders die binnen 5 minuten na plaatsen werden gestopt.
Het eerste eindpunt was de hoeveelheid orders voor QTc-verlengende geneesmiddelen die werden gestopt na het tonen van het QTc-interactiesignaal aan de voorschrijver. Het tweede eindpunt was de proportie patiënten bij wie ECG’s werden afgenomen in de zeven dagen vóór en in de drie dagen na start van de combinatie van ciprofloxacine met een ander QTc-verlengend geneesmiddel. Deze eindpunten werden bepaald in zowel de periode voor introductie van het QTc-interactiesignaal met ciprofloxacine als in de periode daarna.
Gegevens werden geëxtraheerd uit het informatiesysteem EPIC en geanalyseerd met Excel 2010. Het verschil in de proportie patiënten bij wie ECG’s werden afgenomen, is geanalyseerd met behulp van de Pearson-χ2-test (significantieniveau P < 0,05). Deze analyse werd uitgevoerd met SPSS Statistics 22.0.
Resultaten
In totaal werden in de onderzoeksperiode 3752 interactiesignalen voor QTc-verlenging gegenereerd bij 1644 patiënten. Tijdens de voormeting werden gemiddeld 10,0 signalen per dag getoond en tijdens de nameting gemiddeld 18,6 signalen per dag. Na introductie was 22,3% van de signalen toe te schrijven aan een interactie met ciprofloxacine, wat resulteerde in een absolute stijging van 4,2 signalen per dag (tabel 1).
In 9,4% van de gevallen dat een QTc-verlengende interactie met ciprofloxacine werd gesignaleerd, werd één of meer van de QTc-verlengende geneesmiddelen gestopt. In de overige 90,6% van de gevallen werd het signaal overschreven en zijn de orders geplaatst.
Vóór het instellen van het interactiesignaal bij het voorschrijven van ciprofloxacine werd er bij 53,7% van alle ciprofloxacine-orders een ECG gemaakt in de zeven dagen voorafgaand aan de eerste toediening en bij 24,4% binnen drie dagen na toediening. Na het instellen van het interactiesignaal steeg dit percentage naar respectievelijk 62,4% (P = 0,008) en 31,4% (P = 0,021).
Beschouwing
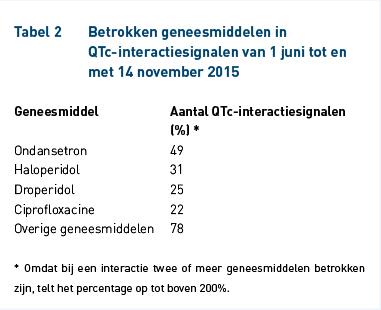
De resultaten laten zien dat het instellen van het interactiesignaalsignaal voor QTc-verlenging bij ciprofloxacine een duidelijk effect heeft in de kliniek. Het zorgde voor een stijging van 22,3% in het aantal interactiesignalen dat waarschuwt voor QTc-intervalverlenging. Een overvloed aan signalen kan ervoor zorgen dat deze door artsen worden genegeerd, waardoor de waarschuwende functie verloren gaat [10]. Van de absolute stijging in het aantal interactiesignalen (10,0 versus 18,6), worden 4,2 signalen per dag gegenereerd door ciprofloxacine (tabel 1). Tegelijk met de introductie van ciprofloxacine, zijn ook fluconazol en propofol als QT-verlengers toegevoegd aan de G-Standaard. Daarnaast is op 14 juni 2015 donepezil toegevoegd. De resterende stijging van 4,4 signalen per dag is toe te schrijven aan deze geneesmiddelen en de variatie over tijd. In tabel 2 is weergegeven welke geneesmiddelen de meeste QTc-interactiesignalen veroorzaken in de nameting. Ciprofloxacine is betrokken bij 22% van de signalen.
Bij 9,4% van de QTc-interactiesignalen bij ciprofloxacine besluit een arts één of meer van de QTc-verlengende geneesmiddelen niet voor te schrijven vanwege het risico op TdP. In de overige gevallen wordt het interactiesignaal overschreven. Daarnaast steeg het percentage ECG’s dat voor en na de eerste toediening van ciprofloxacine werd opgenomen met respectievelijk 8,7% en 7,0%. Bij een groot deel van de getoonde signalen worden beide interagerende geneesmiddelen wel voorgeschreven. In veel gevallen zal het risico op TdP klein zijn en daarmee niet opwegen tegen de voordelen van het toepassen van beide middelen. Op sommige afdelingen, zoals de intensive care, wordt het hartritme bewaakt. Daardoor kan direct ingegrepen worden bij het optreden van TdP, waardoor de risico’s kleiner zijn. Het kan ook zijn dat het interactiesignaal genegeerd is zonder dat een duidelijke risicoafweging gemaakt is. Daarnaast is er geen inzicht in het aantal patiënten bij wie ciprofloxacine nog steeds wordt voorgeschreven als het QTc-interval in een aanvangs-ECG verlengd is en of er vervolgens een follow-up-ECG wordt gemaakt.
Zoals de meeste geneesmiddelen die QTc-verlenging veroorzaken, blokkeert ciprofloxacine de cardiale KCNH2-kaliumkanalen, waardoor de repolarisatie van het myocard wordt vertraagd. Deze blokkade gebeurt dosisafhankelijk; een hogere concentratie zorgt voor meer blokkade van KCNH2, wat resulteert in een groter QTc-verlengend effect. In-vitro-studies laten echter zien dat de blokkade van de kaliumkanalen optreedt bij veel hogere concentraties ciprofloxacine dan de therapeutische concentraties [11,12]. Ook in het Pharmaceutisch Weekblad is eerder beschreven dat het QTc-verlengend effect van ciprofloxacine klein is [7].
Ciprofloxacine wordt bij orale toediening voor twee derde deel via de urine en voor een derde deel via de feces geëlimineerd. Bij intraveneuze toediening wordt drie kwart van de dosis via de urine en een kwart via de feces geëlimineerd [13]. Bij leverfunctiestoornissen en bij een verminderde nierfunctie neemt de plasmaconcentratie van ciprofloxacine dus toe, waardoor het QTc-verlengend effect wordt versterkt. Het is ook mogelijk dat ciprofloxacine het QTc-verlengend effect van andere geneesmiddelen versterkt door remming van CYP1A2 en CYP3A4 [14]. Het remmen van CYP1A2 doet concentraties van de (mogelijk) QTc-verlengende geneesmiddelen als clozapine en olanzapine stijgen. CYP3A4-remming geeft dit concentratieverhogende effect voor onder andere erytromycine, claritromycine en tamoxifen [1,14,15].
Mehrzad e.a. constateerden dat er met de beschikbare Engelstalige literatuur over gerandomiseerde gecontroleerde studies te weinig cardiale events bij het gebruik van ciprofloxacine hebben plaatsgevonden om een incidentie te berekenen [16]. Grotere, retrospectieve studies geven een incidentie van 0,03 TdP-gevallen [17] en 20 tot 30 ernstige (ventriculaire) aritmieën op een miljoen recepten [18,19]. Ray e.a. [20] concludeerden dat er geen stijging is van het aantal cardiovasculaire overlijdensgevallen ten opzichte van amoxicilline, een niet-QTc-verlengend antibioticum [16,18]. Afgaand op deze cijfers kan de kans op een ernstige hartritmestoornis bij het gebruik van ciprofloxacine als zeer laag worden beschouwd. Bovendien is ciprofloxacine ten opzichte van moxifloxacine en levofloxacine het minst risicovol wat betreft de kans op TdP [17,19,20]. Het AzCERT heeft ofloxacine en norfloxacine ingedeeld in een lagere risicoklasse, namelijk met een mogelijk risico op TdP [8].
Daar staat een aantal case reports tegenover waarbij ciprofloxacine wel degelijk een rol lijkt te hebben gespeeld in het veroorzaken van TdP. In de afgelopen 15 jaar zijn er 11 Engelstalige case reports over hartritmestoornissen bij het gebruik van ciprofloxacine gepubliceerd. Haring e.a. hebben deze case reports geanalyseerd en geconstateerd dat hartritmestoornissen na ciprofloxacine optreden in alle leeftijdsgroepen, meer bij mannen dan bij vrouwen en ongeacht de toedieningsweg [21]. De hartritmestoornissen traden op van enkele uren tot vier dagen na de eerste toediening van ciprofloxacine. In de meeste gevallen werden er gelijktijdig anti-aritmica klasse III gebruikt, maar ook macroliden, SSRI’s, methadon (bekend risico op TdP), olanzapine (mogelijk risico op TdP) en metronidazol (voorwaardelijk risico op TdP) [8,21]. In de case reports waarin de risicofactoren beschreven werden, waren naast de geneesmiddelinteractie nog één of meer andere risicofactoren voor TdP aanwezig, zoals hartziekten, diarree en elektrolytstoornissen [21].
Een verlengd QTc-interval alleen is waarschijnlijk geen criterium voor de ontwikkeling van geneesmiddelgeïnduceerde TdP [11]. Zeltser e.a. stellen zelfs dat bij 96% van de patiënten met TdP tijdens fluorchinolonengebruik ten minste één risicofactor aanwezig was voor het toedienen van het geneesmiddel en bij 71% van de gevallen ten minste twee risicofactoren. Tot deze risicofactoren behoort ook een interactie tussen twee of meer QTc-verlengende geneesmiddelen [22]. Zonder bijkomende risicofactoren lijkt het gebruik van ciprofloxacine geen verhoogd risico op TdP te geven. Wanneer er wel risicofactoren aanwezig zijn, moet een afweging gemaakt worden tussen het (kleine) risico op TdP en de risico’s om niet de eerstekeusbehandeling te geven. Het niet behandelen met het antibioticum van eerste keus geeft potentieel een klein risico op negatieve uitkomsten. Bovendien zal meegenomen moeten worden dat informatie over een mogelijk risico op hartritmestoornissen ongerustheid bij de patiënt geeft met mogelijk een negatief effect op therapietrouw en behandelresultaten.
Daarbij komt dat niet alle risicofactoren voor een TdP even zwaar wegen. Tisdale e.a. onderzochten een groot aantal risicofactoren, koppelden deze aan een statistisch bepaalde risicoscore, waarna de factoren werden opgenomen in een gevalideerd model. Aan de hand van de odds ratio wordt een risicoscore toegewezen. Wanneer de opgetelde risicoscore van een patiënt boven een bepaalde waarde komt, geldt een laag, matig of hoog risico op QTc-verlenging [23]. Een mogelijkheid om gerichter signalen te genereren is het inrichten van een medisch-farmaceutische beslisregel met een vergelijkbaar model, vertaald naar de Nederlandse situatie en lokale systemen. Een andere mogelijkheid wordt beschreven door Haugaa e.a., waarbij de arts een signaal te zien krijgt bij elke patiënt met een QTc-interval > 500 ms. Hiermee wordt alertheid bij artsen gecreëerd, zodat QTc-verlengende factoren sneller worden aangepakt [24].
Onze studie heeft zowel sterke als zwakke punten. Voor zover bij ons bekend is niet eerder gekeken wat het effect is van het toevoegen van een bewakingssignaal voor een QT-verlengend geneesmiddel. Een beperking is dat we een voor- en nameting gedaan hebben, en invloed van andere factoren niet volledig kunnen uitsluiten. Daarnaast hebben we de overwegingen voor het wel of niet voorschrijven van QTc-verlengende middelen en het aanvragen van ECG’s niet kunnen analyseren.
Conclusie
De introductie van het interactiesignaal tussen ciprofloxacine en andere QTc-verlengende middelen, heeft in het Spaarne Gasthuis geleid tot een toename van het aantal afgenomen ECG’s en een toename van de gestopte orders voor één of meer van de QTc-verlengers. Of het bewaken van de combinatie tussen ciprofloxacine en andere QTc-verlengers met een bekend risico op TdP bij (alle) patiënten nodig is kan ter discussie gesteld worden. De vraag is of dit de kwaliteit van de medicatiebewakingssignalen ten goede komt, gezien de forse stijging van het aantal interactiesignalen voor QTc-verlenging bij het voorschrijven van medicatie en de klaarblijkelijk zeer lage incidentie van TdP. Het kan zinvol zijn een medisch-farmaceutische beslisregel in te richten voor interacties tussen QTc-verlengende geneesmiddelen, waarbij meerdere risicofactoren worden meegewogen.
Verantwoording
Geen belangenverstrengeling gemeld.
Literatuur
1 Wilde AAM. Geneesmiddelen en het lange QT-interval. Geneesmiddelenbulletin. 2002 mrt 1;36(3):27-32. http://geneesmiddelenbulletin.com/artikel/geneesmiddelen-en-het-lange-qtinterval/.
2 Straus SM, Kors JA, De Bruin ML, et al. Prolonged QTc-interval and risk of sudden cardiac death in a population of older adults. J Am Coll Cardiol. 2006 Jan 17;47(2):362-7.
3 Priori SG, Schwartz PJ, Napolitano C, et al. Risk stratification in the long-QT syndrome. N Engl J Med. 2003 May 8;348(19):1866-74.
4 Geneesmiddelen en QT-intervalverlenging. Geneesmiddelenbulletin. 2014 mrt 27;48(3):27-33. http://geneesmiddelenbulletin.com/artikel/geneesmiddelen-en-qtintervalverlenging/.
5 Morganroth J. Relations of QTc prolongation on the electrocardiogram to torsades de pointes: definitions and mechanisms. Am J Cardiol. 1993 Aug 26;72(6):10B-13B.
6 Sarganas G, Garbe E, Klimpel A, Hering RC, Bronder E, Haverkamp W. Epidemiology of symptomatic drug-induced long QT syndrome and torsade de pointes in Germany. Europace. 2014 Jan;16(1):101-8.
7 Kasteel E, van den Broek M, Liem Y, van den Bergh M, Blank C. Interacties QT-interval: valkuilen en praktische tips. Kennis van achtergronden belangrijk voor beoordeling bewakingssignalen. Pharm Weekbl. 2016 apr 8;151(14):20-23.
8 Woosley RL, Romero KA. QTdrugs List [internet]. Oro Valley: AZCERT [geraadpleegd 2016 sep 29]. https://crediblemeds.org/new-drug-list/.
9 Van der Sijs H, Kowlesar R, Klootwijk APJ, Nelwan SP, Vulto AG, van Gelder T. Clinically relevant QTc prolongation due to overridden drug-drug interaction alerts: a retrospective cohort study. Br J Clin Pharmacol. 2009 Mar;67(3):347-54.
10 Van der Sijs H, Aarts J, Vulto A, Berg M. Overriding of drug safety alerts in computerized physician order entry. J Am Med Inform Assoc. 2006 Mar-Apr;13(2):138-47.
11 Katritsis D, Camm AJ. Quinolones: cardioprotective or cardiotoxic. Pacing Clin Electrophysiol. 2003 Dec;26(12):2317-20.
12 Kannankeril P, Roden DM, Darbar D. Drug-induced long QT syndrome. Pharmacol Rev. 2010 Dec;62(4):760-81.
13 Ciprofloxacine (systemisch). In: Boomkamp MD, Broekhuijsen F, Cheung PK, et al., red. Farmacotherapeutisch kompas. Diemen: Zorginstituut Nederland [geraadpleegd 2016 sep 29]. https://www.farmacotherapeutischkompas.nl/bladeren-volgens-boek/preparaatteksten/c/ciprofloxacine--systemisch.
14 Ciprofloxacine. In: KNMP Kennisbank. Den Haag: Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie [geraadpleegd 2016 sep 29]. https://kennisbank.knmp.nl/article/Informatorium_Medicamentorum/S2078.html.
15 Liu BA, Juurlink DN. Drugs and the QT interval – caveat doctor. N Engl J Med. 2004 Sep 9;351(11):1053-6.
16 Mehrzad R, Barza M. Weighing the adverse cardiac effects of fluoroquinolones: A risk perspective. J Clin Pharmacol. 2015 Nov;55(11):1198-206.
17 Frothingham R. Rates of torsades de pointes associated with ciprofloxacin, ofloxacin, levofloxacin, gatifloxacin, and moxifloxacin. Pharmacotherapy. 2001 Dec;21(12):1468-72.
18 Lapi F, Wilchesky M, Kezouh A, Benisty JI, Ernst P, Suissa S. Fluoroquinolones and the risk of serious arrhythmia: a population-based study. Clin Infect Dis. 2012 Dec;55(11):1457-65.
19 Chou HW, Wang JL, Chang CH, Lai CL, Lai MS, Chan KA. Risks of cardiac arrhythmia and mortality among patients using new-generation macrolides, fluoroquinolones, and beta-lactam/beta-lactamase inhibitors: a Taiwanese nationwide study. Clin Infect Dis. 2015 Feb 15;60(4):566-77.
20 Ray WA, Murray KT, Hall K, Arbogast PG, Stein CM. Azithromycin and the risk of cardiovascular death. N Engl J Med. 2012 May 17;366(20):1881-90.
21 Haring B, Bauer W. Ciprofloxacin and the risk for cardiac arrhythmias: culprit delicti or watching bystander. Acta Cardiol. 2012 Jun;67(3):351-4.
22 Zeltser D, Justo D, Halkin A, Prokhorov V, Heller K, Viskin S. Torsade de pointes due to noncardiac drugs: most patients have easily identifiable risk factors. Medicine (Baltimore). 2003 Jul;82(4):282-90.
23 Tisdale JE, Jaynes HA, Kingery JR, et al. Development and validation of a risk score to predict QT interval prolongation in hospitalized patients. Circ Cardiovasc Qual Outcomes. 2013 Jul;6(4):479-87.
24 Haugaa KH, Bos JM, Tarrell RF, Morlan BW, Caraballo PJ, Ackerman MJ. Institution-wide QT alert system identifies patients with a high risk of mortality. Mayo Clin Proc. 2013 Apr;88(4):315-25.
Referentie
Citeer als: Woldman E, Berger F, van den Bemt P, van der Hoeven R, Becker M. Ciprofloxacine als QTc-verlenger in de G-Standaard: afhandeling van het interactiesignaal in de praktijk. Nederlands Platform voor Farmaceutisch Onderzoek. 2016;1:a1633.
DOI
https://www.knmp.nl/resolveuid/e590ddcc1cac4eeca22ad695a7392e50Open access


Reactie toevoegen