Capillaire bloedafname voor het bepalen van clozapineconcentraties in psychiatrische patiënten: analytische validatie en patiëntervaringen
- Rubriek: Oorspronkelijk artikel
- Identificatie: 2025;10:a1797
Kernpunten
- Clozapine- en desmethylclozapineconcentraties in bloedmonsters afgenomen via venapunctie en capillaire bloedafname (vingerprik) in de Hem-Col buis zijn vergelijkbaar.
- De ervaringen van clozapinegebruikers met venapunctie en vingerprik variëren sterk, waarbij klinische patiënten doorgaans de voorkeur geven aan venapunctie.
- Voor poliklinische clozapinegebruikers kan de vingerprik een geschikt alternatief zijn en draagt het bij aan hun keuzevrijheid met betrekking tot de bloedafnamemethode.
Abstract
Capillary blood sampling for the determination of clozapine concentrations: analytical validation and patient experience
Background
Patients may be reluctant to start clozapine (CLZ) because of the frequent blood sampling needed for white blood cell monitoring, but also therapeutic drug monitoring of CLZ. Finger prick, instead of venepuncture, might lower the threshold to CLZ use.
Objective
The aim of this study was to determine whether CLZ and N-desmethylclozapine (NDMC) concentrations are the same in capillary and venous blood samples. The secondary aim was to assess whether patients prefer finger prick blood sampling to venepuncture.
Design
This is an observational, prospective study.
Methods
Paired capillary and venous blood samples were collected from inpatients and outpatients of a mental health institute. Capillary blood was drawn by finger prick and collected in the Hem-Col tube. Passing-Bablok regression was performed for method comparison. Patients were asked to rate pain, experience, and preference for blood sampling method.
Results
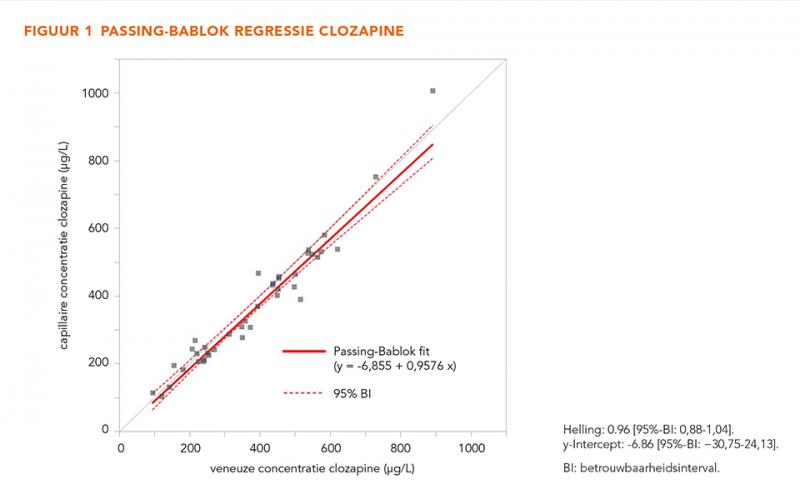
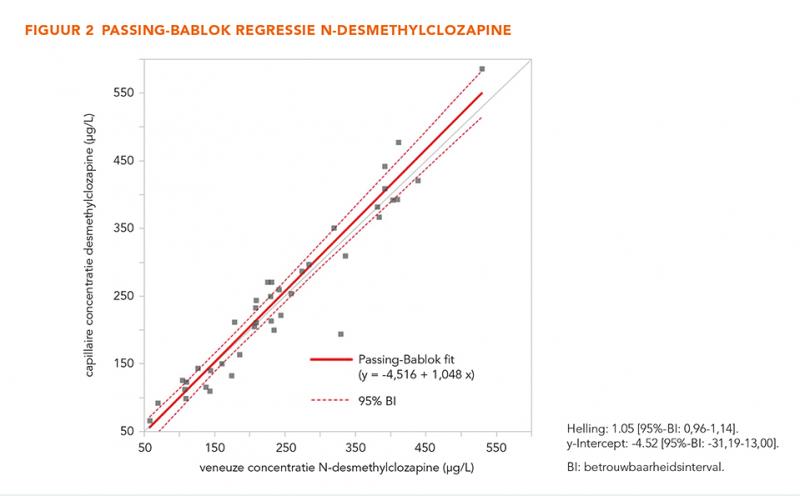
Passing-Bablok analysis of 40 paired samples showed that CLZ and NDMC concentrations were statistically equal in capillary and venous samples (slope 0.96 [95% confidence interval {CI}: 0.88–1.04], intercept −6.86 [95% CI: −30.75 to 24.13] and slope 1.05 [95% CI: 0.96–1.14], intercept −4.52 [95% CI: −31.19 to 13.00], respectively). Venepuncture was the preferred method based on the experience (P = 0.009) and preference (P = 0.043) items, although scores varied widely.
Conclusion
In conclusion, CLZ and NDMC concentrations were similar in venous and capillary blood samples. Venepuncture appeared to be preferred to finger prick for blood sampling. Our results emphasize the importance of consulting patients’ individual preference for blood sampling method.
Inleiding
Schizofrenie komt wereldwijd voor bij ongeveer 0,32% van de bevolking, waarvan 20-30% van de patiënten niet goed reageert op conventionele medicamenteuze behandelingen [1,2]. Deze patiënten kunnen baat hebben bij clozapine (CLZ), een atypisch antipsychoticum dat wordt beschouwd als superieur aan andere antipsychotica bij therapieresistente schizofrenie, en daarom wereldwijd wordt aanbevolen in de behandelrichtlijnen [3,4]. Ondanks de effectiviteit van CLZ, wordt dit geneesmiddel te weinig voorgeschreven en pas in een laat stadium van het behandeltraject gestart [5]. Deze vertraging kan deels worden toegeschreven aan de vereiste frequente bloedafnames voor het monitoren van het aantal witte bloedcellen (WBC) en therapeutic drug monitoring (TDM) van CLZ [6]. TDM wordt vaak uitgevoerd bij het starten van de behandeling, het monitoren van ernstige bijwerkingen en geneesmiddeleninteracties, of bij wijzigingen in factoren die de bloedspiegels van CLZ beïnvloeden, zoals roken, cafeïnegebruik en infecties [7-9]. Naast de monitoring van CLZ zelf, kan ook de actieve metaboliet, norclozapine of N-desmethylclozapine (NDMC), worden gemeten als mogelijke biologische marker voor zowel metabole bijwerkingen als granulocytopenie. Zorgprofessionals geven aan dat de voornaamste barrière voor CLZ-therapie de terughoudendheid van patiënten is, met name vanwege hun beperkte bereidheid om regelmatig bloed af te laten nemen [10,11]. Point-of-care testing (POCT) of thuisafname wordt gezien als een veelbelovende oplossing om het gebruik van CLZ te verhogen [12].
In de afgelopen jaren zijn er alternatieve microsampling-methoden ontwikkeld voor bloedafname die minder invasief zijn dan de traditionele venapunctie. Hierbij wordt vaak gebruik gemaakt van een vingerprik en een specifieke methode waarmee het capillaire bloed wordt verzameld. Patiënten geven doorgaans de voorkeur aan de vingerprik, omdat er een kleiner bloedvolume wordt afgenomen en het de mogelijkheid biedt om bloed te verzamelen op een locatie naar keuze [13,14]. Een voorbeeld van zo’n methode is het gebruik van de Hem-Col bloedafnamebuis, die gevuld is met een conserveringsbuffer, een interne standaard lithium en een anticoagulans [15,16]. Een potentieel voordeel van Hem-Col ten opzichte van andere microsampling-methoden is dat de monstervoorbewerking vergelijkbaar is met die voor veneuze bloedmonsters. Dit maakt het mogelijk om de monsters die via deze methode worden verzameld eenvoudig in de routinematige laboratoriumpraktijk te analyseren. Hoewel de Hem-Col-methode potentieel kan worden gebruikt voor het monitoren van een reeks klinische parameters, richt deze studie zich specifiek op de toepassing voor TDM.
Het primaire doel van dit onderzoek was om te onderzoeken of capillaire bloedmonsters, afgenomen met de Hem-Col buis, geschikt zijn voor het meten van de concentraties van CLZ en zijn metaboliet NDMC, en of de geneesmiddelspiegels in capillaire en veneuze bloedmonsters vergelijkbaar zijn. Het secundaire doel was om te beoordelen of patiënten de voorkeur geven aan capillaire bloedafname met de Hem-Col buis boven venapunctie.
Methoden
Onderzoeksopzet
Deze studie werd uitgevoerd binnen een samenwerking tussen het Jeroen Bosch Ziekenhuis en de GGZ-instelling Reinier van Arkel te ‘s-Hertogenbosch. Twee afdelingen van de GGZ-instelling waren bij deze studie betrokken: een polikliniek en een afdeling voor langdurige opname van ouderen. De studie vond plaats van februari tot augustus 2021. Patiënten vanaf 18 jaar, die in aanmerking kwamen voor reguliere veneuze bloedafname ten behoeve van het meten van een CLZ-spiegel, werden geïncludeerd in de studie. Alle deelnemers tekenden een informed consent. Voor het onderzoeksprotocol (NW2020-28) is een niet-WMO-verklaring afgegeven door de Medische Ethische ToetsingsCommissie (METC) Brabant.
Procedure
Veneuze en capillaire bloedmonsters werden afgenomen door gekwalificeerde zorgverleners. Elke patiënt kon maximaal twee keer bloedmonsters laten afnemen. Veneus bloed werd afgenomen door venapunctie en verzameld in een stolbuis (Becton, Dickinson and Company, Franklin Lakes, Verenigde Staten). Capillair bloed (ongeveer vijf tot zes druppels bloed, 200 μL) werd afgenomen met een contact-activated lancet van 2,0 mm (Becton, Dickinson and Company) en verzameld in een Hem-Col lithiumheparinebuis (Hem-Col, Labonovum, Limmen, Nederland). Bloedmonsters werden binnen vier uur na afname gecentrifugeerd. Het serum uit de stolbuis en het plasma/buffermengsel uit de Hem-Col buis werden ingevroren bij −20 °C tot verdere analyse.
Concentraties van CLZ en NDMC werden gemeten met een gevalideerde ultra-performance liquid chromatography-tandem mass spectrometry (UPLC-MS/MS)-methode. De concentratie van de interne standaard lithium in het plasma/buffermengsel werd gemeten met een gevalideerde immunoassay-methode. De plasma/bufferconcentraties werden omgerekend naar de plasmaconcentratie vóór verdunning met de volgende formule: verdunningsfactor = 16 / (16 − lithiumconcentratiemengsel).
De stabiliteit van CLZ en NDMC in de Hem-Col buis werd bepaald over verschillende tijdsintervallen (t = 0 u, t = 48 u, t = 120 u) en bij diverse temperaturen (koelkasttemperatuur [2-8 °C], kamertemperatuur [18-25 °C] en 37 °C). Gespikete volbloedmonsters met CLZ in lage (250 μg/L), gemiddelde (550 μg/L) en hoge (1100 μg/L) concentraties en NDMC in lage (250 μg/L) en hoge (850 μg/L) concentraties werden gebruikt. Voor elke concentratie werden 28 Hem-Col buizen gevuld met 200 μL volbloed. Per tijdsinterval werden vier buizen bij elke bewaartemperatuur geanalyseerd.
Patiënten werden gevraagd om de volgende items te beoordelen op een Visual Analogue Scale (VAS) bij hun eerste of tweede bloedafname: pijn (0 = geen pijn - 10 = ondraaglijke pijn), ervaring (0 = aangenaam - 10 = zeer onaangenaam), en voorkeursmethode voor bloedafname (0 = vingerprik, 5 = geen voorkeur, 10 = venapunctie, of een score tussen deze waarden).
Statistische analyse
In vergelijkingsonderzoeken wordt een steekproefomvang van veertig paren bloedmonsters aanbevolen, waarbij de concentraties wijdverspreid zijn over het therapeutische bereik (CLZ 350-700 μg/L) [17]. Passing-Bablok regressie werd uitgevoerd om de lineaire relatie tussen de concentraties CLZ en NDMC, gemeten in veneuze en capillaire bloedmonsters, te onderzoeken. Hierbij moest het 95%-betrouwbaarheidsinterval (BI) van de helling de waarde 1,0 bevatten en het 95%-BI van het y-intercept de waarde 0,0 omvatten. Ook werd een Bland-Altmananalyse uitgevoerd om de absolute verschillen tussen de twee methoden te beoordelen, te onderzoeken of deze verschillen willekeurig of consistent waren, en om eventuele systematische fouten te identificeren. Het criterium voor deze analyse was: aanwezigheid van een willekeurig patroon, het 95%-BI van de bias moest de waarde 0,0 bevatten, en minimaal 67% van de monsters diende een concentratieverschil van minder dan 20% van de gemiddelde concentratie te vertonen [18]. De analyses werden uitgevoerd met behulp van het softwareprogramma Analyse-it (Analyse-it 5.11 Software, Leeds, Verenigd Koninkrijk).
Voor de beoordeling van de stabiliteit van CLZ en NDMC in de Hem-Col buis werden concentraties op verschillende tijdstippen en temperaturen als stabiel beschouwd als de gemiddelde concentratie binnen twee standaarddeviaties (SD) van de waarde op dag 0 lag.
Voor de pijn- en ervaringsscore werd een gepaarde Wilcoxon-rangsomtoets uitgevoerd en voor de voorkeursscore een one-sample Wilcoxon-rangsomtoets. De statistische analyse werd uitgevoerd met SPSS (SPSS versie 25.0 Inc., Chicago, Illinois, USA). Een P-waarde van < 0,05 werd als statistisch significant beschouwd.
Resultaten
In totaal namen 24 patiënten deel aan het onderzoek (mediane leeftijd 54 jaar, spreiding 24-77 jaar, 50% man). Van deze patiënten leverden 17 personen twee gepaarde bloedmonsters, wat resulteerde in 41 gepaarde monsters. Het volume van één capillair bloedmonster was te klein en werd niet gebruikt. De vragenlijst werd ingevuld door 20 patiënten, waarvan 9 poliklinische (45%) en 11 klinische patiënten (55%).
Vergelijking van methoden en stabiliteit
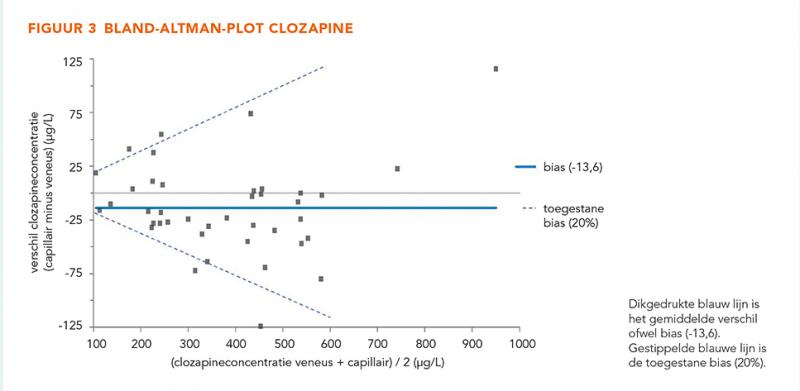
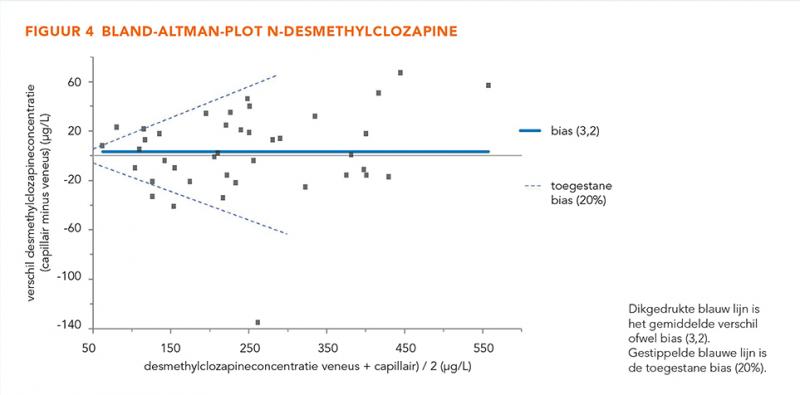
De concentraties van CLZ en NDMC varieerden respectievelijk van 95 tot 892 μg/L en 69 tot 529 μg/L (figuur 1 en 2). De Passing-Bablok regressie voor CLZ toonde een helling van 0,96 (95%-BI: 0,88-1,04) en een y-intercept van −6,86 (95%-BI: −30,75 tot 24,13). Voor NDMC was de helling 1,05 (95%-BI: 0,96-1,14) en het y-intercept −4,52 (95%-BI: −31,19 tot 13,00). De concentraties CLZ en NDMC in veneuze en capillaire bloedmonsters vertoonden geen statistisch significante verschillen. De Bland-Altman-plots lieten een willekeurig patroon zien voor zowel CLZ als NDMC, met een bias van −13,6 (95%-BI: −27,24 tot 0,09) en 3,2 (95%-BI: −7,85 tot 14,0), respectievelijk. Voor zowel CLZ als NDMC viel 90% van de datapunten binnen een afwijking van ± 20% van de gemiddelde concentratie (figuur 3 en 4). Op basis van de Bland-Altmananalyse worden de twee bloedafnamemethoden als gelijkwaardig beschouwd.
In de CLZ- en NDMC-monsters die maximaal 120 uur bij koelkast- en kamertemperatuur (2-25 °C) werden bewaard, viel de gemiddelde concentratie binnen twee standaarddeviaties van de concentratie gemeten op dag 0, wat aangeeft dat de concentraties stabiel bleven. De concentraties van CLZ en NDMC vertoonden echter instabiliteit wanneer de monsters gedurende 48 uur of langer bij 37 °C werden bewaard, met een sterker effect bij de gemiddelde en hoge concentraties van CLZ.
Vragenlijst
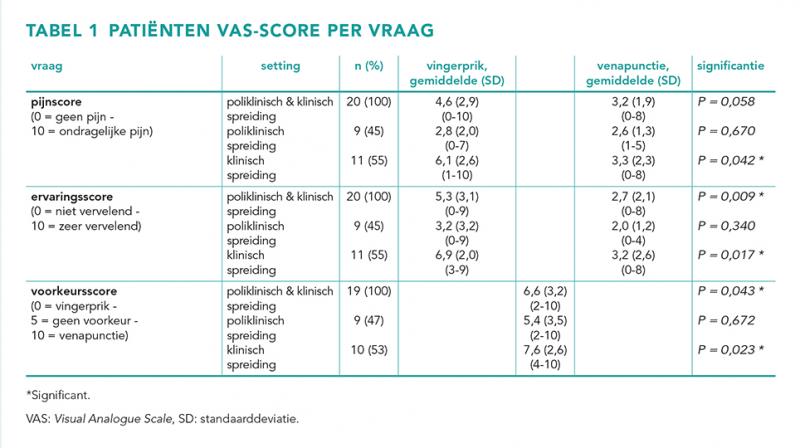
De scores voor de drie vragen liepen sterk uiteen (tabel 1). De gemiddelde pijnscore (0 = geen pijn - 10 = ondraaglijke pijn) voor de vingerprik en venapunctie was respectievelijk 4,6 ± 2,9 versus 3,0 ± 1,9 (P = 0,058). Klinische patiënten gaven aan significant meer pijn te ervaren bij de vingerprik dan bij de venapunctie (6,1 ± 2,6 versus 3,3 ± 2,3; P = 0,042), terwijl dit niet gold voor poliklinische patiënten (2,8 ± 2,0 versus 2,6 ± 1,3; P = 0,670). De vingerprik werd door patiënten als significant onaangenamer ervaren dan de venapunctie (0 = aangenaam - 10 = zeer onaangenaam; 5,3 ± 3,1 versus 2,7 ± 2,1; P = 0,009). Dit verschil werd gezien bij klinische patiënten (6,9 ± 2,0 versus 3,2 ± 2,6; P = 0,017), maar niet bij poliklinische patiënten (3,2 ± 3,2 versus 2,0 ± 1,2; P = 0,340). Patiënten hadden een bescheiden, maar significante voorkeur voor venapunctie (0 = vingerprik, 5 = geen voorkeur, 10 = venapunctie; 6,6 ± 3,2, P = 0,043), die vooral werd uitgesproken door klinische patiënten (7,6 ± 2,6; P = 0,023), maar niet door poliklinische patiënten (5,4 ± 3,5; P = 0,672).
Beschouwing
Dit onderzoek toont aan dat de concentraties van CLZ en NDMC niet significant verschillen in veneuze en capillaire bloedmonsters, die respectievelijk via venapunctie (in stolbuizen) en vingerprik (in Hem-Col buizen) werden afgenomen. Beide stoffen bleven vijf dagen stabiel in de Hem-Col buis bij koelkast- en kamertemperatuur (2-25 °C), wat de mogelijkheid van monsterverzending per post ondersteunt. In tegenstelling tot onze verwachtingen gaven patiënten geen voorkeur aan de vingerprikmethode. Hoewel de scores op de vragenlijst sterk uiteenliepen, was er een algemene significante voorkeur voor venapunctie, met name voor de items ervaring (P = 0,009) en voorkeur voor bloedafnamemethode (P = 0,043).
Methodevergelijking, stabiliteit en implementatie
Hoewel er een groeiende belangstelling is voor het uitbreiden van de bloedafnamemogelijkheden voor TDM van CLZ, blijven de beschikbare opties beperkt en worden deze niet op grote schaal geïmplementeerd [19]. De meeste microsampling-technieken vereisen ingrijpende wijzigingen in de monstervoorbewerking ten opzichte van de standaard venapunctie [20,21]. Omdat de voorbewerking en analyse van Hem-Col bloedmonsters erg lijkt op dat van veneuze bloedmonsters, kunnen deze monsters routinematig worden geanalyseerd. Dit vereist enkel een gevoelige analysemethode om CLZ en NDMC te detecteren en een lithiumanalysemethode voor de interne standaard. Beide methoden zijn doorgaans beschikbaar in een klinisch farmaceutisch laboratorium. De resultaten van dit onderzoek tonen aan dat er geen significante verschillen zijn tussen de concentraties van CLZ en NDMC in capillair en veneus bloed, waardoor een correctiefactor niet nodig is.
De vijfdaagse stabiliteit van CLZ en NDMC bij koelkasten kamertemperatuur (2-25 °C) maakt verzending per post mogelijk. Deze resultaten komen overeen met bevindingen uit een eerdere studie, waarin het gebruik van Hem-Col monsters voor het meten van diabetesparameters werd beschreven [15]. Aangezien er geen stabiliteitsgegevens zijn voor temperaturen tussen kamertemperatuur en 37 °C, waar instabiliteit werd waargenomen, kan de stabiliteit boven kamertemperatuur niet worden gegarandeerd. In vergelijking met andere microsampling-methoden, zoals de Dried Blood Spot (DBS), die CLZ gedurende veertien dagen stabiel houdt bij 37 °C, blijkt Hem-Col minder geschikt voor verzending bij hogere temperaturen [20]. Bij het verzenden van Hem-Col buizen per post is het essentieel om te borgen dat de temperatuur binnen het gevalideerde bereik blijft, wat in lage- en middeninkomenslanden een uitdaging kan zijn. Desondanks biedt Hem-Col, met de mogelijkheid voor zelfafname en verzending, een veelbelovende oplossing voor TDM van CLZ.
Er lijken geen technische bezwaren te zijn om capillair bloed, verzameld in Hem-Col buizen, te gebruiken voor TDM van CLZ. Bloedafname voor TDM van CLZ wordt echter vaak gecombineerd met de monitoring van WBC. In deze studie werd gekozen voor de Hem-Col lithiumheparinebuis. Het is echter belangrijk om te vermelden dat er ook Hem-Col buizen met ethyleendiaminetetra-azijnzuur (EDTA) beschikbaar zijn, die mogelijk geschikt zouden kunnen zijn voor WBC-monitoring, mits gevalideerd. In dat geval kan Hem-Col worden gebruikt als een complete methode voor het monitoren van CLZ-therapie.
Patiëntervaringen
De ervaring van patiënten wordt vaak over het hoofd gezien en te weinig onderzocht bij het ontwikkelen van nieuwe bloedafnamemethoden. Hoewel algemeen wordt aangenomen dat capillaire bloedafname de voorkeur heeft van patiënten, vonden wij het noodzakelijk om deze veronderstelling te testen voor de Hem-Col-methode. Tegen onze verwachting in bleek er geen duidelijke voorkeur te zijn voor de vingerprik, met name onder klinische patiënten. In een eerdere studie gaven CLZ-gebruikers wél de voorkeur aan capillaire bloedafname met een POCT-methode boven venapunctie voor WBC-monitoring [13]. Omdat onze onderzoekspopulatie vergelijkbaar was, hadden we dezelfde resultaten verwacht voor onze vingerprikmethode. Ook in een recente studie gaven zowel voorschrijvers als patiënten de voorkeur aan een POCT-methode voor het meten van CLZ [22].
Een mogelijke verklaring voor onze bevindingen kan het grotere monstervolume van de Hem-Col-methode zijn. In tegenstelling tot andere microsampling-technieken, zoals DBS of Volumetric Absorptive Microsampling (VAMS), die slechts één of twee druppels vereisen, heeft de Hem-Col-methode vijf tot zes grotere druppels (200 μl) nodig. Dit kan voor sommige patiënten, vooral voor CLZ-gebruikers, een grotere belasting zijn dan venapunctie, een procedure waaraan ze reeds gewend zijn. Onze vragenlijst toonde een grote variatie in pijn-, ervarings- en voorkeursscores tussen de verschillende patiënten voor beide bloedafnamemethoden. De waargenomen interindividuele verschillen kunnen mogelijk worden verklaard door de mate van negatieve symptomen van schizofrenie, zoals avolitie, die zich bij elke patiënt anders uiten. In het kader van patiëntgerichte zorg, die zich richt op gedeelde besluitvorming, benadrukken deze bevindingen dat het belangrijk is om patiënten te informeren over de beschikbare bloedafnamemethoden en hun voorkeur voor een methode te raadplegen bij het starten van CLZ-therapie.
Zowel klinische als poliklinische patiënten zijn geïncludeerd in deze studie. Poliklinische patiënten hadden geen voorkeur voor een bloedafnamemethode, terwijl klinische patiënten de voorkeur gaven aan venapunctie. Het leeftijdsverschil tussen de oudere patiënten op de afdeling en de relatief jongere patiënten op de polikliniek zou dit verschil kunnen verklaren. Bij oudere patiënten is de doorbloeding van de vinger vaak verminderd, wat mogelijk bijdraagt aan een pijnlijkere en onaangenamere ervaring bij de vingerprik, terwijl bij jongere volwassenen de betere doorbloeding leidt tot een minder pijnlijke en snellere capillaire bloedafname [23]. Een andere mogelijke verklaring zou kunnen zijn dat poliklinische patiënten meer openstaan voor een vingerprik dan klinische patiënten en grotere voordelen verwachten van zelfafname en verzending per post in de toekomst. Klinische patiënten zijn daarentegen gewend aan bloedafname door zorgprofessionals op hun afdeling, en hun mentale toestand en oudere leeftijd kan hebben bijgedragen aan weerstand tegen de nieuwe methode.
Beperkingen
Dit onderzoek kent enkele beperkingen. De eerste beperking is dat alleen patiënten die al met CLZ werden behandeld en al reguliere venapunctie ondergingen, in deze studie zijn geïncludeerd. Hierdoor zijn de resultaten waarschijnlijk niet representatief voor de bredere populatie, waarin voor sommige patiënten reguliere venapunctie een onoverkomelijke drempel kan vormen om met CLZ te starten. Deze selectiebias zou zelfs de algehele voorkeur voor venapunctie kunnen verklaren. In eerder onderzoek gaf bijna de helft van de geïnterviewde CLZ-naïeve patiënten aan dat regelmatige bloedafname hen zou weerhouden om CLZ te proberen [6]. Het includeren van deze aarzelende patiënten zou mogelijk geleid kunnen hebben tot een positievere houding ten opzichte van de vingerprikmethode.
Een tweede beperking is dat dit onderzoek niet primair was opgezet om de ervaringen van patiënten met beide bloedafnamemethoden te evalueren. De bloedafname werd verricht door een gekwalificeerde zorgverlener op een prikpost in plaats van door de patiënten zelf in hun eigen omgeving. Deze keuze werd gemaakt om mogelijke vertekening van de analyseresultaten als gevolg van onjuist uitgevoerde bloedafname te voorkomen, wat de primaire doelstelling zou kunnen beïnvloeden. De analyseresultaten zouden anders kunnen zijn bij zelfafname. Daarnaast veronderstellen we dat de ervaringen van de poliklinische patiënten met de vingerprikmethode waarschijnlijk positiever zouden zijn geweest als zij de bloedafname zelf hadden uitgevoerd op een locatie naar keuze. Voor toekomstig onderzoek stellen we voor om zelfafname van bloed met Hem-Col, in combinatie met verzending per post, te vergelijken met bloedafname bij de prikpost door middel van venapunctie bij patiënten die starten met CLZ.
Conclcusie
Deze studie toont aan dat er geen significante verschillen zijn in de concentraties van CLZ en NDMC tussen veneuze en capillaire bloedmonsters. Capillaire bloedmonsters, waarbij bloed wordt verzameld in Hem-Col buizen, zouden naïeve CLZ-patiënten kunnen overhalen om te starten met CLZ-therapie, waardoor het geneesmiddel toegankelijker wordt voor een bredere groep. Hem-Col monsters kunnen eenvoudig worden geanalyseerd volgens standaard laboratoriumprotocollen en bieden de mogelijkheid om per post te worden verzonden, met een stabiliteit van 5 dagen bij 2-25 °C. Een onverwachte bevinding is dat de vingerprik niet de voorkeur had boven venapunctie. De uiteenlopende ervaringen van patiënten met de vingerprik benadrukken de noodzaak om de voorkeuren van de patiënt expliciet te onderzoeken. Het gebruik van de vingerprik met Hem-Col biedt meer keuzevrijheid, wat mogelijk de drempel verlaagd voor het starten van een CLZ-behandeling.
Verantwoording
Geen belangenverstrengeling gemeld.
Dit artikel is een bewerkte vertaling van: Breken BD, Grootens KP, Vermeulen Windsant-van den Tweel AM, Hermens WA, Derijks HJ. Capillary blood sampling for the determination of clozapine concentrations: analytical validation and patient experience. Int Clin Psychopharmacol. 2024 Jan 1;39(1):23-28.
Literatuur
1. Kennedy JL, Altar CA, Taylor DL, Degtiar I, Hornberger JC. The social and economic burden of treatment-resistant schizophrenia: a systematic literature review. Int Clin Psychopharmacol. 2014 Mar;29(2):63–76.
2. Institute for Health Metrics and Evaluation (IHME). Global Health Data Exchange (GHDx). 2019.
3. Siskind D, McCartney L, Goldschlager R, Kisely S. Clozapine v. first- and second-generation antipsychotics in treatment-refractory schizophrenia: systematic review and meta-analysis. Br J Psychiatry. 2016 Nov;209(5):385–392.
4. Howes OD, McCutcheon R, Agid O, et al. Treatment-resistant schizophrenia: treatment response and resistance in psychosis (TRRIP) working group consensus guidelines on diagnosis and terminology. Am J Psychiatry. 2017 Mar 1;174(3):216–229.
5. Howes OD, Vergunst F, Gee S, McGuire P, Kapur S, Taylor D. Adherence to treatment guidelines in clinical practice: study of antipsychotic treatment prior to clozapine initiation. Br J Psychiatry. 2012 Dec;201(6):481–485.
6. Gee SH, Shergill SS, Taylor D. Patient attitudes to clozapine initiation. Int Clin Psychopharmacol. 2017 Nov;32(6):337–342.
7. Liu HC, Chang WH, Wei FC, Lin SK, Lin SK, Jann MW. Monitoring of plasma clozapine levels and its metabolites in refractory schizophrenic patients. Ther Drug Monit. 1996 Apr;18(2):200–207.
8. Spina E, Avenoso A, Facciola G, et al. Relationship between plasma concentrations of clozapine and norclozapine and therapeutic response in patients with schizophrenia resistant to conventional neuroleptics. Psychopharmacology (Berl). 2000 Jan;148(1):83–89.
9. Mercolini L, Protti M, Mandrioli R. On the benefits of therapeutic drug monitoring for patients undergoing treatment with antipsychotic agents. Int Clin Psychopharmacol. 2023 Mar 1;38(2):121–122.
10. Gee S, Vergunst F, Howes OD, Taylor D. Practitioner attitudes to clozapine initiation. Acta Psychiatr Scand. 2014 Jul;130(1):16–24.
11. Farooq S, Choudry A, Cohen D, Naeem F, Ayub M. Barriers to using clozapine in treatment-resistant schizophrenia: systematic review. BJPsych Bull. 2019 Feb;43(1):8–16.
12. Kelly DL, Ben-Yoav H, Payne GF, Winkler TE, Chocron SE, Kim E, et al. Blood draw barriers for treatment with clozapine and development of a point-of-care monitoring device. Clin Schizophr Relat Psychoses. 2018 Spring;12(1):23–30.
13. Bogers JP, Bui H, Herruer M, Cohen D. Capillary compared to venous blood sampling in clozapine treatment: patients and healthcare practitioners experiences with a point-of-care device. Eur Neuropsychopharmacol. 2015 Mar;25(3):319–324.
14. Kalaria SN, Kelly DL. Development of point-of-care testing devices to improve clozapine prescribing habits and patient outcomes. Neuropsychiatr Dis Treat. 2019 Aug 20;15:2365–2370.
15. Huijskens MJAJ, Castel R, Vermeer HJ, Verheijen FM. Evaluation of diabetes care parameters in capillary blood collected with a novel sampling device. Pract Lab Med. 2019 Sep;17:e00135.
16. Kurstjens S, Besten MJ, Dartel DAM, Gend MCC, Meerts L, Hoedemakers RMJ. Validation of the Hem-Col capillary blood collection system for routine laboratory analyses. Scand J Clin Lab Inest. 2023 Dec;83(8):604-607.
17. Budd JR, Durham AP, Gwise TE, et al. Measurement Procedure Comparison and Bias Estimation Using Patient Samples. 3rd ed. CLSI guideline EP09. Clinical and Laboratory Standard Institute (CLSI); 2018.
18. European Medicines Agency, Committee for Medicinal Products for Human Use. Guideline on bioanalytical method validation. London: European Medicine Agency; 2011.
19. Lei BUW, Prow TW. A review of microsampling techniques and their social impact. Biomed Microdevices. 2019 Aug 15;21(4):81.
20. Geers LM, Cohen D, Wehkamp LM, et al. Dried blood spot analysis for therapeutic drug monitoring of clozapine. J Clin Psychiatry. 2017 Nov/Dec;78(9):e1211–e1218.
21. Taylor D, Atkins M, Harland R, et al. Point-of-care measurement of clozapine concentration using a finger-stick blood sample. J Psychopharmacology. 2021 mAR;35(3):279–283.
22. Kamhi-Nesher S, Taub S, Halimi S, et al. Clozapine blood level assessment using a point-of-care device: feasibility and reliability. Ther Adv Pyschopharmacol. 2022 Jun 14;12: 20451253221094435.
23. Murata J, Murata S, Kodama T, et al. Age-related changes in the response of finger skin blood flow during a braille character discrimation task. Healthcare (Basel). 2021 Feb 1;9(2):143.
Referentie
Citeer als: Breken BD, Grootens KP, Vermeulen Windsant-van den Tweel AM, Hermens WA, Derijks HJ. Capillaire bloedafname voor het bepalen van clozapineconcentraties in psychiatrische patiënten: analytische validatie en patiëntervaringen. Nederlands Platform voor Farmaceutisch Onderzoek. 2025;10:a1797.
DOI
https://www.knmp.nl/resolveuid/079f29d886694b9695084724d3a201c1Open access

Reactie toevoegen