Therapeutisch gedoseerde laag-molecuulgewicht heparines bij patiënten met obesitas: doseren op basis van lichaamsgewicht zonder afkapgrens
- Rubriek: Oorspronkelijk artikel
- Identificatie: 2019;4:a1708
Kernpunten
- Voor de therapeutische toepassing van laag-molecuulgewicht heparines bij obese patiënten is het advies te doseren volgens het doseerschema van de SmPC-tekst zonder afkapgrens op basis van lichaamsgewicht.
- Toepassing van dit doseerschema laat geen verhoogd risico op bloedingen zien.
- Monitoring van de anti-Xa-activiteit wordt aanbevolen bij morbide obesitas, zodat bij supratherapeutische anti-Xa-spiegels de dosering eventueel kan worden verlaagd.
Abstract
Therapeutic use of low molecular weight heparins in obese patients: dosing based on body weight without cut-off limit
BACKGROUND
The correct dose of therapeutic low molecular weight heparins (LMWHs) in patients with a body mass index ≥ 30 kg/m2 is uncertain. Literature and guidelines are not clear and consistent about the correct dose.
DESIGN and METHODS
In this review, an overview of the literature on therapeutic use of LMWHs in this population is provided. Sixteen pharmacokinetic and pharmacodynamic or clinical studies were included.
RESULTS
Based on these results, obese patients should receive therapeutic doses of LMWHs, based on their total body weight without a dose cap as recommended in the Summary of Product Characteristics. In patients with morbid obesity, anti-Xa level monitoring and subsequently an adjusted dosage on the base of supratherapeutic anti-Xa levels is recommended.
Inleiding
De behandeling van een veneuze trombo-embolie (VTE) kan bestaan uit therapeutisch gedoseerde laag-molecuulgewicht heparines (LMWH). Mogelijke risicofactoren voor het ontwikkelen van een VTE zijn onder andere trombofiliefactoren, een gevorderde leeftijd en roken. Ook obesitas (body mass index [BMI] ≥ 30 kg/m2) geeft een verhoogd risico op het ontwikkelen van een VTE [1]. Volgens Stein et al. is het relatief risico op een diep veneuze trombose (DVT) en een longembolie voor patiënten met obesitas respectievelijk 2,50 (95%-betrouwbaarheidsinterval [95%-BI] = 2,49-2,51) en 2,21 (95%-BI = 2,20-2,23) in vergelijking met patiënten zonder obesitas [2]. De oorzaak voor het verhoogde risico komt voornamelijk door chronische inflammatie, verminderde fibrinolyse en klinische factoren als immobiliteit, hartfalen en veneuze stase [3].
De initiële behandeling van een VTE bestaat uit een LMWH gevolgd door een vitamine K-antagonist of direct werkende orale anticoagulantia al dan niet initieel behandeld met een LMWH. Een andere toepassing van LMWH’s is de behandeling van instabiele angina pectoris of een myocardinfarct zonder ST-elevatie [4].
De in Nederland gebruikte LMWH’s zijn nadroparine, dalteparine, enoxaparine en tinzaparine. Door verschillende depolymerisatietechnieken hebben de middelen een verschillend molecuulgewicht, farmacokinetiek en anticoagulerende werking met als gevolg daarvan verschillen in de geregistreerde doseerregimes [5,6]. De toediening is een- of tweemaal daags subcutaan. In tabel 1 is het gemiddelde molecuulgewicht en het doseerschema conform de Samenvatting van de Productkenmerken (SmPC-tekst) van nadroparine, enoxaparine, tinzaparine en dalteparine weergegeven voor de behandeling van VTE met daarbij een eventuele afkapgrens bij een bepaald aantal eenheden [6-10].
LMWH’s remmen voornamelijk stollingsfactor Xa. Met de bepaling van anti-Xa-activiteit kan men de plasmaconcentratie monitoren. Vier uur na toediening is de topspiegel meetbaar. De streefwaarden van de individuele LMWH’s worden weergegeven in tabel 1 [5]. Aan de hand van de anti-Xa-activiteit kan de dosering aangepast worden. Uit onderzoek is echter niet aangetoond dat er een daadwerkelijk verband is tussen de anti-Xa-activiteit en het ontstaan van bloedingen of een herhaalde VTE. Hierdoor wordt dit niet standaard bepaald bij patiënten. Het antitrombotisch beleid raadt bijvoorbeeld bij patiënten met een BMI ≥ 50 kg/m2 wel aan om tenminste eenmaal de anti-Xa-activiteit te bepalen om overdosering te voorkomen [11,12].
LMWH’s worden therapeutisch gedoseerd op basis van lichaamsgewicht. Aangezien LMWH’s hydrofiele verbindingen zijn – met een verdeling over voornamelijk het lichaamswater – is de keuze voor het juiste uitgangspunt voor de dosering (totaal lichaamsgewicht [TBW], ideaal lichaamsgewicht [IBW], aangepast lichaamsgewicht [ABW] of vetvrij lichaamsgewicht [LBW]) van belang bij patiënten met obesitas en een relatief groot lipofiel verdelingsvolume. Aangezien patiënten met obesitas een relatief groot volume vetweefsel hebben, kan dit leiden tot overdosering bij doseringen op basis van het TBW (tabel 2) [13,14].
Aanleidingen voor dit onderzoek zijn de toenemende prevalentie van obesitas in de algemene populatie, de vaststelling dat obesitas een risicofactor is voor VTE en de kinetische overwegingen voor het belang van het kiezen van het juiste uitgangspunt voor de dosering van LMWH’s bij obesitas [15].
Het doel van dit onderzoek is het geven van een doseeradvies van therapeutisch gedoseerde LMWH’s bij patiënten met een BMI vanaf 30 kg/m2 op basis van de literatuur.
Methoden
In Pubmed en Embase zijn Engelstalige artikelen met betrekking tot het doseeradvies van therapeutisch gedoseerde LMWH’s gezocht. De volgende zoektermen zijn gebruikt: low molecular weight heparin, lmwh, nadroparin, enoxaparin, dalteparin, tinzaparin, obesity, obese, overweight, heavy weight, excess body weight, adiposity, adipositas, adipose. Artikelen vielen af op basis van inclusieleeftijd < 18 jaar, gebruik van profylactische doseringen, overzichtsartikelen of casuïstische mededelingen.
Er is onderscheid gemaakt tussen onderzoeken waarin een directe vergelijking werd gemaakt tussen patiënten met obesitas in verschillende klassen of met een normaal lichaamsgewicht en onderzoeken waarin enkel patiënten met obesitas zijn geïncludeerd. Als maat voor effectiviteit is in de onderzoeken gezocht naar informatie over de incidentie van VTE of anti-Xa-activiteit. Materiaal voor de anti-Xa-activiteit werd afgenomen drie tot vijf uur na toediening van de LMWH. Als maat voor de veiligheid zijn de onderzoeken doorzocht op informatie over ernstige, klinisch relevante bloedingen. Ernstige, klinisch relevante bloedingen zijn gedefinieerd als fataal, een hemoglobinedaling leidend tot transfusie van rode bloedceleenheden of bloedingen in een kritisch orgaan of gebied. Overige bloedingen werden gekwalificeerd als niet-ernstige bloedingen.
Resultaten
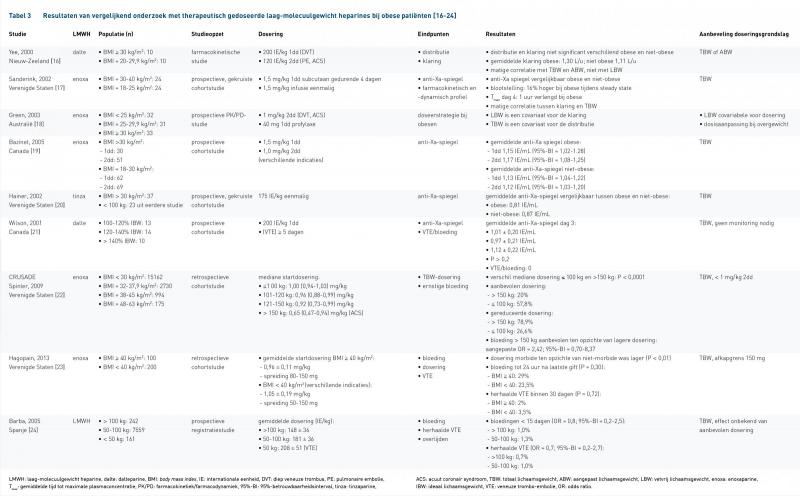
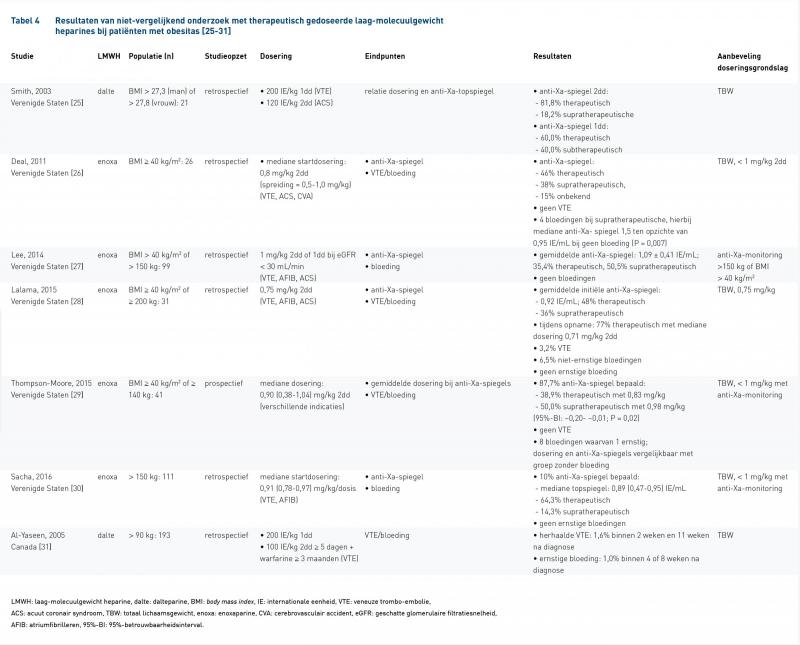
De gebruikte zoekstrategie leverde 434 artikelen op, waarvan zestien artikelen uiteindelijk voldeden aan de vooraf opgestelde criteria. Negen van de zestien artikelen maakten een directe vergelijking tussen patiënten met en zonder obesitas. Tabel 3 bevat de details van de geselecteerde onderzoeken [16-24]. In zeven artikelen werden enkel obese patiënten geïncludeerd (tabel 4) [25-31].
Van de negen vergelijkende artikelen beschreven er zes een onderzoek met een farmacokinetisch eindpunt of de anti-Xa-activiteit als surrogaatparameter [16 -21]. Deze artikelen concludeerden geen verschil tussen obese en niet obese patiënten in respectievelijk de hoogte van de anti-Xa-activiteit of de distributie en de klaring (tabel 3) [16,17,19-21].
In één van de vergelijkende onderzoeken van Green et al. werd gevonden dat LBW een covariaat is voor de klaring en TBW voor de distributie [18]. Vanuit het farmacodynamische model bleek dat er geen verschil was tussen obese en niet-obese patiënten en het ontstaan van kleine blauwe plekken, een mogelijke voorspeller voor het ontstaan van ernstige bloedingen. Met behulp van een dosissimulatie werd bepaald welke doseringsstrategie het risico op de kleine blauwe plekken verlaagd. De onderzoekers concludeerden alle patiënten te doseren met 1 mg/kg 3dd gebaseerd op LBW of patiënten onder 90 kg (> 50 jaar) en patiënten boven 120 kg (< 50 jaar) met 1 mg/kg 2dd gebaseerd op TBW, en de overige patiënten 1 mg/kg 3dd gebaseerd op LBW. De onderzoekers gaven aan dat het vaststellen van deze associatie niet direct betekent dat het LBW een juiste en bruikbare voorspeller is [18].
Vier van de negen vergelijkende onderzoeken gebruikten een klinisch eindpunt, namelijk de VTE-incidentie of het ontstaan van ernstige, klinisch relevante bloedingen [21-24]. Deze onderzoeken lieten geen verschil zien in het aantal bloedingen of de VTE-incidentie tussen obese en niet obese patiënten [21-24]. In drie van de vier studies werden obese patiënten met een gereduceerde dosering behandeld. Deze behandeling leidde niet tot een verschil in VTE- en bloedingsincidentie tussen obese en niet obese patiënten. Deze studies raadden aan obese patiënten met een gereduceerde dosis te behandelen [22-24].
Van de zeven niet vergelijkende artikelen beschreven zes onderzoeken de effectiviteit aan de hand van de anti-Xa-activiteit [25-30]. Zes onderzoeken keken naar de klinische eindpunten niet-ernstige en ernstige bloedingen en VTE-incidentie (tabel 4) [26-31]. Alle patiënten in de onderzoeken werden gedoseerd op basis van TBW. Vijf onderzoeken werden uitgevoerd met morbide obesitas-patiënten (BMI > 40 kg/m2), die allemaal aangaven te doseren met een gereduceerde dosis en/of te doseren op geleide van de anti-Xa-activiteit. Dit werd gebaseerd op het relatief vaak voorkomen van supratherapeutische anti-Xa-spiegels, wat kan leiden tot een verhoogd bloedingsrisico [26-30].
Beschouwing
Dit literatuuronderzoek is opgesteld om een doseeradvies te kunnen geven voor therapeutisch gedoseerde LMWH’s bij patiënten met obesitas. Met behulp van de zoekstrategie zijn in totaal negen vergelijkende en zeven niet-vergelijkende artikelen geïncludeerd. Allen gebruikten het TBW als grondslag voor de dosering van de LMWH. De vergelijkende onderzoeken vonden overeenkomstige resultaten tussen obese en niet-obese patiënten. Op basis van deze resultaten raden vijf onderzoeken aan om obese patiënten te doseren met de aanbevolen dosering volgens de SmPC-tekst zonder afkapgrens op basis van lichaamsgewicht. Vanwege voornamelijk de angst voor bloedingen werd in drie studies aangeraden gereduceerd te doseren. Deze benadering leidde niet tot een verschil in VTE- en bloedingsincidentie tussen obese en niet-obese patiënten.
De niet-vergelijkende onderzoeken deden voornamelijk onderzoek met morbide obesitas-patiënten. De onderzoekers adviseerden deze patiëntenpopulatie gereduceerd of met afkapgrens te doseren en/of de anti-Xa-activiteit te bepalen. Deze aanbevelingen werden gedaan op basis van gemeten supratherapeutische anti-Xa-spiegels, welke geassocieerd zouden kunnen worden met een verhoogd risico op bloedingen [32]. Door het retrospectieve karakter van vrijwel alle onderzoeken werd niet in alle onderzoeken standaard de anti-Xa-activiteit bepaald. Door het ontbreken van een controlegroep is de uitkomst van de onderzoeken op de anti-Xa-activiteit en farmacokinetische parameters bij een normaal lichaamsgewicht onbekend. De niet-vergelijkende onderzoeken laten zien dat er mogelijk een indicatie bestaat om de patiënt met morbide obesitas te monitoren en de dosering zo nodig te reduceren om zo het risico op bloedingen te verlagen.
De populatiegrootte binnen de onderzoeken varieerde sterk, van 10 tot 3899 patiënten met obesitas of een gewicht > 100 kg. Bij een kleine populatiegrootte kan een statistisch verschil in uitkomstmaten met een lage incidentie, zoals een herhaalde VTE, tussen gewichtsklassen niet aangetoond worden.
Een beperking van dit literatuuronderzoek is het veelvuldig gebruik van de uitkomstmaat anti-Xa-activiteit. Hiervan is niet aangetoond dat deze daadwerkelijk gecorreleerd is met het ontstaan van bloedingen en een herhaalde VTE [12].
Op basis van dit literatuuronderzoek adviseren wij dat LMWH’s bij patiënten met obesitas bij voorkeur worden gedoseerd conform SmPC-tekst, gebruikmakend van het TBW zonder hierbij een afkapgrens op basis van het lichaamsgewicht te hanteren. Enkele onderzoeken behandelen met een gereduceerde dosering vanwege de angst voor bloedingen. De onderzoeken zonder gereduceerde dosering laten echter geen verhoogd risico op bloedingen zien. Bij patiënten met morbide obesitas wordt geadviseerd aanvullend de anti-Xa-activiteit te monitoren en in geval van supratherapeutische spiegels zo nodig de dosering te verlagen. Opvallend is dat geen van de studies is uitgevoerd met het in Nederland veel gebruikte nadroparine. Meer onderzoek naar het gebruik van nadroparine bij de obese patiënt is gewenst.
Verantwoording
Geen belangenverstrengeling gemeld.
Literatuur
1. NHG-Standaard Diepe veneuze trombose en longembolie. [internet] Utrecht: Nederlands Huisartsen Genootschap; 2015 [ geraadpleegd 2017 april]. https://www.nhg.org/standaarden/volledig/nhg-standaard-diepe-veneuze-trombose-en-longembolie#idp502368.
2. Stein PD, Beemath A, Olson RE. Obesity as a risk factor in venous thromboembolism. The American Journal of Medicine. 2005 sep; 118(9):978-80.
3. Lentz SR. Thrombosis in the setting of obesity or inflammatory bowel disease. Blood. 2016 nov; 128(20):2388-2394.
4. Hirsh J, Raschke R. Heparin and Low-Molecular-Weight Heparin: the seventh ACCP conference on antithrombotic and thrombolytic therapy. Chest. 2004 sep; 126(3):188S-203S.
5. Garcia DA, Baglin TP, Weitz JI, Samama MM. Parenteral anticoagulants: Antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012; 141(2):e24S-e43S.
6. Weitz JI. Low molecular weight heparins. The New England Journal of Medicine. 1997;338:688-698.
7. Samenvatting van de productkenmerken Fraxiparine [internet]. Utrecht: College ter Beoordeling van Geneesmiddelen; 2016 dec 16 [geraadpleegd 2017 juli]. https://db.cbg-meb.nl/IB-teksten/h11876.pdf.
8. Samenvatting van de productkenmerken Clexane [internet]. Utrecht: College ter Beoordeling van Geneesmiddelen; 2017 maart 9 [geraadpleegd 2017 juli]. https://www.geneesmiddeleninformatiebank.nl/smpc/h121190_smpc.pdf.
9. Samenvatting van de productkenmerken Innohep [internet]. Utrecht: College ter Beoordeling van Geneesmiddelen; 2016 sep 28 [geraadpleegd 2017 juli]. https://db.cbg-meb.nl/IB-teksten/h20819.pdf.
10. Samenvatting van de productkenmerken Fragmin [internet]. Utrecht: College ter Beoordeling van Geneesmiddelen; 2015 maart 11 [geraadpleegd 2017 juli]. https://db.cbg-meb.nl/IB-teksten/h21896.pdf.
11. Nederlandse Internisten Vereniging. Richtlijn antitrombotisch beleid. Federatie Medisch Specialisten. 2016.
12. Egan G, Ensom MHH. Measuring Anti-Factor Xa Activity to Monitor Low-Molecular-Weight Heparin in Obesity: A Critical Review. The Canadian Journal of Hospital Pharmacy. 2015; 68(1):33-47.
13. Ihaddadene R, Carrier M. The use of anticoagulants for the treatment and prevention of venous thromboembolism in obese patients: implications for safety. Expert Opinion on Drug Safety. 2016;15:65-74.
14. Green B, Duffull SB. Size Descriptors & Drug Dosing. British Journal of Clinical Pharmacology. 2009; 58(2):119-133.
15. Lengte en gewicht van personen, ondergewicht en overgewicht; vanaf 1981. [internet]. Den Haag: Centraal Bureau voor de Statistiek; 2016 april 5 [geraadpleegd 2017 mei]. http://statline.cbs.nl/Statweb/publication/?DM=SLNL&PA=81565ned&D1=0-4&D2=a&D3=0-1%2c5&D4=0&D5=0%2c10%2c20%2c30%2c33-34&VW=T.
16. Yee JYV, Duffull SB. The effect of body weight on dalteparin pharmokinetics. European Journal of Clinical Pharmacology. 2000; 56:293-297.
17. Sanderink G, Le Liboux A, Jariwala N, Harding N, Ozoux M, Shukla U, et al. The pharmacokinetics and pharmacodynamics of enoxaparin in obese volunteers. Clinical Pharmacology & Therapeutics. 2002; 72(3):308-318.
18. Green B, Dufful SB. Development of a dosing strategy for enoxaparin in obese patients. British Journal of Clinical Pharmacology. 2003; 56:96-103.
19. Bazinet A, Almanric K, Brunet C, Turcotte I, Martineau J, Caron S, et al. Dosage of enoxaparin among obese and renal impairment patients. Thrombosis research. 2005; 116:41-50
20. Hainer JW, Barrett JS, Assaid CA, Fossler MJ, Cox DS, Leathers T, et al. Dosing in Heavy-weight/Obese patients with the LMWH, Tinzaparin: A Pharmacodynamic Study. Thrombosis and Haemostasis. 2002; 87:817-23.
21. Wilson SJ, Wilbur K, Burton E, Anderson DR. Effect of Patient Weight on the Anticoagulant Response to Adjusted Therapeutic Dosage of Low-Molecular-Weight Heparin for the Treatment of Venous Thromboembolism. Haemostasis. 2001; 31: 42-48.
22. Spinler SA, Ou F, Roe MT, Gibler WB, Ohman EM, Pollack CV, et al. Weight-Based Dosing of Enoxaparin in Obese Patients with Non-ST-Segment Elevation Acute Coronary Syndromes: Results from the CRUSADE Initiative. Pharmacotherapy. 2009; 29(6):631-638.
23. Hagopian JC, Riney JN, Hollands JM, Deal EN. Assessment of Bleeding Events Associated With Short-Duration Therapeutic Enoxaparin Use in the Morbidly Obese. Annals of Pharmacotherapy. 2013; 47(12):1641-1648.
24. Barba R, Marco J, Martin-Alvarez H, Rondon P, Ferdandez-Capitan C, Garcia-Bragado F, et al. The influence of extreme body weight on clinical outcome of patients with venous thromboembolism: findings from a prospective registry (RIETE). Journal of Thrombosis and Haemostasis. 2005; 3:856-62.
25. Smith J, Canton M. Weight-based administration of dalteparin in obese patients. American Journal of Health-System Pharmacists. 2003 april;60:683-7.
26. Deal EN, Hollands JM, Riney JN, Skrupky LP, Smith JR, Reichley RM. Evaluation of therapeutic anticoagulation with enoxaparin and associated anti-Xa monitoring in patients with morbid obesity: a case series. Journal of Thrombosis and Thrombolysis. 2011; 32:188-194.
27. Lee YR, Vega JA, Duong HQ, Ballew A. Monitoring Enoxaparin with Antifactor Xa Levels in Obese Patients. Pharmacotherapy. 2015; 35(11): 1007-1015.
28. Lalama JT, Feeney ME, Vandiver JW, Beavers KD, Walter LN, McClintic JR. Assessing an enoxaparin dosing protocol in morbidly obese patients. Journal of Thrombosis and Thrombolysis. 2015; 39:516-521.
29. Thompson-Moore NR, Wanat MA, Putney DR, Liebl PHN, Chandler WL, Muntz JE. Evaluation and Pharmacokinetics of Treatment Dose Enoxaparin in Hospitalized Patients With Morbid Obesity. Clinical and Applied Thrombosis/Hemostasis. 2015; 21(6):513-520.
30. Sacha GL, Greenlee KM, Ketz JM. The use of anti-factor Xa monitoring in a selection of patients receiving enoxaparin at a large academic medical center. Journal of Thrombosis and Thrombolysis. 2016; 42:479-485.
31. Al-Yaseen E, Wells PS, Anderson J, Martin J, Kovacs MJ. The safety of dosing dalteparin based on actual body weight for the treatment of acute venous thromboembolism in obese patients. Journal of Thrombosis and Haemostasis 2005; 3: 100-102.
32. van Ojik AL, Hemmelder M, Hoogendoorn M, Folkeringa R, Smit R, Derijks HJ, et al. Anti-Xa activity of therapeutic nadroparin in patients with renal impairment treated according to the Dutch Federation of Nephrology guideline: Comparison with standard dosing in patients with normal renal function. Pharmaceutisch Weekblad 2016; 151(46):19-22.
Referentie
Citeer als: De Vries GT, van Ojik AL, Hoogendoorn M, van Roon EN. Therapeutisch gedoseerde laag-molecuulgewicht heparines bij patiënten met obesitas: doseren op basis van lichaamsgewicht zonder afkapgrens. Nederlands Platform voor Farmaceutisch Onderzoek. 2019;4:a1708.
DOI
https://www.knmp.nl/resolveuid/e93f1e5718464e1cb26ca12ef25c8269Open access



Reactie toevoegen