Richtlijnadherentie bij het voorschrijven van direct werkende orale anticoagulantia
- Rubriek: Oorspronkelijk artikel
- Identificatie: 2017;2:a1640
Abstract
Guideline adherence with regard to direct acting oral anticoagulants use
OBJECTIVE
To determine guideline adherence regarding prescribing direct acting oral anticoagulants (DOACs) in daily clinical practice, distinguishing clinical and outpatient cardiology and orthopaedy patients.
DESIGN
Observational retrospective cross-sectional study.
METHODS
Four guidelines for prescribing DOACs were summarized. Medical records were used to identify patients who received rivaroxaban, dabigatran or apixaban. Baseline characteristics and adherence to the guidelines regarding interactions, CHA2DS2-VASc, HAS-BLED, dosage, renal function etc. were compared between clinical and outpatient cardiology and orthopaedy groups.
RESULTS
100 patients were included in all three groups. In four cases an interaction with possible clinical implications was found. Among almost half of the patients the CHA2DS2-VASc score was not registered. The HAS-BLED score was only determined for a handful of patients. Overtreatment was found in 3% of clinical cardiology patients and 7% of cardiology outpatients. Complications during VKA use prompted a switch to DOACs in only few cases. In 32% of orthopaedy patients and 41% of cardiology outpatients the renal function measurement was older than 60 days; in three cases the renal function was unknown. One patient with a prior cerebral haemorrhage received a DOAC without consent from a neurologist. 76% of patients in the outpatient group and 91% in the clinical cardiology group were prescribed the appropriate dose. A lower dose than appropriate was more common than a higher dose.
CONCLUSION
In general adherence to guidelines is good, but there is room for improvement. Verifying the absence of interactions, checking renal function and offering help with appropriate dosing can be performed by the hospital pharmacy. A way to improve determination and recording of CHA2DS2-VASc and HAS-BLED scores needs to be determined.
Inleiding
Sinds direct werkende orale anticoagulantia (DOAC’s) in 2008 op de markt zijn gekomen is het gebruik van deze middelen fors gestegen [1]. Onder DOAC’s vallen apixaban, edoxaban, rivaroxaban (directe factor Xa-remmers) en dabigatran (directe trombineremmer).
DOAC’s zijn geregistreerd voor een beperkt aantal indicaties. Dabigatran, apixaban en rivaroxaban als profylaxe voor veneuze trombo-embolische aandoeningen na een heup- of knievervangende operatie, ter preventie van een cerebrovasculair incident (CVA) bij non-valvulair atriumfibrilleren (nvAF) en als behandeling en preventie van diep-veneuze trombose (DVT) en behandeling van pulmonale embolie (PE). Rivaroxaban is tevens geregistreerd voor de preventie van atherotrombotische complicaties na een acuut coronair syndroom (ACS) in combinatie met acetylsalicylzuur. Edoxaban is alleen geregistreerd ter preventie van een CVA en systemische embolie bij nvAF en als behandeling en preventie van DVT en PE [2-5].
DOAC’s zijn op de markt gebracht ter vervanging van de vitamine K-antagonisten (VKA’s), waarbij het grootste verschil is dat de dosering niet op geleide van de international normalized ratio (INR) wordt gedaan. De patiënt staat niet onder controle bij de trombosedienst, waardoor hij meer vrijheid en gebruiksgemak ervaart. Een nadeel van DOAC’s is het risico op bloedingen, net als bij VKA’s. Voor veel VKA’s bestaat een antidotum om ernstige bloedingen te couperen, maar niet voor elke DOAC is een antidotum beschikbaar. Alleen dabigatran heeft een geregistreerd antidotum: idarucizumab [3].
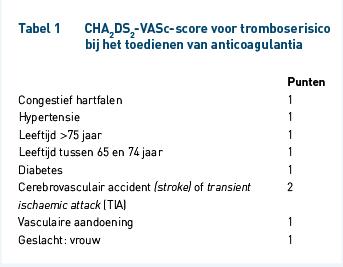
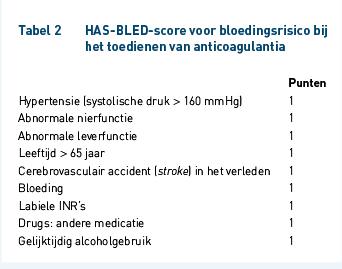
Om het risico op overdosering en bloedingen te beperken zijn er strenge voorwaarden gesteld aan het voorschrijven van DOAC’s. Ten eerste moet vooraf het tromboserisico worden bepaald met de CHA2DS2-VASc-score (tabel 1). Op basis van deze score wordt bepaald of er een indicatie voor een DOAC is. Patiënten met een CHA2DS2-VASc-score van 0 komen niet in aanmerking voor anticoagulantia, omdat het risico op een bloeding bij het gebruik van anticoagulantia zwaarder weegt dan het risico op trombose. Daarbij moet het risico op bloedingen worden ingeschat met behulp van de HAS-BLED-score (tabel 2). Bij een te hoog risico moet de dosering aangepast worden. Ten tweede moet eerder VKA-gebruik nagekeken worden. Ten derde moet de nierfunctie vooraf worden gecontroleerd en indien nodig moet de dosering hierop aangepast worden. Ten slotte moet worden gelet op de comedicatie; een aantal geneesmiddelen geeft een absolute of relatieve contra-indicatie.
Aangezien DOAC’s nog relatief kort op de markt zijn en fabrikanten de indruk geven dat het gebruik van deze middelen veiliger is dan de VKA’s zijn artsen minder alert op de relevante bloedingsrisico’s en beseffen zij vaak niet dat aan het gebruik strenge voorwaarden worden gesteld [6].
Tot op heden zijn er weinig studies gedaan naar de mate waarin wordt voldaan aan alle voorwaarden voor het voorschrijven van DOAC’s. Verschillende studies beschrijven over- en onderbehandeling op basis van de CHA2DS2-VASc- en HAS-BLED-score, maar keken niet naar de overige voorwaarden [7-9]. In twee studies is wel onderzoek gedaan naar over- en onderdosering op basis van de nierfunctie, contra-indicaties en interacties met overige medicaties [10,11]. Daarnaast zijn nog geen gegevens beschikbaar over de praktijk in Nederland.
In deze uitgebreide studie is gekeken in hoeverre aan alle gestelde voorwaarden wordt voldaan bij het voorschrijven van DOAC’s in de Nederlandse praktijk. Daarbij is gekeken of verbetering mogelijk is en op welke manier deze verbeteringen geïmplementeerd kunnen worden in de dagelijkse praktijk, zodat het veilig voorschrijven van deze risicovolle middelen gewaarborgd blijft.
Methoden
Studieopzet en populatie
Deze observationele retrospectieve dwarsdoorsnedestudie is uitgevoerd in het Ziekenhuis Tjongerschans te Heerenveen. We selecteerden patiënten die in de periode van oktober 2014 tot en met november 2015 rivaroxaban, apixaban of dabigatran nieuw voorgeschreven kregen of na een jaar of meer staken opnieuw zijn gestart. Edoxaban is in de periode van oktober 2014 tot en met november 2015 niet voorgeschreven in dit ziekenhuis en is daarom niet meegenomen in deze studie. De onderzoekspopulatie is opgedeeld in drie groepen op basis van het behandelend specialisme en de klinische status van de patiënt: patiënten die een DOAC voorgeschreven kregen op de afdeling orthopedie, patiënten die een DOAC voorgeschreven kregen op de polikliniek cardiologie en patiënten die een DOAC voorgeschreven kregen door een cardioloog tijdens een klinische opname. Om een goede dwarsdoorsnede neer te zetten en tot uitspraken te kunnen komen zijn in alle drie de groepen honderd patiënten geïncludeerd.
Voorwaarden
Voor de voorwaarden die worden gesteld aan het voorschrijven van DOAC’s is gekeken naar de SmPC-teksten van de vier middelen, het “Regionaal document Non-VKA orale anticoagolantia (NOAC)” van het Nijmeegs Expertisecentrum voor Complexe Farmacotherapie (NECF), het “Protocol nieuwe orale antigoaculantia (NOAC)” van ziekenhuis Tjongerschans en de richtlijnen van de European Society of Cardiology (ESC) [2-4,12-14]. Deze richtlijnen zijn samengevoegd waarbij de strengste eisen als geldend zijn beschouwd. In deze studie is gekeken naar de volgende voorwaarden: CHA2DS2-VASc- en HAS-BLED-score, dosering, eerder VKA-gebruik, complicaties bij VKA-gebruik, nierfunctie, relevante medische voorgeschiedenis (herseninfarct, acute fase ACS, enz.) en overig (leeftijd, zwangerschap en borstvoeding). Wanneer de CHA2DS2-VASc-score niet was vastgelegd in het elektronisch patiëntendossier (EPD) hebben de onderzoekers bepaald of deze groter of gelijk was aan 1. Op deze manier kon worden vastgesteld of er een indicatie was voor een DOAC.
Voor de dosering van dabigatran, rivaroxaban en apixaban is uitgegaan van de NECF-richtlijn en de SmPC-teksten [2-4,13]. Er wordt gesproken over overdosering wanneer de gegeven dosering hoger is dan de volgens de richtlijn geïndiceerde dosering. Er wordt gesproken over onderdosering wanneer de gegeven dosering lager is dan de volgens de richtlijn geïndiceerde dosering.
Gegevensverzameling en analyse
Alle patiënten die in de periode oktober 2014 tot en met november 2015 een DOAC hebben gebruikt zijn geselecteerd met de rapportfunctie in het EPD Chipsoft HiX. De informatie die noodzakelijk was om te bepalen of aan de gestelde voorwaarden is voldaan op het moment van voorschrijven werd uit het EPD gehaald. Gegevensanalyse vond plaats met MS Excel.
Resultaten
Patiëntkarakteristieken
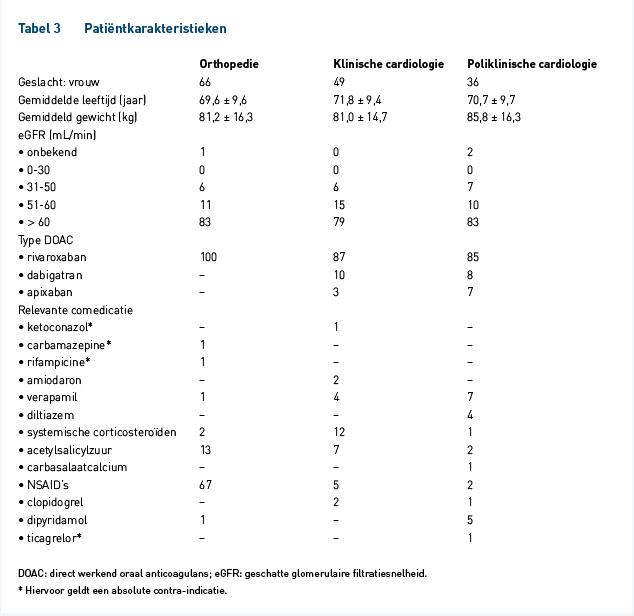
De patiëntkarakteristieken en relevante comedicatie zijn weergegeven in tabel 3. De gemiddelde leeftijd binnen de cardiologiepopulatie (klinisch 71,8 en poliklinisch 70,7 jaar) lag iets hoger dan in de orthopediepopulatie (69,6 jaar), maar dit was niet significant. De orthopediegroep bestond voor het grootste deel uit vrouwen (66%), terwijl de cardiologiegroep (klinisch 51% en poliklinisch 64%) voornamelijk uit mannen bestond. Het grootste deel van de populatie had een nierfunctie hoger dan 60 mL/min (>80%) en er waren geen patiënten met een nierfunctie lager dan 30 mL/min. Binnen de orthopediepopulatie werden voornamelijk NSAID’s als comedicatie gebruikt (67%). Binnen de klinische cardiologie waren dit voornamelijk systemische corticosteroïden (12%). In de totale populatie kwam het in totaal vier keer voor dat er medicatie werd gebruikt waar een absolute contra-indicatie voor bestaat: ketoconazol, carbamazepine, rifampicine en ticagrelor.
CHA2DS2-VASc en HAS-BLED
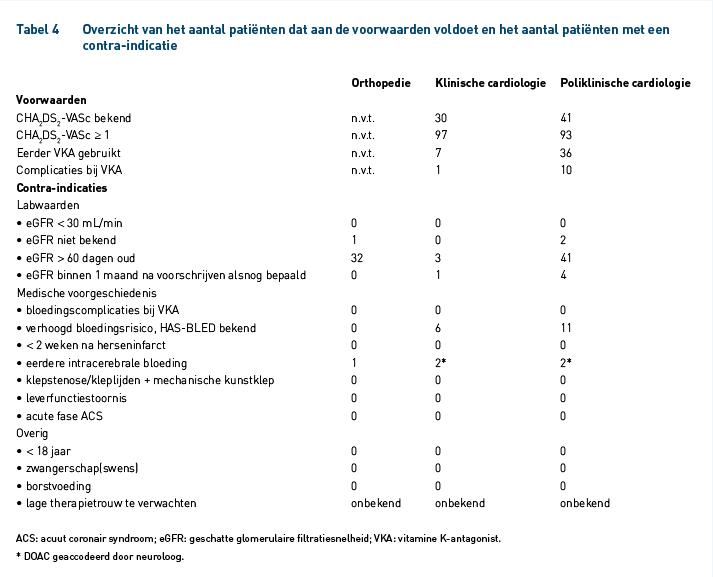
In tabel 4 is per afdeling weergegeven voor hoeveel patiënten de CHA2DS2-VASc-score op het moment van voorschrijven was bepaald en vastgelegd in het patiëntdossier. Deze score is alleen van belang binnen de cardiologie. Binnen de klinische en poliklinische cardiologie werd dit in minder dan de helft van de gevallen gedaan. Na het achteraf bepalen van de CHA2DS2-VASc-score bleek bij 97% van de patiënten binnen de klinische cardiologie de score ≥ 1 te zijn, wat betekent dat deze patiënten geïndiceerd zijn voor een DOAC. Binnen de poliklinische cardiologie bleek dit percentage lager te zijn: 93%. Dit betekent dat het percentage patiënten dat ten onrechte een DOAC kreeg voorgeschreven respectievelijk 7 en 3% was. Dit percentage overbehandeling ligt in dezelfde orde als het door Belen e.a. gevonden percentage van 6,8 [11]. Eerdere studies vonden een hoger percentage overbehandeling [7-9].
Het aantal patiënten van wie de HAS-BLED-score was bepaald, was zeer laag. Bij orthopedie was in geen enkel geval deze score bepaald en bij klinische en poliklinische cardiologie in respectievelijk 6 en 11% van de gevallen (tabel 4). In de literatuur wordt de HAS-BLED-score in een meerderheid van de gevallen gebruikt om het bloedingsrisico te bepalen. Deze score is gevalideerd in meerdere studies en blijkt het bloedingsrisico beter te voorspellen dan andere oude en nieuwe scores en het gebruik van deze score wordt dan ook aangeraden [16-18].
Eerder VKA-gebruik
Het percentage patiënten dat eerder een VKA heeft gebruikt was groter binnen de poliklinische cardiologie dan de klinische cardiologie, respectievelijk 36 en 7%. Complicaties bij het VKA-gebruik was in de minderheid van de gevallen de reden om over te stappen op een DOAC. Bij de klinische cardiologiepatiënten was 1 van de 7 overgestapt om deze reden en bij de poliklinische patiënten ging het om 10 van de 36 patiënten (tabel 4).
Nierfunctie
We vonden geen patiënten met een nierfunctie onder de 30 mL/min, wat geldt als een absolute contra-indicatie. Voor drie patiënten was de nierfunctie niet bekend. Aangezien het ging om patiënten ging met een relatief hoge leeftijd brengt dit risico’s met zich mee. Wanneer de nierfunctie van deze patiënten onder de 50 mL/min blijkt te zijn is er een grote kans op overdosering en bloedingen. Voorschrijvers moeten erop worden gewezen dat de nierfunctie bekend moet zijn voor ze deze middelen voorschrijven. Bij orthopedie en poliklinische cardiologie was bij respectievelijk 32 en 41% van de patiënten de nierfunctiewaarde ouder dan 60 dagen. Binnen de ziekenhuisfarmacie wordt dit gezien als te oud en zou een nieuwe bepaling moeten plaatsvinden. Specialisten in het ziekenhuis hanteren een grens van 90 dagen. Wanneer deze grens werd gehanteerd was binnen de poliklinische cardiologie en orthopedie respectievelijk 31 en 10% te oud. Voor de poliklinische cardiologie bleef dit aantal nog steeds hoog. In vier gevallen bleek de nierfunctie binnen een maand na voorschrijven opnieuw te zijn bepaald (tabel 4).
Dosering
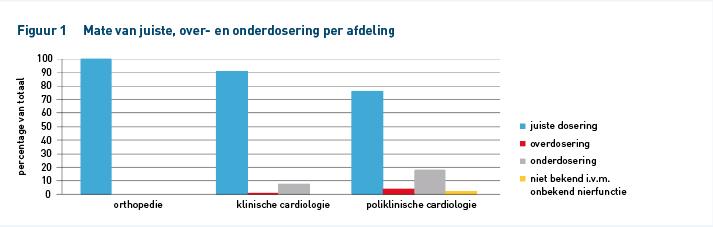
In figuur 1 is per afdeling weergegeven in hoeveel gevallen er sprake is van een juiste, onder- of overdosering. De patiënten binnen orthopedie kregen allemaal de juiste dosering. Binnen de poliklinische cardiologie werd in 76 gevallen de goede dosering gegeven, het aantal patiënten met een te hoge en te lage dosering was respectievelijk 4 en 18. In 2 gevallen was de nierfunctie niet bekend en kan dus niet met zekerheid gezegd worden of de gegeven dosering juist was. Binnen de klinische cardiologie werd bij 91% de juiste dosering voorgeschreven, het aantal patiënten met een te hoge en te lage dosering was respectievelijk 1 en 8.
Overige contra-indicaties
Zoals weergegeven in tabel 4 is in vijf gevallen gevonden dat een patiënt eerder een intracerebrale bloeding heeft doorgemaakt. Binnen de cardiologie waren er vier patiënten met een eerdere hersenbloeding: twee klinisch en twee poliklinisch. In al deze gevallen is akkoord gegeven door de neuroloog voor gebruik van een DOAC. Bij de patiënt die geïncludeerd was in de orthopediegroep is geen overleg geweest met de neuroloog.
Interacties met comedicatie
Een van de voordelen van de DOAC’s is dat ze minder interacties geven met comedicatie, maar er zijn nog steeds relevante interacties waar voorschrijvers rekening mee moeten houden. Veel geneesmiddelen hebben invloed op de farmacokinetiek van de DOAC’s. In deze studie zijn vooral milde interacties gevonden die geen klinische gevolgen hebben. Over het algemeen hadden de relevante interacties een verhoogd bloedingsrisico tot gevolg. Dit was met name het geval binnen de orthopedie, hier werd in een meerderheid van de gevallen rivaroxaban in combinatie met een NSAID voorgeschreven. Kreutz e.a. hebben aangetoond dat het risico op bloedingen bij deze patiënten verhoogd is, maar dat de voordelen van het gebruik van rivaroxaban nog steeds opwegen tegen de nadelen [15]. De behandelend arts moet bedacht zijn op dit verhoogd risico op bloedingen, maar er hoeft geen actie op ondernomen te worden.
In deze populatie is in vier gevallen een interactie gevonden met een geneesmiddel waar een absolute contra-indicatie voor geldt. De interactie ketoconazol met dabigatran werd gevonden binnen de klinische cardiologie. Ketoconazol zorgt voor een toename in plasmaconcentratie van dabigatran, wat ernstige bloedingen tot gevolg kan hebben. De ketoconazol had in dit geval gestopt moeten worden. Binnen de orthopedie werden twee relevante interacties gevonden: rivaroxaban met carbamazepine en rivaroxaban met rifampicine. In beide gevallen zorgt dit voor een afname van de plasmaconcentratie van rivaroxaban, wat de kans op een trombo-embolie vergroot. De rifampicine werd na twee dagen gestopt. Aangezien het omzetten van anti-epileptica vaak voor problemen zorgt had in het geval van de interactie van carbamazepine met rivaroxaban beter gekozen kunnen worden voor een ander anticoagulans. Binnen de poliklinische cardiologie werd de interactie tussen ticagrelor en rivaroxaban gevonden, wat zorgt voor een verhoogde plasmaconcentratie van rivaroxaban. Bij deze patiënt zal dit leiden tot een verhoogd bloedingsrisico.
Beschouwing
Dit is het eerste onderzoek naar de opvolging van de richtlijnen op het gebied van het voorschrijven van DOAC’s in Nederland. De zwakke kant van dit onderzoek is dat het binnen één ziekenhuis is uitgevoerd. Daarnaast is geen gebruik gemaakt van een uitgebreide statistische methode. Tegelijkertijd gaat het wel om een praktisch onderzoek dat zonder ingewikkelde statistiek de gang van zaken rondom het voorschijven van DOAC’s weergeeft. Dit is ook de reden dat we geen harde uitkomstmaten hebben gebruikt.
Het protocol voor het voorschrijven van DOAC’s wordt onvoldoende nageleefd. Hoewel de betrokken orthopeden en cardiologen wel het belang van het protocol inzien en het eens zijn met de gestelde richtlijnen is dit in de praktijk niet terug te zien. Zo wordt de CHA2DS2-VASc-score veelal niet bepaald en vastgelegd in het cardiologisch patiëntendossier. Ook de HAS-BLED-score is slechts voor een klein aantal patiënten bepaald. In de gevonden literatuur wordt de HAS-BLED-score echter wel in een meerderheid van de gevallen gebruikt om het bloedingsrisico te bepalen [16-18]. Verder zagen we dat richtlijnadherentie, rekening houdend met eerder VKA-gebruik, laag is. We vonden geen (inter)nationale literatuur waarin dit onderwerp is onderzocht. Inmiddels is een aantal richtlijnen voor het inzetten van DOAC’s aangepast waarbij eerder gebruik van VKA niet als voorwaarde geldt. Tot slot valt op dat zowel bij orthopedie (31%) als bij cardiologie (10%) geen of een te oude bepaling van de nierfunctie is. Ook hier zijn geen (inter)nationale studies gevonden waarin dit onderwerp is onderzocht.
Ondanks dat zowel orthopeden als cardiologen het belang inzien van de afgesproken richtlijnen, wordt niet conform de richtlijn gehandeld. De reden is niet onderzocht, maar mogelijke oorzaken kunnen zijn: het niet goed op de hoogte zijn van de richtlijnen, de routing binnen het ziekenhuis, de manier van vastleggen van scores en onderlinge communicatie tussen specialisten.
Conclusie en aanbevelingen
De mate waarin aan de richtlijnen wordt voldaan verschilt per afdeling. Om tot een hogere richtlijnadherentie te komen is het is belangrijk om helder te krijgen wat de reden is van de gevonden afwijking tussen de afgesproken richtlijn en de praktijk. Naast deze algemene conclusie is tijdens het onderzoek een aantal punten opgevallen waar direct aandacht aan kan worden besteed.
Op het gebied van interacties, nierfunctiebepaling en het voorschrijven van de juiste dosering ligt een taak voor de apotheker. Door middel van medicatiebewaking op maat, kan de veiligheid verbeterd worden bij deze risicovolle middelen. Een medisch-farmaceutische beslisregel kan uitkomst bieden bij de klinische patiënten.
De medicatiebewaking bij de poliklinische patiënten is een uitdaging, aangezien bij deze patiënten geen medicatiebewaking vanuit het ziekenhuis plaatsvindt. De introductie van een apotheekpoli waar patiënten kunnen langskomen voor extra controle en informatie nadat ze poliklinisch een DOAC voorgeschreven hebben gekregen, kan een oplossing bieden. Momenteel is een pilot van een zogeheten DOAC-poli gestart in Ziekenhuis Tjongerschans.
Daarnaast moet in samenwerking met de specialisten in het ziekenhuis worden gekeken hoe het bepalen en vastleggen van de CHA2DS2-VASc- en HAS-BLED-score verbeterd kan worden. Het bepalen van deze laatste score zou moeten worden opgenomen in het protocol en handelswijze van de orthopeden en cardiologen zodat zij ook op een gevalideerde wijze het bloedingsrisico kunnen bepalen. Tot slot zou tijdens de preoperatieve screening, waar bijna alle orthopedie patiënten langskomen, actief gevraagd kunnen worden naar een eerdere hersenbloeding.
Verantwoording
Geen belangenverstrengeling gemeld.
Literatuur
1. Stichting Farmaceutische Kengetallen. Verdubbeling van gebruik nieuwe antistollingsmiddelen. Pharm Weekbl. 2016;151(14):11.
2. Bayer BV. Summary of product characteristics: Xarelto. Mei 2016.
3. Boehringer Ingelheim BV. Summary of product characteristics: Pradaxa. Mei 2016.
4. Bristol-Myers Squibb BV. Summary of product characteristics: Eliquis. Mei 2016.
5. Daiichi Sankyo Nederland BV. Summary of product characteristics: Lixiana. Mei 2016.
6. Hanemaaijer S, Sodihardjo F, Horikx A, et al. Trends in antithrombotic drug use and adherence to non-vitamin K oral anticoagulants in the Netherlands. Int J Clin Pharm. 2015;37(6):1128-35.
7. Brandes A, Overgaard M, Plauborg L, et al. Guideline adherence of antithrombotic treatment initiated by general practitioners in patients with nonvalvular atrial fibrillation: a Danish survey. Clin Cardiol. 2013;36(7):427-32.
8. Mochalina N, Joud A, Carlsson M, et al. Antithrombotic therapy in patients with non-valvular atrial fibrillation in Southern Sweden: A population-based cohort study. Thromb Res. 2016 Apr;140:94-9.
9. Wong CX, Lee SW, Gan SW, et al. Underuse and overuse of anticoagulation for atrial fibrillation: A study in indigenous and non-indigenous Australians. Int J Cardiol. 2015 Jul 15;191:20-4.
10. Kilickiran Avci B, Vatan B, Tok OO, et al. The trends in utilizing nonvitamin K antagonist oral anticoagulants in patients with nonvalvular atrial fibrillation: A real-life experience. Clin Appl Thromb Hemost. 2016 Nov;22(8):785-791.
11. Belen E, Canbolat IP, Bayyigit A, Helvaci A, Pusuroglu H, Kilickesmez K. A new gap in the novel anticoagulants’ era: undertreatment. Blood Coagul Fibrinolysis. 2015 Oct;26(7):793-7.
12. Heidbuchel H, Verhamme P, Alings M, et al. Updated european heart rhythm association practical guide on the use of non-vitamin K antagonist anticoagulants in patients with non-valvular atrial fibrillation. Europace. 2015 Oct;17(10):1467-507.
13. Regionaal document Non-VKA Orale Anticoagulantia (NOAC) Directe Orale Anticoagulantia (DOAC). [internet]. Nijmegen: Nijmeegs Expertisecentrum voor Complexe Farmacotherapie (NECF); juli 2016. http://www.necf.nl/regionale%20NOAC%20richtlijn_Juli_2016.pdf
14. Protocol nieuwe orale anticoagulantia (NOAC). Heerenveen: Ziekenhuis Tjongerschans. sept. 2013.
15. Kreutz R, Haas S, Holberg G, et al. Rivaroxaban compared with standard thromboprophylaxis after major orthopaedic surgery: Co-medication interactions. Br J Clin Pharmacol. 2016 Apr;81(4):724-34.
16. Camm AJ, Pinto FJ, Hankey GJ, Andreotti F, Hobbs FD, Writing Committee of the Action for Stroke Prevention alliance. Non-vitamin K antagonist oral anticoagulants and atrial fibrillation guidelines in practice: Barriers to and strategies for optimal implementation. Europace. 2015 Jul;17(7):1007-17.
17. Lip GY, Bongiorni MG, Dobreanu D, et al. Novel oral anticoagulants for stroke prevention in atrial fibrillation: Results of the european heart rhythm association survey. Europace. 2013 Oct;15(10):1526-32.
18. Omran H, Bauersachs R, Rubenacker S, Goss F, Hammerstingl C. The HAS-BLED-score predicts bleedings during bridging of chronic oral anticoagulation. results from the national multicentre BNK online bRiDging REgistRy (BORDER). Thromb Haemost. 2012 Jul;108(1):65-73.
Referentie
Citeer als: Mitrovic D, Drost-Wijnne JA, Jochemsen G, Meijerink H. Richtlijnadherentie bij het voorschrijven van direct werkende orale anticoagulantia. Nederlands Platform voor Farmaceutisch Onderzoek. 2017;2:a1640.
DOI
https://www.knmp.nl/resolveuid/e2444fc8882d40028adbe1e3c427f3d6Open access

Reactie toevoegen