Het veilig voorschrijven van geneesmiddelen bij levercirrose: een vragenlijstonderzoek onder huisartsen
- Rubriek: Oorspronkelijk artikel
- Identificatie: 2019;4:a1700
Kernpunten
• Veel huisartsen zijn zich er van bewust dat extra aandacht nodig is bij het voorschrijven aan patiënten met levercirrose.
• Voor het voorschrijven bij cirrose gebruiken huisartsen informatie uit veel verschillende bronnen, ook de apotheker is een veelgenoemde bron. De website www.geneesmiddelenbijlevercirrose.nl werd maar door enkele huisartsen geraadpleegd.
• Een groot deel van de huisartsen is niet bekend met de Child-Pugh-classificatie voor de ernst van de cirrose, wat de uitwisseling hiervan met de apotheker mogelijk kan beïnvloeden.
Abstract
Safely prescribing drugs in patients with cirrhosis: a survey among general practitioners
BACKGROUND
Cirrhosis can impact drug pharmacokinetics and pharmacodynamics which increases the risk of adverse drug reactions. In 2016, a website (https://www.drugsinlivercirrhosis.org/) was published with recommendations on safe prescribing of drugs in patients with cirrhosis.
OBJECTIVE
We studied the knowledge of general practitioners (GPs) about the classification for severity of cirrhosis and the website with prescribing recommendations. Also, to assess their expertise in prescribing analgesics and antibiotics in these patients.
DESIGN and METHODS
In May and June 2017, a questionnaire was distributed among GPs in Groningen and surroundings. GPs were asked if they knew the Child-Pugh classification and the website (https://www.drugsinlivercirrhosis.org/). Two cases were presented and we asked the GPs to indicate which analgesic and antibiotic they would prescribe.
RESULTS
Of the 133 GPs invited to participate, 65 returned the questionnaire (49%). One quarter of GPs (26%) knew the Child-Pugh classification and 3% knew the website with recommendations. Most GPs (92%) consulted the Farmacotherapeutisch Kompas before prescribing in cirrhosis. The pharmacist (40%) and gastroenterologist (31%) were also often consulted.
In a patient with cirrhosis and mild pain, most GPs would prescribe paracetamol (56%, n = 33) or non-steroidal anti-inflammatory drugs (NSAIDs; 24%, n = 14). Two thirds of GPs (68%) would act differently for a patient with viral hepatitis B infection when cirrhosis was also present.
CONCLUSION
Most GPs in our study were not familiar with the severity classification of cirrhosis, nor the website with prescribing recommendations. GPs knew that caution is needed when prescribing drugs for cirrhosis patients, but did not always choose for the safest analgesic.
Inleiding
De lever is één van de belangrijkste organen in het lichaam betrokken bij de ontgifting van geneesmiddelen. Een chronische leverziekte kan deze functie aantasten, bijvoorbeeld door verminderde activiteit van metabolisatie-enzymen en omzeiling van het first pass-effect door een veranderde leverdoorbloeding [1,2]. Relevante veranderingen in de farmacokinetiek treden pas op wanneer een chronische leverziekte gevorderd is tot cirrose [3]. Ook de farmacodynamiek kan veranderd zijn bij cirrose. Patiënten zijn vaak gevoeliger voor bijwerkingen, zoals nierfunctiestoornissen bij het gebruik van niet-steroïde anti-inflammatoire geneesmiddelen (NSAID’s) [1,2]. Uit onderzoek bleek dat bijna 30% van de patiënten met cirrose bij ziekenhuisopname bijwerkingen ondervond [4]. De veranderde farmacokinetiek en -dynamiek van geneesmiddelen bij cirrose verhoogt dus het risico op bijwerkingen in vergelijking met gezonde mensen [4,5].
Farmacotherapie is bij patiënten met cirrose maatwerk, maar het ontbrak altijd aan concrete adviezen voor zorgverleners. Sinds medio 2016 zijn er adviezen over de veiligheid en dosering voor ruim 200 geneesmiddelen beschikbaar, geïntegreerd in de medicatiebewakingssystemen in Nederland (Pharmabase en G-Standaard) [6]. De adviezen zijn opgesteld door apothekers van Stichting Health Base in combinatie met een multidisciplinair expertpanel en omvatten de meest gebruikte geneesmiddelen bij cirrose en in de algehele populatie. Naast de integratie van deze adviezen in de huisarts- en apotheekinformatiesystemen, zijn de adviezen ook gepubliceerd op een vrij toegankelijke website: www.geneesmiddelenbijlevercirrose.nl [6]. Het beschikbaar komen van deze nieuwe adviezen is via vakbladen en nieuwsbrieven aan apothekers en huisartsen gecommuniceerd.
Om medicatiebewaking bij deze patiënten optimaal uit te kunnen voeren moet de apotheker op de hoogte zijn van de diagnose van cirrose en de ernst. Een deel van de geneesmiddeladviezen is afhankelijk van de ernst van de cirrose, uitgedrukt in de Child-Pugh-classificatie [7]. Deze classificatie combineert verschillende parameters (i.e. bilirubine, albumine, prothrombinetijd en de mate van ascites en encefalopathie) tot een score waarmee de ernst en prognose van cirrose kunnen worden geschat. De diagnose van cirrose en de ernst worden door een maag-darm-lever (MDL)-arts vastgesteld, die dit in brieven rapporteert aan de eerste lijn. Voor de apotheker is de huisarts de bron van deze informatie, maar het is de vraag of de huisarts hier het belang van inziet en voldoende kennis over het onderwerp heeft. Een huisarts heeft immers vaak maar enkele patiënten met cirrose in zijn of haar huisartspraktijk [8].
Met dit onderzoek wilden we de bekendheid van de classificatie voor de ernst van cirrose en van de nieuwe geneesmiddeladviezen onder huisartsen peilen. Daarnaast wilden we via twee praktijksituaties de deskundigheid van huisartsen onderzoeken in het voorschrijven aan patiënten met cirrose. De uitkomsten bieden aanknopingspunten voor versterking van de implementatie van de geneesmiddeladviezen in de eerstelijnszorg.
Methoden
Tussen mei en juli 2017 hebben we een vragenlijst verspreid onder alle huisartsen in de stad Groningen en omgeving. In de stad werden de vragenlijsten op papier langsgebracht en buiten Groningen werden ze via de apotheker verspreid. Na twee weken volgde een telefonische herinnering waarna de vragenlijsten ingezameld werden.
De vragen waren te verdelen in drie thema’s met in totaal 11 vragen: demografische kenmerken, kennisvragen en vragen naar praktijksituaties. Met de kennisvragen werd gevraagd of de huisarts bekend was met classificaties voor de ernst van de cirrose en de website www.geneesmiddelenbijlevercirrose.nl ooit geraadpleegd had. In de praktijksituaties werd in een tweetal casus een patiënt beschreven met daarbij vragen over de behandeling van deze patiënt. Alle vragen werden gesteld als meerkeuzevragen. Bij de praktijksituaties bestond ook de mogelijkheid om te kiezen voor het antwoord ‘anders, namelijk …’, waarbij de huisarts een ander, open, antwoord kon geven.
De data uit de vragenlijsten werden geanalyseerd met behulp van Microsoft Excel en SPSS versie 24. Opmerkingen bij de vragen zijn gesorteerd op onderwerp.
Resultaten
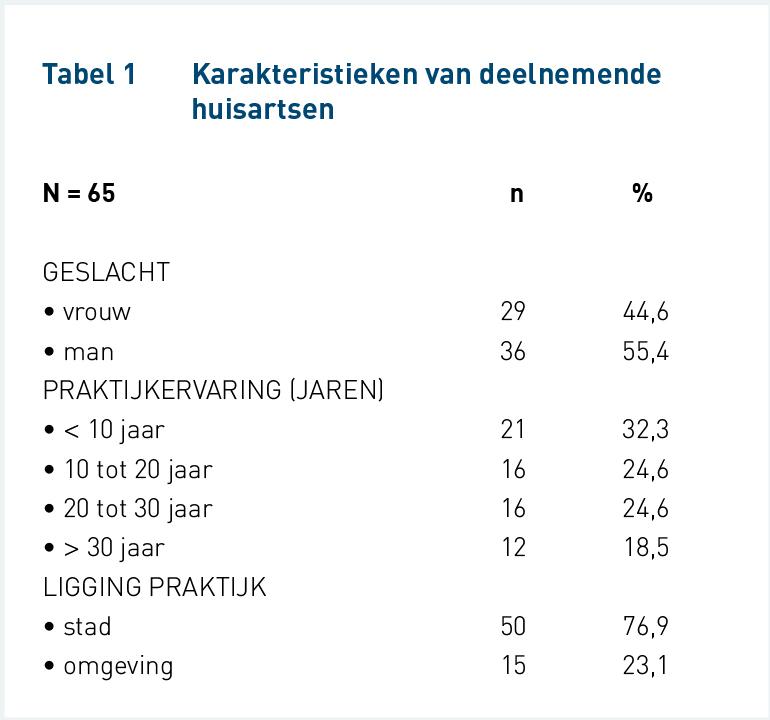
In totaal werden 133 huisartsen benaderd, waarvan 65 de vragenlijst retourneerden (responspercentage = 48,9%). Tijdgebrek werd als reden voor non-respons genoemd. In tabel 1 zijn de demografische kenmerken van de deelnemende huisartsen te vinden.
Kennis over Child-Pugh-classificatie en website
Iets meer dan een kwart van de ondervraagden kende de Child-Pugh-classificatie (26,2%). Twee van de ondervraagde huisartsen (3,1%) hadden de website eens geraadpleegd.
Praktijksituaties
In tabel 2 staan de praktijksituaties die zijn voorgelegd aan de huisartsen. In de casus van de patiënt met cirrose en milde pijn zou het grootste deel van de respondenten (64,6%) eerst extra informatie opzoeken, 40% zou overleggen met de apotheker en 30,8% met de MDL-arts. Extra informatie werd vooral gezocht in het Farmacotherapeutisch Kompas (92,3%). Als pijnstiller koos 55,9% van de respondenten (n = 59) voor paracetamol. NSAID’s werden door bijna een kwart van de respondenten gekozen. Enkele respondenten gaven aan dat dit afhankelijk was van de ernst van de cirrose en anderen gaven aan extra informatie nodig te hebben voor het maken van een keuze.
Bij de tweede casus zou het grootste deel van de huisartsen aan de patiënte met chronische hepatitis B een antibioticum voorschrijven zonder wat anders te doen (69,2%). Als antibioticum koos 61,9% van de respondenten (n = 63) voor nitrofurantoïne en 14,3% gaf aan dat ze eerst extra informatie of overleg hiervoor nodig hadden. Bijna een derde (32,3%, n = 21) gaf aan hetzelfde te handelen als de patiënte wel cirrose had. Een groter deel (44,6%) zou eerst extra informatie zoeken, 27,7% zou met de apotheker overleggen en 10,8% met de MDL-arts. Zes huisartsen (9,2%) zouden een ander antibioticum voorschrijven.
Opmerkingen: voorschrijven bij cirrose is lastig
In de aanvullende opmerkingen gaven meerdere huisartsen aan de site te hebben bekeken en deze bruikbaar te vinden. Een andere huisarts gaf aan dat voorschrijven lastig is bij deze patiënten, omdat men al snel voorzichtig is bij middelen die “iets op de lever doen”. Daarnaast meldden de huisartsen dat cirrose niet veel voorkomt in de eerste lijn en er daarom laagdrempelig overleg plaatsvindt met de MDL-arts.
Beschouwing
Uit dit vragenlijstonderzoek blijkt dat de Child-Pugh-classificatie voor de ernst van cirrose vaak niet bekend is onder huisartsen, evenals de website www.geneesmiddelenbijlevercirrose.nl. Huisartsen waren zich er wel bewust van dat aandacht nodig is bij het voorschrijven aan patiënten met cirrose, maar in de twee voorgelegde praktijksituaties werd niet altijd voor het meest veilige geneesmiddel gekozen. In de toelichting op de enquête wezen huisartsen erop dat er een lage prevalentie van cirrose is in de huisartspraktijk, dat voorschrijven lastig is en dat laagdrempelig overleg met de hoofdbehandelaar noodzakelijk is. De apotheker kan een belangrijke ondersteuning zijn voor de huisarts en werd in de praktijksituaties vaker dan de MDL-arts geraadpleegd voor extra informatie.
In ons onderzoek vroegen we naar de actie van een huisarts bij de behandeling van een ongecompliceerde urineweginfectie bij een patiënte met een chronische hepatitis B-infectie. Het grootste deel van de huisartsen zou anders handelen als deze patiënt ook cirrose heeft. Dit suggereert dat huisartsen beseffen dat er pas bij cirrose extra aandacht nodig is. Daarnaast is het bij een deel van de adviezen van belang de ernst van de cirrose van de patiënt te weten, uitgedrukt in Child-Pugh-klasse [6,7]. Driekwart van de huisartsen was niet bekend met deze classificatie, wat mogelijk verklaard kan worden door de lage prevalentie van cirrose in de huisartspraktijk [8].
In de casus over een patiënt met cirrose en milde pijn koos bijna de helft van de huisartsen niet voor het eerste keuze middel paracetamol, maar voor NSAID’s of zwakke opioïden. Dit bleek ook uit eerder onderzoek van Rossi en collega’s [9]. Zij gaven aan dat zorgverleners NSAID’s waarschijnlijk minder gevaarlijk achten dan paracetamol bij patiënten met een chronische leverziekte [9]. Dit is echter een misvatting, omdat paracetamol juist gunstiger is dan alternatieven zoals NSAID’s, die het risico op nierfunctiestoornissen en gastro-intestinale bloedingen verhogen [10,11]. Ook zwakke opioïden zijn niet voor alle patiënten met cirrose geschikt vanwege hun levermetabolisme en sederende bijwerkingen [12].
Als bron voor extra informatie tijdens het voorschrijven werd door de huisartsen vaak het Farmacotherapeutisch Kompas genoemd. De informatie in het Farmacotherapeutisch Kompas komt uit de productinformatie (SmPC). Met betrekking tot een leverfunctiestoornis, de overkoepelende term, schoot de informatie in de SmPC vaak te kort. Uit literatuur bleek dat deze informatie vaak onduidelijk en inconsistent was en dat een concreet advies ontbrak [13]. Om deze redenen zijn in 2016 specifieke adviezen opgesteld over geneesmiddelgebruik bij cirrose [6]. De website met de bevindingen en conclusies, www.geneesmiddelenbijlevercirrose.nl, was slechts bij twee huisartsen bekend. Enkele huisartsen gaven aan deze website na de enquête bekeken te hebben en deze nuttig te achten.
Beperkingen
Ongeveer de helft van de huisartsen heeft de vragenlijst teruggestuurd. In vergelijking met andere vragenlijstonderzoeken is deze respons goed, maar non-response bias is mogelijk [14]. Het is denkbaar dat huisartsen die geen ervaring of affiniteit met het onderwerp hebben, niet deelnamen en dat daardoor de kennis van bijvoorbeeld de Child-Pugh-classificatie is overschat.
Omdat we huisartsen vroegen hoe ze in praktijksituaties zouden handelen, kan het zijn dat ze sociaal-wenselijke antwoorden gaven, bijvoorbeeld over het overleg met de apotheker. Daarnaast hebben we maar twee praktijksituaties voorgelegd. Om een beter beeld van de praktijk te krijgen biedt onderzoek naar het daadwerkelijke voorschrijfgedrag of naar afhandelingen in het huisartsinformatiesysteem meer inzicht.
Andere beperkingen van deze studie zijn dat het onderzoek alleen uitgevoerd is in Groningen en omgeving en bij een beperkt aantal huisartsen, waardoor de resultaten niet zonder meer gelden voor alle huisartsen in Nederland.
Aanbevelingen
Een groot deel van de ondervraagde huisartsen was niet bekend met de Child-Pugh-classificatie of met de nieuwe geneesmiddeladviezen. Dit kan de samenwerking en uitwisseling van gegevens tussen apotheek en huisarts op dit gebied negatief beïnvloeden. Het is niet bekend of de apotheker zelf de classificatie en de nieuwe adviezen wel kent, dit kan in een volgende studie worden onderzocht.
Meer aandacht moet worden besteed aan de verspreiding van de website en aan implementatie in de werkwijze van huisartsen. Kennis over het onderwerp in de eerste lijn kan vergroot worden door het organiseren van een farmacotherapeutisch overleg (FTO). Hierbij kan men gebruikmaken van gratis materiaal op de levercirrosewebsite. Naast kennisvergroting kan het FTO ook als mogelijkheid worden aangegrepen om gezamenlijk afspraken te maken over correcte vastlegging van de contra-indicatie en de uitwisseling van de Child-Pugh-klasse.
Conclusie
Uit dit onderzoek blijkt dat veel huisartsen weten dat farmacotherapie op maat nodig is bij patiënten met cirrose, maar ze zijn vaak niet bekend met de nieuwe geneesmiddeladviezen. In de twee geschetste praktijksituaties werd er door de huisartsen niet altijd voor het meest veilige geneesmiddel bij cirrose gekozen. De apotheker heeft voor het geven van advies vaak de ernst van de cirrose nodig van de patiënt, de gebruikte Child-Pugh-classificatie was slechts bekend bij een kwart van de huisartsen. Het organiseren van een FTO over dit onderwerp, de adviezen en de Child-Pugh-classificatie kan de toepassing van de geneesmiddeladviezen en de medicatieveiligheid bij deze kwetsbare patiëntengroep mogelijk verbeteren.
Verantwoording
Geen belangenverstrengeling gemeld.
Literatuur
1. Delco F, Tchambaz L, Schlienger R, Drewe J, Krahenbuhl S. Dose adjustment in patients with liver disease. Drug Saf 2005;28(6):529-545.
2. Verbeeck RK. Pharmacokinetics and dosage adjustment in patients with hepatic dysfunction. Eur J Clin Pharmacol 2008 Dec;64(12):1147-1161.
3. Morgan DJ, McLean AJ. Clinical pharmacokinetic and pharmacodynamic considerations in patients with liver disease. Clin Pharmacokinet 1995;29(5):370-391.
4. Franz CC, Egger S, Born C, Ratz Bravo AE, Krahenbuhl S. Potential drug-drug interactions and adverse drug reactions in patients with liver cirrhosis. Eur J Clin Pharmacol 2012;68(2):179-188.
5. Chan SL, Ang X, Sani LL, Ng HY, Winther MD, Liu JJ, et al. Prevalence and characteristics of adverse drug reactions at admission to hospital: a prospective observational study. Br J Clin Pharmacol 2016;82(6):1636–1646.
6. Weersink RA, Bouma M, Burger DM, Drenth JPH, Harkes-Idzinga SF, Hunfeld NGM, et al. Evidence-Based Recommendations to Improve the Safe Use of Drugs in Patients with Liver Cirrhosis. Drug Safety 2018;41(6):603-613.
7. Pugh RN, Murray-Lyon IM, Dawson JL, Pietroni MC, Williams R. Transection of the oesophagus for bleeding oesophageal varices. Br J Surg 1973 Aug;60(8):646-649.
8. Nielen MMJ, Boersma-van Dam ME, Schermer TRJ. Incidentie en prevalentie van gezondheidsproblemen in de Nederlandse huisartsenpraktijk in 2017. Uit: NIVEL Zorgregistraties eerste lijn [internet]. 2018 [Laatst gewijzigd op 28-06-2018; geraadpleegd op 18-12-2018]. URL: www.nivel.nl/node/4309.
9. Rossi S, Assis DN, Awsare M, Brunner M, Skole K, Rai J, et al. Use of over-the-counter analgesics in patients with chronic liver disease. Drug safety 2008;31(3):261-270.
10. Lewis JH, Stine JG. Review article: prescribing medications in patients with cirrhosis - a practical guide. Aliment Pharmacol Ther 2013;37(12):1132-1156.
11. Weersink RA, Borgsteede SD, Okel E, Pras N, van Putten AW. Het gebruik van paracetamol bij patiënten met levercirrose en het risico op hepatotoxiciteit. NPFO 2016;1;A1606.
12. Tegeder I, Lötsch J, Geisslinger G. Pharmacokinetics of opioids in liver disease. Clin Pharmacokinet 1999;37(1):17-40.
13. Failings in treatment advice, SPCs and black triangles. Drug Ther Bull 2001;39(4):25-27.
14. Cook JV, Dickinson HO, Eccles MP. Response rates in postal surveys of healthcare professionals between 1996 and 2005: an observational study. BMC health services research 2009;9(1):160.
Referentie
Citeer als: Weersink RA, Beekwilder JMA, Bouma M, Otroshi A, Taxis K, Borgsteede SD. Het veilig voorschrijven van geneesmiddelen bij levercirrose: een vragenlijstonderzoek onder huisartsen. Nederlands Platform voor Farmaceutisch Onderzoek. 2019;4:a1700.
DOI
https://www.knmp.nl/resolveuid/0114548f3b594d659b9dd232536c5c7aOpen access


Reactie toevoegen