De kosteneffectiviteit van maagbescherming met protonpompremmers bij gebruikers van laaggedoseerde salicylaten
- Rubriek: Oorspronkelijk artikel
- Identificatie: 2019;4:a1707
Kernpunten
- Het starten van een PPI bij gebruikers van laaggedoseerde salicylaten die kwetsbaar zijn voor maagschade was kosteneffectief in alle gevallen voor een drempelwaarde voor de willingness to pay van € 64.121.
- Met het stijgen van de leeftijd en het meenemen van het risico op bijwerkingen werd maagbescherming met PPI’s minder kosteneffectief, met name door verhoogde risico’s op bijwerkingen door PPI’s.
- De groep gebruikers ouder dan 60 jaar is heterogeen qua kosteneffectiviteit van maagbescherming.
Abstract
Cost effectiveness of gastroprotection with proton pump inhibitors in older low-dose acetylsalicylic acid users in the Netherlands
OBJECTIVE
The present study aimed to assess the cost-effectiveness of concomitant proton pump inhibitor (PPI) treatment in low dose acetylsalicylic acid (LDASA) users at risk of upper gastrointestinal (UGI) side effects as compared to no PPI co-medication with attention to the age-dependent influence of PPI-induced side effects.
DESIGN and METHODS
A Markov model was developed to compare the strategy of PPI co-medication to no PPI in older LDASA users at risk of UGI side effects. As PPIs reduce the risk of UGI bleeding and dyspepsia, these risk factors were modelled together with PPI side effects for 60-69, 70-79 (base case) and 80 years and older LDASA users. Incremental cost-utility ratios (ICURs) were calculated as cost per quality-adjusted life year (QALY) gained per age category. Furthermore, a budget impact analysis (BIA) assessed the expected changes in expenditure of the Dutch health care system following the adoption of PPI co-treatment in all LDASA users potentially at risk of UGI side effects.
RESULTS
PPI co-treatment of 70-79-year-old LDASA users, as compared to no PPI, resulted in incremental costs of €100.51 at incremental effects of 0.007 QALYs with an ICUR of €14,671/QALY. ICURs for 60-69-year-old LDASA users were €13,264/QALY and €64,121/QALY for 80 years and older patients. Initiation of PPI co-treatment for all Dutch LDASA users of 60 years and older at risk of UGI side effects but not prescribed a PPI (19%) would have cost €1,280,478 in the first year.
CONCLUSION
PPI co-medication in LDASA users at risk of UGI side effects generally is cost-effective. However, this strategy becomes less cost-effective with higher age, particularly in patients aged 80 and older, mainly due to the increased risks of PPI-induced side effects.
Inleiding
Maagschade door laaggedoseerde salicylaten – acetylsalicylzuur of carbasalaatcalcium in antitrombotische doseringen – leidt geregeld tot ziekenhuisopnames [1,2]. Protonpompremmers (proton pump inhibitors, PPI’s) zijn bewezen werkzaam om maagschade te voorkomen [3-5]. Nederlandse richtlijnen bevelen daarom maagbescherming met PPI’s aan bij salicylaatgebruikers. Omdat het risico op maagschade en het sterfterisico leeftijdsafhankelijk is, gelden er leeftijdsafhankelijke adviezen. Maagbescherming is geïndiceerd bij salicylaatgebruikers ouder dan 80 jaar, bij gebruikers ouder dan 70 in combinatie met een ander risicogeneesmiddel voor maagschade en bij gebruikers ouder dan 60 in combinatie met maagcomplicaties in de voorgeschiedenis [6,7]. Niet iedereen die aan deze voorwaarden voldoet, krijgt echter maagbescherming [6,8,9]. Omdat laaggedoseerde salicylaten over het algemeen levenslang gebruikt worden, horen gebruikers die kwetsbaar zijn voor maagschade (verder kwetsbare salicylaatgebruikers genoemd) ook langdurig PPI’s te gebruiken. Het langdurige gebruik van PPI’s is echter geassocieerd met osteoporose en heupfracturen [10-17], pneumonie [18-23] en Campylobacter-infecties [24]. Hoewel het effect klein lijkt te zijn en er mogelijk confounding is opgetreden [13,23,25], heeft de Food and Drug Administration in de Verenigde Staten gewaarschuwd voor osteoporose door PPI’s [26].
Hoewel de aanbeveling voor het gebruik van PPI's gebaseerd is op klinisch bewezen effectiviteit, zijn gegevens over de kosteneffectiviteit beperkt. Aangezien de prijzen fors zijn gedaald door de komst van generieke preparaten, zijn eerdere analyses met specialitéprijzen niet langer representatief [27,28]. In een recente analyse van anderen bleek het gebruik van PPI’s kosteneffectief [29], echter was hierin de leeftijd van de gebruikers en mogelijke bijwerkingen van PPI’s niet meegenomen. We zien dit als een gemis, omdat bijwerkingen de kosteneffectiviteit negatief kunnen beïnvloeden en de risico’s op maagschade en bijwerkingen stijgen met de leeftijd.
Het doel van ons onderzoek was om de kosteneffectiviteit van maagbescherming met PPI’s te vergelijken met geen maagbescherming bij salicylaatgebruikers met een verhoogd risico op maagschade, waarbij mogelijke bijwerkingen door PPI’s bij gebruikers van verschillende leeftijdscategorieën werden meegenomen. Daarnaast is er een schatting gemaakt van de kosten om alle momenteel kwetsbare salicylaatgebruikers zonder maagbescherming in Nederland te behandelen.
Methoden
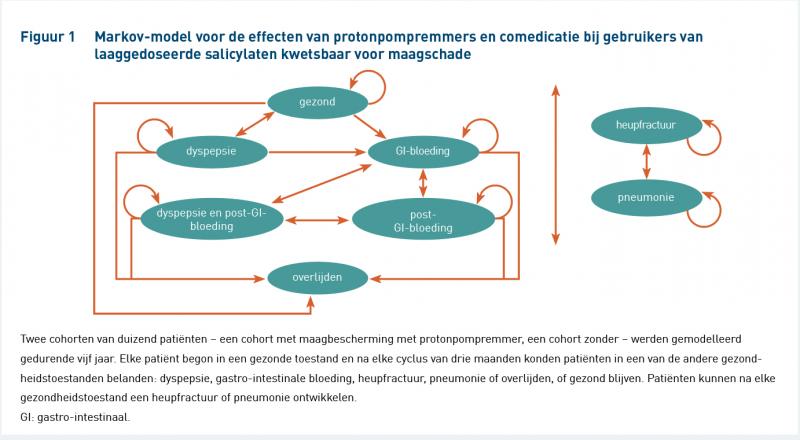
Een Markov-model werd ontwikkeld in Microsoft Office Excel 2007 en er werd geanalyseerd vanuit het gezondheidszorgperspectief (figuur 1). In het model werden twee cohorten van 1000 kwetsbare salicylaatgebruikers zonder maagklachten gesimuleerd, waarbij één cohort wel maagbescherming met PPI’s kreeg en het andere cohort niet. Door herhalingen van 3-maandelijkse Markov-transitiecycli werd het vijfjaarsrisico gesimuleerd.
Tijdens een cyclus kunnen gebruikers in dezelfde gezondheidstoestand blijven of in een van de andere gezondheidstoestanden belanden: dyspepsie, gastro-intestinale bloeding, heupfractuur, pneumonie of overlijden. Patiënten konden terugkeren naar de ‘gezonde toestand’ nadat dyspepsie was opgetreden, maar bleven in een 'post'-toestand na een gastro-intestinale (GI-)bloeding. Vanuit een 'post'-toestand kunnen proefpersonen nog steeds andere complicaties ontwikkelen, maar nooit terugkeren naar de ‘gezonde toestand’. In de modelaannames nam hun risico op een herbloeding en dyspepsie toe. Er is gekozen voor een cyclusduur van drie maanden vanwege de relatief korte duur van de gemodelleerde bijwerkingen. Voor het cohort zonder maagbescherming werd de start van maagbescherming aangenomen na een GI-bloeding, wat zal resulteren in een risicoreductie van GI-bijwerkingen en kosten. We veronderstelden een continu gebruik van een PPI gedurende vijf jaar met een therapietrouw van 68%, om de klinische praktijk te weerspiegelen [30]. Er werd van volledige therapietrouw uitgegaan voor salicylaten. Modelparameters werden overgenomen van recente – bij voorkeur in Nederland uitgevoerde – studies over salicylaatgebruik met maagbescherming [29,30], waarbij transitiekansen werden vertaald in 3-maandse kansen [31] en zo mogelijk leeftijdsafhankelijk werden gemaakt. De utiliteiten met betrekking tot de verschillende gezondheidstoestanden werden gebruikt om quality-adjusted life years (QALY's) te berekenen [32]. Medicatiekosten werden overgenomen van het Zorginstituut Nederland [33]. De parameters zijn te vinden in appendix A (beschikbaar als PDF onderaan dit artikel, sectie Downloads) [34-36].
Analyses
Basisscenario
Het basisscenario bestond uit 70-79 jarigen. Volgens Nederlandse richtlijnen werden kosten verdisconteerd met een percentage van 4% per jaar en utiliteiten met 1,5% per jaar [37].
Parameteronzekerheid werd onderzocht door Monte Carlo-simulaties met 5000 iteraties uit te voeren. Bij elke iteratie werd willekeurig een waarde voor de betreffende modelparameters gekozen uit hun verdeling [32], gekenmerkt door 95%-betrouwbaarheidsintervallen en standaardfouten [29,30]: voor kansen en utiliteiten werden bètaverdelingen gebruikt, voor kosten gammaverdelingen en voor risicoratio’s lognormale distributies [31]. Voor elke iteratie werd het verschil in kosten en QALY's tussen de beide cohorten uitgedrukt als een incrementele kostenutiliteitsverhouding (ICUR).
Van alle 5000 iteraties werd het 2,5e en 97,5e percentiel bepaald voor de incrementele kosten en effecten en gepresenteerd in spreidingsdiagrammen van incrementele kosten en effecten, en cost-effectiveness acceptability (CEA)-curves. CEA-curves werden gemaakt om de waarschijnlijkheid te schatten dat maagbescherming kosteneffectief was voor de verschillende drempels voor kosteneffectiviteit. Behalve voor het basisscenario werden ook ICUR's bepaald voor de andere leeftijdscategorieën [6,7].
Sensitiviteitsanalyse
Een sensitiviteitsanalyse, per parameter afzonderlijk, werd uitgevoerd om de effecten van de verschillende modelparameters op de kosteneffectiviteit van maagbescherming te schatten. Het effect van parameterwaarden van het vijfde en vijfennegentigste percentiel op het net monetary benefit (NMB) wordt weergegeven in tornadodiagrammen. De incrementele NMB toont het verschil tussen maagbescherming in vergelijking met geen maagbescherming bij salicylaatgebruikers uitgedrukt in geld. Dit werd berekend door de winst in een eenheid of effect (QALY) te vermenigvuldigen met het maximale bedrag dat een persoon bereid is te betalen voor een QALY, de zogenaamde willingness to pay (WTP), en dat te verminderen met het verschil in kosten in beide cohorten [32]. Gezien de milde ziektelast van maagzuurklachten is hier gekozen voor een WTP van € 30.000.
Scenario-analyse
Daarnaast werden er scenarioanalyses met en zonder kosten voor bijwerkingen uitgevoerd. In deze verschillende scenario's werden pneumonie en heupfractuur ieder afzonderlijk meegenomen of achterwege gelaten. Incrementele kosten en effecten en ICUR's werden per scenario berekend. Scenario-analyses werden ook uitgevoerd voor de therapietrouw en de disconteringsvoeten, waarbij zowel de kosten als de effecten verdisconteerd werden met hetzelfde percentage [32] om de invloed van beide parameters te schatten. Voor beide parameters bestaat er discussie of ze moeten worden opgenomen en zo ja, voor hoeveel zij meewegen.
Budgetimpactanalyse
Tot slot werd een budgetimpactanalyse (BIA) uitgevoerd [37,38] om de totale extra kosten te berekenen die nodig zijn om maagbescherming te starten bij kwetsbare salicylaatgebruikers die deze nog niet krijgen. Ook hierin werd het gezondheidszorgperspectief gebruikt en werd er gekeken naar de kosten over een jaar. Het verschil in kosten tussen wel of geen maagbescherming werd berekend en gebruikt in de BIA. Vervolgens werd het aantal potentiële PPI-gebruikers in de Nederlandse bevolking geschat op basis van gegevens van de Stichting Farmaceutische Kengetallen (SFK). De gebruiksduur werd berekend door het aantal afgeleverde tabletten/capsules te delen door de voorgeschreven dagdosis. Het hebben van een verhoogd risico op maagschade werd bepaald volgens de richtlijnen: salicylaatgebruikers die 80 jaar of ouder zijn, 70- tot en met 79-jarigen die als comedicatie andere antitrombotische middelen, orale corticosteroïden, SSRI’s of spironolacton gebruiken, en 60- tot en met 69-jarigen met twee extra risicofactoren met betrekking tot comorbiditeit of risicomedicatie [6]. De gebruikte ATC-codes zijn te vinden in appendix B (beschikbaar als PDF onderaan dit artikel, sectie Downloads) [39]. De BIA werd allereerst berekend per leeftijdscategorie, omdat de kosten bij verschillende leeftijden verschillen. Daarna werd de totale som van alle categorieën beschouwd als de budgetimpact gerelateerd aan de implementatie van PPI's.
Resultaten
Figuur 1 laat de resultaten van de kosteneffectiviteitsanalyse voor het complete model zien voor de kwetsbare salicylaatgebruikers van de drie leeftijdscategorieën. Uit de resultaten van het basisscenario blijkt dat PPI-maagbescherming 0,007 QALY’s oplevert tegen een prijs van € 100,51 vergeleken met kwetsbare salicylaatgebruikers zonder maagbescherming. Dit resulteerde in een ICUR van € 14.671 per gewonnen QALY. ICUR's voor de 60- tot en met 69-jarigen en 80-plussers voor maagbescherming versus geen maagbescherming bedroegen respectievelijk € 13.264 en € 64.121.
In figuur 2 staan de resultaten van de Monte Carlo-simulaties gepresenteerd voor salicylaatgebruikers voor de drie leeftijdscategorieën als spreidingsplot en CEA-curven. Voor het basisscenario van 70- tot en met 79-jarigen bevinden de meeste puntjes zich in het noordoostelijke kwadrant, wat duidt op winst in QALY tegen hogere kosten. De CEA voor hen laat zien dat maagbescherming 50% kans heeft om kosteneffectief te zijn bij een WTP-drempel van € 19.000 per gewonnen QALY (figuur 2d). Voor de subgroep van 80 jaar en ouder lagen de meeste punten van de spreidingsplot ook in het noordoostelijke kwadrant. Vergeleken met de resultaten van 70- tot en met 79-jarige gebruikers liggen de punten hoger en meer naar links, wat duidt op hogere incrementele kosten en minder incrementele effecten die worden gewonnen door maagbescherming. Dit resulteerde in een WTP-drempel van € 80.000 voor maagbescherming om kosteneffectief te zijn in de CEA-curve in de helft van de gevallen (figuur 2f).
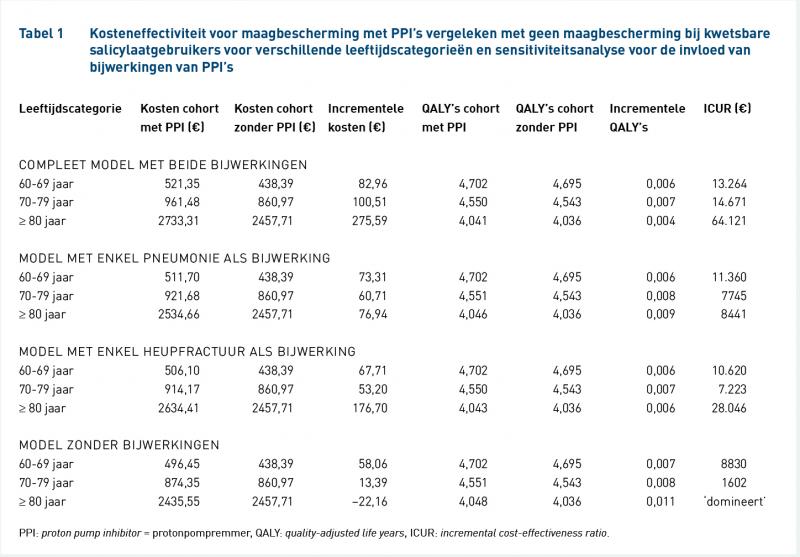
De resultaten van de scenarioanalyses met betrekking tot de bijwerkingen zijn weergegeven in tabel 1. Maagbescherming was in alle gevallen kosteneffectief bij een WTP-drempel van € 64.121, zelfs wanneer er rekening werd gehouden met bijwerkingen. Voor alle leeftijdscategorieën was de ICUR echter hoger in het model met bijwerkingen. Wanneer er geen rekening werd gehouden met bijwerkingen, ‘domineerde’ het gebruik van maagbescherming zelfs voor 80-plussers (lagere kosten en meer effecten). Bij een gelijke disconteringsvoet voor zowel kosten als effecten op 4%, bedroeg de ICUR van het basisscenario € 15.792. Voor de 60- tot en met 69-jarigen en 80-plussers waren de ICUR's respectievelijk € 14.241 en € 68.294. Bij een therapietrouw van 20% en 100% voor de PPI, waren de ICUR's voor het basisscenario respectievelijk € 73.186 en € 9.391.
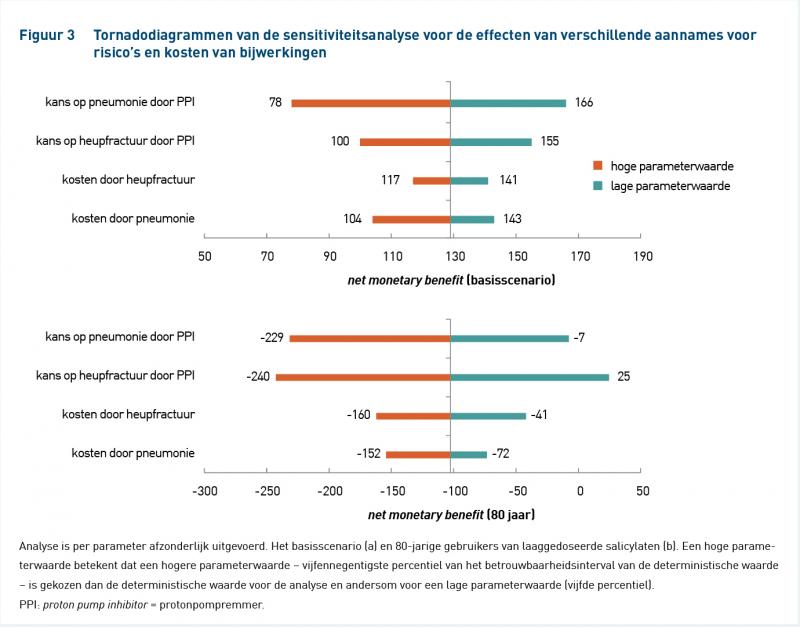
De tornadodiagrammen (figuur 3) toont het bereik en vervolgens de invloed van de verschillende bijwerkingen op de incrementele NMB voor zowel het basisscenario als voor 80-plussers. De schattingen van de kosten en risico's van een heupfractuur hadden voor 80-plussers een belangrijke invloed op de incrementele NMB vergeleken met het basisscenario.
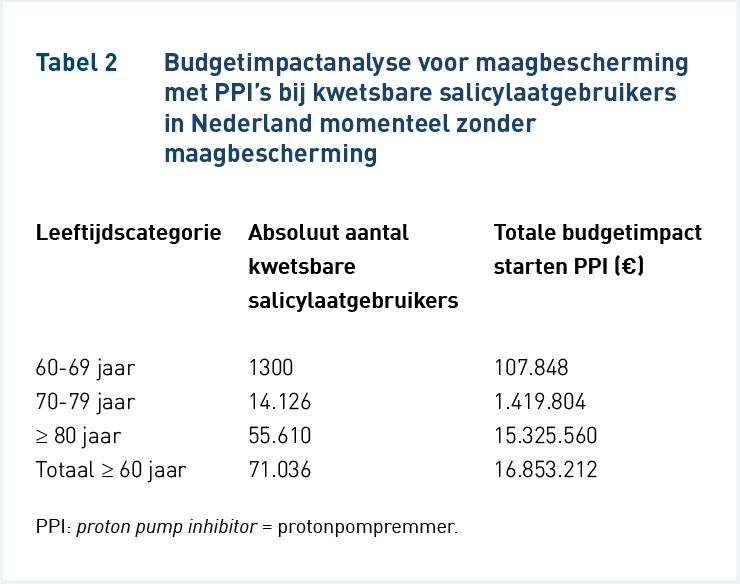
Tabel 2 laat de resultaten zien van de BIA voor het toevoegen van een PPI aan alle kwetsbare salicylaatgebruikers in Nederland. Volgens SFK-gegevens had gemiddeld 19% van de salicylaatgebruikers van 60 jaar of ouder in 2014 in Nederland geen maagbescherming. Dit percentage steeg van 8,6% (60-69 jaar), 13,8% (70-79 jaar) tot 22,1% (≥ 80 jaar). Het implementeren van maagbescherming zou resulteren in een budgetimpact van € 1.280.477.
Beschouwing
Maagbescherming met PPI’s bij salicylaatgebruikers kwetsbaar voor GI-bijwerkingen bleek kosteneffectief te zijn, zelfs wanneer kosten voor mogelijke bijwerkingen van PPI’s werden meegenomen. De WTP-drempel voor een 50% kans om kosteneffectief te zijn was voor 80-plussers echter circa € 80.000 per QALY. In het basisscenario was de WTP minder dan € 20.000 per QALY. Hieruit blijkt duidelijk dat kwetsbare salicylaatgebruikers ouder dan 60 jaar niet als een homogene groep kunnen worden beschouwd met betrekking tot de kosteneffectiviteit van maagbescherming. De ICUR voor kosten per QALY steeg met de leeftijd: voor 80-plussers waren de kosten 383% hoger dan voor 60- tot en met 69-jarigen en 337% hoger dan het basisscenario. Wanneer bijwerkingen echter niet worden meegenomen, leek de maagbescherming een 'dominante' strategie – lagere kosten en meer effect – vergeleken met geen maagbescherming bij 80-plussers. In dit opzicht zijn de resultaten van het huidige onderzoek vergelijkbaar met een eerder onderzoek [29]. Voor 60- tot en met 69-jarige salicylaatgebruikers bleek maagbescherming kosteneffectief te zijn met een drempel van € 10.000 per gewonnen QALY, vergelijkbaar met de € 13.000/QALY in het huidige onderzoek. De hogere kosten in het huidige onderzoek zijn te verklaren door de kosten veroorzaakt door bijwerkingen door PPI’s.
De verschillen tussen de leeftijdscategorieën werden voornamelijk veroorzaakt door de gevolgen van bijwerkingen door PPI’s, die een grotere impact hadden in de oudere leeftijdscategorieën. Omdat maagbescherming bij salicylaatgebruikers bedoeld is voor langdurig gebruik, moet er rekening worden gehouden met kosten voor mogelijke bijwerkingen [40].
Het bewijs dat chronisch PPI-gebruik het risico op pneumonie en heupfracturen verhoogt is echter nog niet eenduidig en onderwerp van discussie [10,13-23,25,26]. Daarom werden sensitiviteitsanalyses uitgevoerd om de afzonderlijke effecten van de aannames op de kans op mogelijke bijwerkingen voor de NMB op de kosteneffectiviteit van maagbescherming voor het basisscenario en voor 80-plussers te schatten (figuur 3). Deze analyses lieten grote onzekerheden zien voor de waarschijnlijkheid van bijwerkingen voor beide leeftijdsgroepen. De onzekerheden voor kosten als gevolg van pneumonie en heupfracturen waren hoger voor 80-plussers. Dit kan worden verklaard door een hoger basisrisico op heupfracturen en pneumonie bij zeer oude gebruikers. Zelfs een kleine risicoverhoging vanwege het gebruik van PPI’s veroorzaakt een aanzienlijke toename van het effect vergeleken met de jongere leeftijdscategorieën.
Het starten van maagbeschermers bij Nederlandse salicylaatgebruikers kwetsbaar voor GI-bijwerkingen zonder maagbescherming (19% van alle gebruikers) zou in 2014 hebben geleid tot een budgetimpact voor een jaar van € 1.280.478. De gegevens suggereren ook dat maatregelen om het volgen van de richtlijn om maagbescherming voor te schrijven aan kwetsbare salicylaatgebruikers te verbeteren, waaronder de introductie van een IGZ-indicator (thans IGJ) voor openbare apothekers in 2011, in de afgelopen jaren hebben geleid tot een aanzienlijke toename van het gebruik van maagbeschermende medicatie en van PPI's in het bijzonder [8,9,30]. In dit opzicht zijn interventies door apothekers gericht op het starten van PPI’s effectief gebleken om onderbehandeling aan te pakken [41-44].
Dit onderzoek kent verschillende sterke punten. In tegenstelling tot eerdere kosteneffectiviteitsstudies, focuste de huidige studie zich op zowel voordelen als risico’s van PPI’s bij oudere salicylaatgebruikers met een verhoogd risico op GI-bijwerkingen en vergelijkt deze het gebruik van PPI’s als maagbescherming met geen maagbescherming. Bijwerkingen die kunnen worden toegeschreven aan langdurig gebruik van PPI’s werden meegenomen. Omdat de bewijskracht voor de twee belangrijkste bijwerkingen voor PPI's verschilt, zijn sensitiviteitsanalyses uitgevoerd om hun invloed op onze resultaten te verduidelijken. Campylobacter-infecties zijn niet meegenomen, omdat de incidentie veel lager is dan de gemodelleerde bijwerkingen. Het bewijs voor Campylobacter-infecties is zwakker en de bijbehorende kosten zijn ook minder uitgesproken. Een ander sterk punt is dat de analyses uitgevoerd zijn voor drie verschillende leeftijdscategorieën van kwetsbare salicylaatgebruikers, volgens de indeling in de Nederlandse richtlijnen. Ten slotte werden de risico's waar mogelijk tijd- en leeftijdsafhankelijk gemodelleerd.
Er zijn ook enkele beperkingen in dit onderzoek. Ten eerste schatten wij de risico's voor maagbescherming met een chronisch gebruik gedurende vijf jaar met een therapietrouw van 68% als een weerspiegeling van de werkelijkheid. Bij een lagere therapietrouw van 20% zou de impact van bijwerkingen door PPI’s lager zijn geweest, maar van bijwerkingen door salicylaten hoger, resulterend in een ICUR van € 73.286 voor het basisscenario. In het geval van een hogere therapietrouw van 100% zou het omgekeerde van toepassing zijn, resulterend in een ICUR van € 9.391 voor het basisscenario. Volgens de ICUR's lijkt de invloed van bijwerkingen door salicylaten echter veel groter te zijn dan die van PPI’s. Voor het gebruik van salicylaten werd uitgegaan van volledige therapietrouw. Dit kan hebben geleid tot een overschatting van de risico's van PPI-gebruik die te voorkomen zijn. Bij het interpreteren van de studieresultaten moet echter wel rekening worden gehouden met de daadwerkelijke therapietrouw van de gebruikers.
Ten tweede werd alleen het verhoogd risico op heupfracturen meegenomen, terwijl PPI’s ook het risico op andere fracturen zouden kunnen verhogen. Het risico op bijwerkingen door PPI’s is mogelijk onderschat, wat kan leiden tot een overschatting van de kosteneffectiviteit van maagbescherming.
Ten derde wordt de huidige studie beperkt door de aannames die in het model zijn gemaakt, zoals in alle vergelijkbare modelleringsstudies. Risicoratio's voor het ontwikkelen van bijwerkingen werden verzameld uit heterogene observationele onderzoeken, omdat gegevens van gerandomiseerde klinische onderzoeken ontbreken. Door bij voorkeur gegevens uit meta-analyses en studies gepubliceerd in tijdschriften van hoge kwaliteit te selecteren, werd het model zo nauwkeurig mogelijk gemaakt.
Ten vierde werd in deze studie een disconteringsvoet van 4% voor kosten en 1,5% voor effecten gebruikt. In de literatuur is er veel discussie over het gebruik van disconteringsvoeten, de hoogte ervan, en over het verschil in percentage voor kosten en effecten [32]. Uit de scenario-analyse bleek dat wanneer een disconteringsvoet van 4% werd toegepast op beide uitkomsten, de ICUR's licht toenamen vanwege minder effectwinst en enigszins lagere incrementele effecten. Het gebruik van een percentage van 1,5% voor beide uitkomsten leidde ook tot hogere ICUR's (niet weergegeven) in vergelijking met het basisscenario.
Tot slot is het belangrijk met betrekking tot de BIA om op te merken dat de prijzen die gebruikt zijn voor berekening van de budgetimpact een indicatie zijn voor de daadwerkelijke prijzen die zorgverzekeraars hanteren. Op dit moment zijn de prijzen in Nederland vrij laag vanwege het prijsbeleid dat per zorgverzekeraar kan verschillen en niet volledig transparant is. De gehanteerde prijzen in dit onderzoek zijn hoogstwaarschijnlijk de beste die onder deze omstandigheden beschikbaar zijn.
Conclusie
Voor salicylaatgebruikers tussen 60 en 80 jaar met een verhoogd risico op GI-bijwerkingen is het gebruik van PPI’s waarschijnlijk kosteneffectief, zelfs wanneer er rekening wordt gehouden met bijwerkingen door PPI’s. Bij een stijgende leeftijd neemt de kosteneffectiviteit echter af, voornamelijk door verhoogde risico's op bijwerkingen veroorzaakt door PPI’s.
Downloads
Verantwoording
Dit onderzoek is financieel mogelijk gemaakt door de KNMP. De KNMP had geen invloed op het ontwerp van de studie, de analyse en de interpretatie van de resultaten.
Dit artikel is een verkorte vertaling van: Chau SH, Sluiter RL, Kievit W, Wensing M, Teichert M, Hugtenburg JG. Cost effectiveness of gastroprotection with proton pump inhibitors in older low-dose acetylsalicylic acid users in the Netherlands. Drugs Aging. 2017 May;34(5):375-386. doi: 10.1007/s40266-017-0447-9. Het auteursrecht van dit artikel ligt bij de auteurs.
Literatuur
1. Van der Hooft CS, Dieleman JP, Siemes C, Aarnoudse A-JLHJ, Verhamme KMC, Stricker BHCH, et al. Adverse drug reaction-related hospitalisations: a population-based cohort study. Pharmacoepidemiology and Drug Safety. 2008;17:365–71.
2. Leendertse AJ, Egberts ACG, Stoker LJ, van den Bemt PMLA, HARM Study Group. Frequency of and risk factors for preventable medication-related hospital admissions in the Netherlands. Arch. Intern. Med. 2008;168:1890–6.
3. Hawkey CJ. Nonsteroidal anti-inflammatory drug gastropathy. Gastroenterology. 2000;119:521–35.
4. Rostom A, Dube C, Wells G, Tugwell P, Welch V, Jolicoeur E, et al. Prevention of NSAID-induced gastroduodenal ulcers. Cochrane Database Syst Rev. 2002;CD002296.
5. Rostom A, Wells G, Tugwell P, Welch V, Dubé C, McGowan J. The prevention of chronic NSAID induced upper gastrointestinal toxicity: a Cochrane collaboration metaanalysis of randomized controlled trials. J. Rheumatol. 2000;27:2203–14.
6. Warlé-van Herwaarden MF, Kramers C, Sturkenboom MC, van den Bemt PMLA, De Smet PAGM, Dutch HARM-Wrestling Task Force. Targeting outpatient drug safety: recommendations of the Dutch HARM-Wrestling Task Force. Drug Saf. 2012;35:245–59.
7. Numans ME, de Wit NJ, Dirven JAM, Heemstra-Borst CG, Hurenkamp GJB, Scheele ME, et al. NHG-Standaard Maagklachten (tweede herziening). Huisarts Wet. 2013;1:26–35.
8. Warle-van Herwaarden MF, Koffeman AR, Valkhoff VE, ’t Jong GW, Kramers C, Sturkenboom MC, et al. Time-trends in the prescribing of gastroprotective agents to primary care patients initiating low-dose aspirin or non-steroidal anti-inflammatory drugs: a population-based cohort study. Br J Clin Pharmacol. 2015;80:589–98.
9. De Jong HJI, Korevaar JC, van Dijk L, Voogd E, van Dijk CE, van Oijen MGH. Suboptimal prescribing of proton-pump inhibitors in low-dose aspirin users: a cohort study in primary care. BMJ Open. 2013;3.
10. Yang Y-X, Lewis JD, Epstein S, Metz DC. Long-term proton pump inhibitor therapy and risk of hip fracture. JAMA. 2006;296:2947–53.
11. Vestergaard P, Rejnmark L, Mosekilde L. Proton pump inhibitors, histamine H2 receptor antagonists, and other antacid medications and the risk of fracture. Calcif. Tissue Int. 2006;79:76–83.
12. Targownik LE, Lix LM, Metge CJ, Prior HJ, Leung S, Leslie WD. Use of proton pump inhibitors and risk of osteoporosis-related fractures. CMAJ. 2008;179:319–26.
13. Ngamruengphong S, Leontiadis GI, Radhi S, Dentino A, Nugent K. Proton pump inhibitors and risk of fracture: a systematic review and meta-analysis of observational studies. Am. J. Gastroenterol. 2011;106:1209–18; quiz 1219.
14. Yu EW, Bauer SR, Bain PA, Bauer DC. Proton pump inhibitors and risk of fractures: a meta-analysis of 11 international studies. Am. J. Med. 2011;124:519–26.
15. Moayyedi P, Yuan Y, Leontiadis G, CAG Clinical Affairs. Canadian Association of Gastroenterology position statement: hip fracture and proton pump inhibitor therapy-a 2013 update. Can. J. Gastroenterol. 2013;27:593–5.
16. Adams AL, Black MH, Zhang JL, Shi JM, Jacobsen SJ. Proton-pump inhibitor use and hip fractures in men: a population-based case-control study. Ann Epidemiol. 2014;24:286–90.
17. Cea Soriano L, Ruigómez A, Johansson S, García Rodríguez LA. Study of the association between hip fracture and acid-suppressive drug use in a UK primary care setting. Pharmacotherapy. 2014;34:570–81.
18. Laheij RJF, Sturkenboom MCJM, Hassing R-J, Dieleman J, Stricker BHC, Jansen JBMJ. Risk of community-acquired pneumonia and use of gastric acid-suppressive drugs. JAMA. 2004;292:1955–60.
19. Gulmez SE, Holm A, Frederiksen H, Jensen TG, Pedersen C, Hallas J. Use of proton pump inhibitors and the risk of community-acquired pneumonia: a population-based case-control study. Arch. Intern. Med. 2007;167:950–5.
20. Sarkar M, Hennessy S, Yang Y-X. Proton-pump inhibitor use and the risk for community-acquired pneumonia. Ann. Intern. Med. 2008;149:391–8.
21. Eurich DT, Sadowski CA, Simpson SH, Marrie TJ, Majumdar SR. Recurrent community-acquired pneumonia in patients starting acid-suppressing drugs. Am. J. Med. 2010;123:47–53.
22. Eom C-S, Jeon CY, Lim J-W, Cho E-G, Park SM, Lee K-S. Use of acid-suppressive drugs and risk of pneumonia: a systematic review and meta-analysis. CMAJ. 2011;183:310–9.
23. De Groot MCH, Klungel OH, Leufkens HGM, van Dijk L, Grobbee DE, van de Garde EMW. Sources of heterogeneity in case-control studies on associations between statins, ACE-inhibitors, and proton pump inhibitors and risk of pneumonia. Eur. J. Epidemiol. 2014;29:767–75.
24. Bouwknegt M, van Pelt W, Kubbinga ME, Weda M, Havelaar AH. Potential association between the recent increase in campylobacteriosis incidence in the Netherlands and proton-pump inhibitor use - an ecological study. Euro Surveill. 2014;19.
25. Jena AB, Sun E, Goldman DP. Confounding in the association of proton pump inhibitor use with risk of community-acquired pneumonia. J Gen Intern Med. 2013;28:223–30.
26. Panday K, Gona A, Humphrey MB. Medication-induced osteoporosis: screening and treatment strategies. Ther Adv Musculoskelet Dis. 2014;6:185–202.
27. Saini SD, Schoenfeld P, Fendrick AM, Scheiman J. Cost-effectiveness of proton pump inhibitor cotherapy in patients taking long-term, low-dose aspirin for secondary cardiovascular prevention. Arch. Intern. Med. 2008;168:1684–90; discussion 1691.
28. Earnshaw SR, Scheiman J, Fendrick AM, McDade C, Pignone M. Cost-utility of aspirin and proton pump inhibitors for primary prevention. Arch. Intern. Med. 2011;171:218–25.
29. De Groot NL, van Haalen HGM, Spiegel BMR, Laine L, Lanas A, Focks JJ, et al. Gastroprotection in low-dose aspirin users for primary and secondary prevention of ACS: results of a cost-effectiveness analysis including compliance. Cardiovasc Drugs Ther. 2013;27:341–57.
30. De Groot NL, Spiegel BMR, van Haalen HGM, de Wit NJ, Siersema PD, van Oijen MGH. Gastroprotective strategies in chronic NSAID users: a cost-effectiveness analysis comparing single-tablet formulations with individual components. Value Health. 2013;16:769–77.
31. Briggs AH, Claxton K, Sculpher MJ. Decision modelling for health economic evaluation. Oxford: Oxford University Press; 2006.
32. Drummond M, Sculpher MJ, Torrance GW, O’Brien BJ, Stoddart GL. Methods for the economic evaluation of health care programmes. Oxford; New York: Oxford University Press; 2005.
33. Zorginstituut Nederland. Medicijnkosten. Available from: http://www.medicijnkosten.nl/ Geraadpleegd 5 juli 2014.
34. Centraal Bureau voor de Statistiek. Ziekenhuisopnamen; geslacht, leeftijd en diagnose-indeling ICD9. 2013 Beschikbaar via: http://statline.cbs.nl/ Geraadpleegd op 5 juli 2014.
35. Spoorenberg SMC, Bos WJW, Heijligenberg R, Voorn PGP, Grutters JC, Rijkers GT, et al. Microbial aetiology, outcomes, and costs of hospitalisation for community-acquired pneumonia; an observational analysis. BMC Infect. Dis. 2014;14:335.
36. Stichting VeiligheidNL, Amsterdam. Letsel Informatie Systeem 2012.
37. College voor zorgverzekeringen. Richtlijnen voor farmaco-economisch onderzoek, geactualiseerde versie. Diemen; maart 2006.
38. Sullivan SD, Mauskopf JA, Augustovski F, Jaime Caro J, Lee KM, Minchin M, et al. Budget Impact Analysis—Principles of Good Practice: Report of the ISPOR 2012 Budget Impact Analysis Good Practice II Task Force. Value in Health. 2014;17:5–14.
39. WHO Collaborating Centre for Drug Statistics Methodology. Guidelines for ATC Classification and DDD Assignment 2013. Oslo; 2012.
40. Do PPIs have long-term side effects? Nexium and the other proton-pump inhibitors are great at reducing stomach acid, but that might have some unintended consequences. Harv Health Lett. 2009;34:4–5.
41. Teichert M, Griens F, Buijs E, Wensing M, De Smet PAGM. Effectiveness of interventions by community pharmacists to reduce risk of gastrointestinal side effects in nonselective nonsteroidal anti-inflammatory drug users. Pharmacoepidemiol Drug Saf. 2014;23:382–9.
42. Ivers N, Jamtvedt G, Flottorp S, Young JM, Odgaard-Jensen J, French SD, et al. Audit and feedback: effects on professional practice and healthcare outcomes. Cochrane Database Syst Rev. 2012;6:CD000259.
43. Avery AJ, Rodgers S, Cantrill JA, Armstrong S, Cresswell K, Eden M, et al. A pharmacist-led information technology intervention for medication errors (PINCER): a multicentre, cluster randomised, controlled trial and cost-effectiveness analysis. Lancet. 2012;379:1310–9.
44. Ibañez-Cuevas V, Lopez-Briz E, Guardiola-Chorro MT, NSAID induced Gastropathy Prevention Programme Group. Pharmacist intervention reduces gastropathy risk in patients using NSAIDs. Pharm World Sci. 2008;30:947–54.
45. Saini SD, Fendrick AM, Scheiman JM. Cost-effectiveness analysis: cardiovascular benefits of proton pump inhibitor co-therapy in patients using aspirin for secondary prevention. Aliment Pharmacol Ther. 2011;34:243–51.
46. Ye X, Liu H, Wu C, et al. Proton pump inhibitors therapy and risk of hip fracture: a systematic review and meta-analysis. Eur J Gastroenterol Hepatol. 2011;23:794–800.
47. Osteoporose, tweede herziene richtlijn. Utrecht: Kwaliteitsinstituut voor de Gezondheidszorg CBO; 2003.
48. Peasgood T, Herrmann K, Kanis JA, Brazier JE. An updated systematic review of Health State Utility Values for osteoporosis related conditions. Osteoporos Int. 2009;20:853–68.
Referentie
Citeer als: Chau SH, Sluitel RL, Kievit W, Wensing M, Teichert M, Hugtenburg JG. De kosteneffectiviteit van maagbescherming met protonpompremmers bij gebruikers van laaggedoseerde salicylaten. Nederlands Platform voor Farmaceutisch Onderzoek. 2019;4:a1707.
DOI
https://www.knmp.nl/resolveuid/2fca217ab7c04007bb5d8006b91deda5Open access


Reactie toevoegen